NICU早產兒肺部感染影響因素分析及護理
楊書煥,莊方莉,和 嬌
(許昌市中心醫院 河南許昌461000)
早產兒肺部感染是影響新生兒生存率的重要因素,早產兒多為孕周<37周的新生兒,其身體各個器官還未成熟,機體免疫力低下,容易受病原菌侵襲,而新生兒重癥監護室(NICU)早產兒還可能因侵入性操作發生肺部感染[1-2]。一旦早產兒發生肺部感染,會增加原發病風險,延長治療時間,增加預后風險[2-3]。本研究重點分析NICU早產兒發生肺部感染的影響因素,以便采取針對性措施,減少肺部感染發生率,改善NICU早產兒預后。現報告如下。
1 資料與方法
1.1 臨床資料 選取2020年6月1日~2022年2月1日于我院NICU確診的400例早產兒作為研究對象,進行回顧性分析。納入標準:患兒治療時間>2 d;患兒資料完整。排除標準:入院時已發生感染;并發嚴重腸道、肝腎、心肺疾病;產前感染;胎糞吸入綜合征;羊水渾濁。其中男266例(66.5%),女134例(33.5%);發生感染96例(24.0%),未發生感染304例(76.0%);胎齡:≥34周324例(81.0%),<34周76例(19.0%);分娩方式:順產285例(71.3%),剖宮產115例(28.7%);出生體重:≥2 kg 333例(83.3%),<2 kg 67例(16.8%);昏迷:是76例(19.0%),否324例(81.0%);1 min Apgar評分:≥7分284例(71.0%),<7分116例(29.0%);合并胎膜早破:是76例(19.0%),否324例(81.0%);機械通氣:≥3 d 85例(21.3%),<3 d 315例(78.8%);PICC置管時間(10.10±5.24)d;白蛋白(31.18±7.78)g/L;血糖值(4.57±1.17)mmol/L;住院時間(10.56±6.83)d。所有患兒均在NICU接受護理干預或治療,密切關注病情變化,觀察患兒是否出現肺部感染情況。
1.2 研究方法 按照肺部感染診斷標準將患者是否發生肺部感染進行分組,收集兩組患兒胎齡、分娩方式、出生體重、昏迷、1 min Apgar評分、合并胎膜早破、機械通氣、PICC置管時間、白蛋白、住院時間、性別、血糖值等信息,分析NICU早產兒發生肺部感染的影響因素。肺部感染診斷標準:①使用呼吸機 48 h 后發病;②與機械通氣前胸片比較出現肺內浸潤陰影或顯示新的炎性病變;③肺部實變體征和/或肺部聽診可聞及濕羅音,并具有下列條件之一者:a.白細胞>10.0×109/L或<4×109/L,伴或不伴核轉移;b.發熱,體溫>37.5 ℃,呼吸道出現大量膿性分泌物;c.發病后從支氣管分泌物中分離出新的病原菌,包括臨床診斷(病原學檢測陰性)及實驗室確診病例。
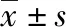
2 結果
2.1 感染與未感染病例的單因素篩查分析 見表1。

表1 感染與未感染病例的單因素篩查分析[例(%)]
2.2 感染與未感染患兒多因素回歸分析 經線性回歸分析得出影響肺部感染的因素有PICC置管時間、白蛋白、住院時間、胎齡、分娩方式、昏迷、1 min Apgar評分、合并胎膜早破、機械通氣時間。其中PICC置管時間、住院時間、胎齡、分娩方式、1 min Apgar評分是保護因素,而白蛋白、昏迷、合并胎膜早破、機械通氣時間是危險因素。見表2、3。

表2 賦值量化表

續表

表3 感染與未感染患兒多因素回歸分析
3 討論
NICU是救治危重新生兒及監護的科室,早產兒因生理機能不健全,常常入NICU進行機械通氣、靜脈營養供應等治療[4]。但是,由于機械通氣、營養供應均有侵入性特點,加上早產兒身體機能發育不完全,極易造成肺部感染[5]。
3.1 影響因素分析 PICC置管時間或住院時間越長,對患兒置管損傷時間越長,這種侵入性操作會增加早產兒肺部感染或交叉感染風險[6]。單因素篩查中,感染組PICC置管時間長于未感染組,但是多因素中由于樣本量有限,量化參照項設定問題,使得其為保護因素,具體是否為危險因素,還有待進一步研究,但PICC置管時間與早產兒肺部感染密切相關。白蛋白作為免疫功能重要指標,在單因素篩查中,感染組白蛋白含量嚴重下降。相關研究[7-8]指出,白蛋白下降會導致支氣管黏膜上皮纖毛生理功能下降,早產兒免疫力下降,易使細菌侵入呼吸道黏膜中。胎齡時間越短,出生體重越低,早產兒器官發育越不健全,生理機能運作調節能力不足,對外界環境的適應能力、預防能力嚴重不足,會增加感染風險。相關研究[9]指出,昏迷、驚厥等狀態下,早產兒咳嗽、吞咽等保護性生理反應喪失或減弱,進一步影響早產兒呼吸道異物的排出,增加了肺部感染風險。剖宮產作為創傷性的分娩方式,母嬰肺部感染均有一定的影響。而1 min Apgar評分反映了早產兒窒息情況,分數越低表明早產兒窒息情況越嚴重,發生肺部感染風險增加,甚至窒息情況嚴重影響早產兒生命安全。胎膜早破意味著對早產兒的天然保護屏障喪失,細菌侵入風險增加,導致肺部感染。
3.2 護理措施 為了有效降低NICU早產兒肺部感染發生率,可采取以下護理措施:一是加強營養供應管理,增加早產兒體重,促進早產兒各個器官的成熟和發育,提升其免疫功能[10-11]。二是縮短機械通氣時間,采用間斷式或者總體縮短通氣時間,也可根據早產體征調節呼吸參數,引導早產兒開展自主呼吸。同時,對早產兒積極開展胸部物理治療,促進早產兒肺部功能的提升,強化肺部異物的排出,同時積極開展密閉式吸痰,減少外部細菌感染風險[12]。三是固定護理人員并加強技能培訓,要求護理人員在無菌環境中開展護理,積極規范醫護人員行為準則,避免人為帶入細菌增加早產兒肺部感染風險。四是對于昏迷、呼吸困難的早產兒,應該全面評估生理體征,通過撫觸、輕拍等手段喚醒早產兒,并根據實際情況調整呼吸機參數,保持早產兒呼吸順暢。

