納布啡對兒童牙科全麻蘇醒期躁動的影響*
彭 慶,侯 芳,潘 玲,莫 霖
(1.重慶佑佑寶貝婦兒醫院麻醉科,重慶 401123;2.重慶醫科大學附屬兒童醫院門診部/兒童發育疾病研究教育部重點實驗室/國家兒童健康與疾病臨床醫學研究中心/兒童發育重大疾病國家國際科技合作基地/兒科學重慶市重點實驗室,重慶 400014)
第4次全國口腔健康流行病學調查結果顯示,我國5歲兒童乳牙患齲率達到71.9%,而3~5歲兒童中對齲齒的治療率平均不到5%[1]。究其原因在于患兒面對牙科治療產生焦慮和恐懼,而通過強制和束縛可能對兒童身心發育產生不利影響[2]。隨著舒適化醫療的快速發展,牙科全身麻醉(簡稱全麻)技術已被越來越多的口腔醫生和家長所接受。目前,大部分醫院將該技術應用于門診或日間手術,因此麻醉技術的選擇和用藥方案就顯得尤為重要。兒童牙科全麻技術以七氟烷吸入為主,但其蘇醒期躁動發生率高達51.6%[3]。雖然芬太尼可減輕術后疼痛并降低躁動的發生率,但其不良反應和安全性仍需重視。新型κ類阿片受體激動劑納布啡不僅有良好的鎮靜鎮痛效果,而且不良反應較少,已在小兒日間手術中得到廣泛應用。本研究分別將納布啡和芬太尼應用于兒童牙科全麻中,觀察納布啡對兒童牙科全麻手術蘇醒期躁動、鎮痛效果及不良反應的影響,探討適宜兒童牙科全麻技術的最佳用藥方案。
1 資料與方法
1.1 一般資料
選取得2021年6月至2022年3月在重慶佑佑寶貝婦兒醫院口腔科全麻下行復雜齲齒治療術患兒48例作為研究對象,患兒年齡2~6歲,美國麻醉醫師協會(ASA)分級Ⅰ~Ⅱ級,手術由同一口腔科醫生完成。排除標準:有納布啡或芬太尼禁忌;術前1周內有上呼吸道感染病史;有心臟病及神經精神系統疾病史。采用隨機數字表法將患兒分成納布啡組(N組)和芬太尼組(F組),每組各24例。本試驗通過重慶佑佑寶貝婦兒醫院倫理委員會的批準(批件號:YYBB-ER-2021014)。本研究正式開始前已充分告知患兒家長,并簽署知情同意書。兩組患兒的一般資料比較,差異均無統計學意義(P>0.05),見表1。

表1 兩組患兒一般資料比較(n=48)
1.2 方法
所有患兒術前常規禁食6 h,禁飲2 h。入室前口服咪達唑侖0.5 mg/kg,待能接受面罩后,采用5%~7%七氟烷與5 L/min氧氣快速吸入加深鎮靜,同時連接常規心電監護、進行呼氣末二氧化碳(ETCO2)和體溫監測。睫毛反射消失后,立即開放靜脈通道,推注阿托品0.01 mg/kg減少口腔分泌物和地塞米松0.2 mg/kg預防術后惡心嘔吐。麻醉誘導:N組為納布啡(宜昌人福藥業,批號:01D0941)0.3 mg/kg、丙泊酚2.5~3.5 mg/kg、維庫溴銨0.1 mg/kg;F組則為芬太尼(宜昌人福藥業,批號:11J03041)3 μg/kg,丙泊酚2.5~3.5 mg/kg,維庫溴銨0.1 mg/kg誘導。給氧去氮3~5 min后,可視喉鏡直視下置入合適的加固氣管導管,連接麻醉機進行機械通氣,設置潮氣量8~10 mL/kg,頻率18~20 次/min。麻醉維持:丙泊酚4~6 mg·kg-1·h-1微量泵注,1%~2%七氟烷吸入,術中發現有ETCO2波形切跡時,推注維庫溴銨0.03 mg/kg維持肌肉松弛。手術結束時,推注納布啡0.1 mg/kg(N組)或芬太尼1 μg/kg(F組),并立即停止維持用藥,然后純氧5 L/min洗出呼吸回路中的七氟烷。待自主呼吸規律出現,潮氣量≥5 mL/kg,頻率≥12次/min,ETCO2≤55 mm Hg,保護性反射恢復,達到深鎮靜拔管指征即拔出氣管導管。患兒在麻醉恢復室密切監護,霧化,吸氧,直至達到離院標準出院。蘇醒期如果有不良事件發生,應及時處理并詳細記錄。
1.3 觀察指標
1.3.1躁動評價指標
采用兒童麻醉蘇醒期躁動(PAED)評分表[4],內容包括5個方面。(1)可眼神交流;(2)活動有目的;(3)對環境有認知;(4)不安程度;(5)是否可安慰。每一項分別進行0~4分評價,分數之和作為PAED評分,分值越大表示躁動越嚴重。PAED>10分即可診斷為躁動,分別記錄兩組躁動的例數。
1.3.2疼痛評價指標
采用FLACC量表進行疼痛評分,分別對面部表情(Face)、腿部活動(Legs)、身體活動(Acitivity)、哭鬧(Cry)和可安慰性(Consolability)共5個方面進行0~2分的評分,分數之和作為FLACC評分。0分為無痛,10分為劇烈疼痛;0~2分為鎮痛滿意,>2~10分為鎮痛欠佳,分別記錄兩組鎮痛欠佳的例數。
1.3.3其他評價指標
觀察兩組患兒麻醉誘導前(T0)、插管后(T1)、手術開始后15 min(T2)和手術結束(T3)的心率(HR)和平均動脈壓(MAP)。以手術結束時間為起點,記錄各組自主呼吸恢復時間、拔管時間、睜眼時間和麻醉恢復室滯留時間。記錄蘇醒期其他不良反應(惡心嘔吐、舌后墜、低氧、嗜睡)的發生情況及處理措施。
1.4 統計學處理
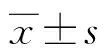
2 結 果
2.1 不良反應發生率比較
2組患兒FLACC疼痛評分、惡心嘔吐、舌后墜、低氧、嗜睡的發生率比較,差異均無統計學意義(P>0.05);PAED評分>10分者,F組為7例,N組為1例,兩組比較差異有統計學意義(P<0.05)。見表2。

表2 兩組患兒術后不良反應發生率的比較[n(%)]
2.2 血流動力學指標比較
2組患兒在各時點HR和MAP比較,差異均無統計學意義(P>0.05)。見表3。
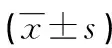
表3 兩組患兒圍術期HR與MAP的比較
2.3 術后恢復情況比較
N組患兒的自主呼吸恢復時間和拔管時間明顯短于F組,而N組睜眼時間明顯長于F組,差異均有統計學意義(P<0.05);兩組患兒在麻醉恢復室滯留時間比較,差異無統計學意義(P>0.05),見表4。

表4 兩組患兒術后恢復情況的比較
3 討 論
乳牙齲病患兒由于年齡小,進行口腔治療時普遍配合欠佳。有調查表明,兒童不配合是齲病治療的主要障礙之一[5]。越來越多的家長會給孩子選擇更舒適化、人性化的牙科全麻技術。牙科全麻技術從20世紀50年代始于歐美國家,已形成一套完善的患者選擇和麻醉管理規范[6]。隨著兒童牙科全麻技術的臨床需求越來越大,我國近年來在這一技術上也取得蓬勃發展。目前,兒童牙科全麻技術大多采用日間或門診手術模式,為不配合兒童的牙齒治療提供一種安全、舒適、高效的行為管理方法。但門診兒童全麻的風險、蘇醒期躁動、惡心嘔吐等不良反應隨之而來,有悖于舒適化醫療的初衷,對麻醉醫師提出了巨大挑戰。舒適化醫療一直是麻醉學發展的方向,提高門診齲齒患兒蘇醒質量,減少不良反應,保證麻醉安全,仍然是麻醉醫師努力的方向。因此,探索圍手術期合理用藥方案對開展兒童牙科全麻技術具有重要意義。
兒童牙科全麻手術期間,國內最新指南仍然推薦使用七氟烷和丙泊酚進行麻醉誘導和維持,芬太尼則用于抑制應激反應和鎮痛[2]。七氟烷具有芳香味,兒童易于接受。它還具有血/氣分配系數小(誘導快、蘇醒快),血流動力學穩定,對呼吸、循環抑制輕等特點,目前已廣泛應用于小兒麻醉。然而,七氟烷引起的蘇醒期躁動雖然具有自限性,但仍被認為是嚴重的術后并發癥之一。擬行牙科全麻手術的患兒具有多項發生蘇醒期躁動的危險因素,包括年齡、術前焦慮、術后疼痛、吸入麻醉及口咽部手術[4]。除不可控因素外,術前焦慮可采用提前口服咪達唑侖和行為引導緩解。鎮痛常用的芬太尼可明顯降低患兒術后躁動的發生率[7],但呼吸抑制、惡心嘔吐、頭暈等不良反應也為牙科全麻技術的開展留下安全隱患。因此,本研究以芬太尼作為對照與納布啡進行比較,旨在尋找鎮痛效果相似,不良反應少,且能減少蘇醒期躁動的方法。
納布啡是一種強效鎮痛劑,其效果與嗎啡相當,具有阿片受體激動-拮抗混合型鎮痛作用,可與μ、κ和δ受體結合,激動κ受體,部分拮抗μ受體,因此具有鎮痛、鎮靜及呼吸抑制作用[8]。納布啡的心血管系統不良反應少,呼吸抑制輕微且有封頂效應,同時可減少μ受體相關不良反應,如惡心嘔吐、瘙癢等。納布啡起效快,靜脈給藥后2~3 min起效,血漿半衰期為5 h,作用持續時間3~6 h。本研究發現,在手術各時間節點比較,兩組患兒的HR和MAP均無差異,說明納布啡用于牙科全麻技術能較好地維持血流動力學穩定。基于良好的鎮痛、鎮靜作用及罕見的不良反應,納布啡已逐漸應用于小兒術后鎮痛、日間手術、無痛胃腸鏡檢查等領域[9-12]。
在門診檢查中,相關深度鎮靜的研究證明,兒童在核磁共振成像(MRI)七氟烷吸入麻醉結束后使用納布啡0.1 mg/kg可降低躁動和焦慮的發生率,且不會延長蘇醒時間[13]。一項關于小兒腹腔鏡疝囊高位結扎日間手術的研究發現,納布啡能有效減少蘇醒期躁動,降低不良事件發生率[14-15]。本研究結果顯示,兒童牙科全麻手術中,N組蘇醒期躁動發生率明顯低于F組,可能與納布啡激動κ受體產生的鎮靜效應有關。牙科全麻手術術后,隨著七氟烷的快速排除,患兒麻醉深度變淺,會因為過快蘇醒而出現躁動。而納布啡良好而持久的鎮靜、鎮痛作用可降低躁動的發生率。
納布啡具有有效性、安全性及獨特的藥理作用,使其逐漸成為兒科多模式鎮痛中的一線用藥[9,11]。MILNES等[16]發現,納布啡通過靜脈鎮靜、鎮痛技術可用于疼痛較輕的兒童牙科手術。本研究也證實,N組術后疼痛發生率與F組并無差異,且N組自主呼吸恢復時間更短,深鎮靜拔管更早。有研究將納布啡用于兒童腺樣體扁桃體切除手術,與曲馬多和哌替啶比較,納布啡能提供更好的術后鎮痛效果,且不延長自主呼吸恢復的時間[17]。在不良事件發生率方面,兩組并無明顯差異(P>0.05),但N組睜眼時間明顯較長,這可能與其持久的鎮靜作用有關,不過這并不影響N組患兒麻醉恢復室滯留時間。研究階段發生8例舌后墜和3例低氧,提示兒童牙科全麻手術蘇醒期應高度警惕上呼吸道梗阻引起的低氧血癥,并提前做好應急預案,以確保醫療安全。
綜上所述,納布啡應用于兒童牙科全麻技術能有效降低蘇醒期躁動的發生率,產生良好的術后鎮痛效果,縮短自主呼吸恢復時間和拔管時間,且不會增加不良反應發生率。

