術中體位改進聯合多模式體溫干預在乳腺癌根治術患者中的應用
王 霞,劉 蔚,劉 冬
(徐州市婦幼保健院 江蘇徐州221000)
乳腺癌系受累于乳腺上皮細胞的惡性腫瘤疾病,其發病率居女性惡性腫瘤首位。全球女性惡性腫瘤患者中,乳腺癌占比超過24%,而我國近幾年乳腺癌發病率呈逐年上升趨勢,乳腺癌年新發病例達30萬[1]。現階段,臨床治療該病以乳腺癌根治術效果最佳,但患者術中常受多種因素影響,易引發低體溫、寒戰、壓力性損傷等并發癥,不僅影響手術進展,還會阻礙患者術后身體康復,故在患者手術過程中積極開展體溫和體位管理有重要意義[2]。本研究針對乳腺癌根治術患者開展術中體位改進聯合多模式體溫干預,并對其臨床應用價值進行分析。現報告如下。
1 資料與方法
1.1 臨床資料 選取2019年6月1日~2021年6月30我院收治的乳腺癌根治術患者76例作為研究對象。納入標準:乳腺磁共振成像、腫瘤標志物及組織病理學檢查結果符合中國抗癌學會制定《乳腺癌診治指南與規范(2019年版)》中乳腺癌相關診斷標準[3];伴乳房腫塊、乳頭溢液、乳暈異常等局部癥狀,或伴有乳腺皮膚橘皮樣改變[4];乳腺磁共振成像見邊緣不清、形狀不規則病灶,乳腺呈蟹足樣改變[5];美國麻醉醫師協會(ASA)分級Ⅰ~Ⅱ級;TNM分期Ⅰ~Ⅲ期;年齡18~75歲;家屬知情且自愿參與,簽署知情同意書。排除標準:惡性腫瘤細胞發生遠處轉移;身體狀態較差,手術不耐受;伴心、肝、腎等器官嚴重功能障礙;乳房皮膚橘皮樣改變>1/2乳房面積,或伴乳房皮膚衛星狀結節,或伴胸骨旁淋巴結腫大且證實為轉移,或伴上肢水腫,或伴腫瘤破潰[6];合并精神疾病,或有精神疾病既往史/家族史;伴聽覺、視覺、語言等功能障礙,無法與他人正常交流。根據自身隨機交叉對照設計分為對照組36例和觀察組40例。對照組年齡27~64(45.53±3.49)歲;腫瘤類型:早期浸潤癌16例,浸潤癌13例,非浸潤癌7例;TNM分期:ⅠA期8例,ⅠB期9例,ⅡA期7例,ⅡB期8例,ⅢA期4例。觀察組年齡30~66(46.12±3.55)歲;腫瘤類型:早期浸潤癌18例,浸潤癌14例,非浸潤癌8例;TNM分期:ⅠA期8例,ⅠB期10例,ⅡA期9例,ⅡB期9例,ⅢA期4例。兩組基線資料比較差異無統計學意義(P>0.05)。本研究獲得醫院倫理委員會批準。
1.2 方法
1.2.1 對照組 實施術中體位改進干預。術前于手術床單下鋪設長方形啫喱墊,患者平臥于手術床后調整體位,使其患側腋后線與床邊緣對齊、頭頂與手術床頭邊緣對齊。行麻醉后,以長邊能抬高腋窩、寬邊與肩峰對齊為準,于患者肩胛骨位置放置合適規格體位墊,將患側上肢放置于托手架上,通過墊放啫喱墊抬高患者上肢至與其身體高度一致,健側上肢平放于軀體旁并固定。患者雙下肢稍微彎曲,腘窩處墊放圓體位枕,使用約束帶固定患者膝關節。常規消毒鋪巾后,術者于患者患側上肢下方進行手術操作,第一助手于患者上肢上方協助術者,第二助手于術者對面協助術者。
1.2.2 觀察組 在術中體位改進基礎上實施多模式體溫干預。
1.2.2.1 保溫管理 患者入室前,手術室溫度調節至23 ℃,維持恒定,濕度控制在40%~60%。術中消毒時,手術室溫度調節至26 ℃,盡量縮短皮膚消毒時間,以減少患者圍術期體表散熱。適當覆蓋棉被,減少術中皮膚暴露,對于頭、肩、手等非手術區身體外露部位,選用經50 ℃ 高溫鼓風加熱過的雙層純棉手術巾對其進行覆蓋包裹并做好固定。術中用于擦拭、止血、保護鄰近組織的紗布,均提前浸泡于37 ℃ 生理鹽水中,每5 min更換1次生理鹽水。患者麻醉生效后,氣管插管導管連接濕熱交換器,溫度調節至37~40 ℃,以維持患者呼吸道溫度和濕度。
1.2.2.2 加溫管理 手術床鋪設水循環加熱床墊和充氣式加溫毯,術前加熱床墊溫度調節至32~34 ℃,加溫毯溫度調節至36 ℃,行術前預熱。手術開始后,將加熱床墊溫度調節至34~36 ℃,加溫毯溫度調節至38~40 ℃,直至手術結束。術中輸注液體均使用加溫器加溫至37~40 ℃,或將其存放于37 ℃ 恒定保溫箱中,使輸注液體溫度趨于人體正常體溫。術中使用輸液加溫儀,將輸液管溫度調至37 ℃,減少輸液管造成的熱量損失。
1.2.2.3 實時體溫監控 手術室護士專人負責全程監測患者體溫變化,每5 min測量1次鼻咽溫度。當患者鼻咽溫度<36 ℃時,立即將水循環加熱床墊和充氣式加熱毯溫度提高2~3 ℃,隨后每2 min測量1次鼻咽溫度,直至患者鼻咽溫度≥36 ℃,再將加熱床墊和加熱毯恢復至原有溫度。反之,當患者鼻咽溫度>37 ℃ 時,立即降低加熱床墊和加熱毯溫度,以避免因體溫過高而引起的器官組織調節功能失調、高熱驚厥、機體防御能力下降等并發癥。
1.3 觀察指標 觀察兩組圍術期體溫水平、應激反應、并發癥發生率及手術指標。①分別于手術前(T0)、插管前(T1)、插管后30 min(T2)、插管后60 min(T3)、手術結束時(T4)、麻醉蘇醒后(T5)各時間點測量患者體溫。②分別于T0、T2、T4各時間點對患者呼吸頻率(參考值:70~75次/min)和心率(參考值:60~100次/min)進行測量。③手術指標包括手術時間、術中出血量、術后蘇醒時間及術后拔管時間。
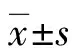
2 結果
2.1 兩組圍術期各時間點體溫情況比較 見表1。
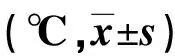
表1 兩組圍術期各時間點體溫情況比較
2.2 兩組圍術期各時間點應激反應指標比較 見表2。
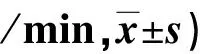
表2 兩組圍術期各時間點應激反應指標比較(次
2.3 兩組圍術期并發癥發生情況比較 見表3。
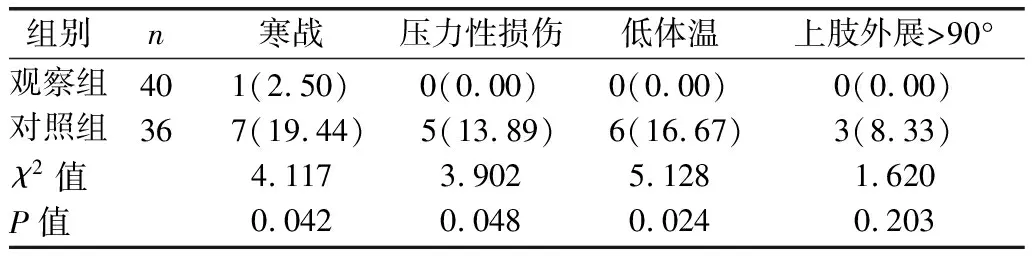
表3 兩組圍術期并發癥發生情況比較[例(%)]
2.4 兩組手術相關指標比較 見表4。
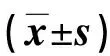
表4 兩組手術相關指標比較
3 討論
3.1 維持患者圍術期體溫 乳腺癌根治術作為目前治療乳腺癌首選治療手段,切口隱蔽,能在保留患者乳房皮膚、乳頭及乳暈基礎上,將乳腺及腋窩組織完整切除,不僅保證美觀,還可實現乳腺癌根治性切除,大幅度降低局部復發風險,且具有較高手術安全性[7]。由于乳腺癌根治術手術時間相對較長,麻醉處理方面臨床通常選用安全性更高、副作用更小的全身麻醉,但受長時間麻醉吸入等因素影響,患者術中極易引發低體溫,對患者手術進展造成影響[8]。手術室控溫、鋪設電熱毯等傳統保溫措施雖能一定程度維持患者術中體溫,但術中液體輸注、侵入性操作、局部皮膚長時間暴露等均可增加患者術中低體溫發生風險。本文針對乳腺癌根治術患者實施多模式體溫干預,從保溫管理、加溫管理、實時體溫監控3個方面對患者術中體溫加以干預,保溫管理通過提高術中皮膚消毒速率、擦拭用液溫度及患者呼入氣體溫度,以減少外界因素引起的體溫散失,另外通過縮短術前等待時間、加蓋棉被及手術巾包裹非手術區暴露皮膚等操作,抑制自身散熱;加溫管理中運用更具科技性的水循環加熱床墊和充氣式加熱毯,相比傳統電熱毯,前者熱量支持效率更高,且充氣式加熱毯能通過與患者皮膚充分接觸,減少熱量散失,此外,術中輸注液體和輸液管預熱,也可避免患者因輸注液體溫度過低而散失過多熱量,從而能更有效地維持患者術中體溫水平。本研究結果顯示,觀察組患者在插管后30 min、插管后60 min、手術結束時、麻醉蘇醒后體溫水平均>36 ℃,且高于對照組患者對應時段體溫水平(P<0.05)。竇俠等[9]在乳腺癌患者手術過程中開展手術室保溫管理,結果顯示,相比傳統手術室管理,手術室保溫管理對患者術中體溫的控制效果更佳,其研究結果與本次研究結果一致。
3.2 減輕患者圍術期應激反應 臨床研究表明,術中低體溫能促使機體交感神經興奮,從而導致患者出現心率加快、血壓升高等表現,此外,術中低體溫還能導致機體血小板功能下降,致使患者凝血功能受損,血液黏滯度增加,進而加大患者出血風險,處理不當可危及患者生命安全[10]。在多模式體溫干預影響下,患者圍術期體溫能有效維持在36 ℃以上,從而減少機體交感神經遭受刺激,控制機體呼吸頻率、心率等手術應激反應。本研究結果表明,觀察組手術前、插管后30 min、手術結束時的呼吸頻率和心率水平均低于對照組(P<0.05),且更趨于正常水平。馮立等[11]針對胸外科低體重指數手術患者實施綜合保溫措施,結果顯示,實施綜合保溫患者出室時活化部分凝血活酶時間為(29.58±5.52)s,高于實施常規保溫的對照組患者,血漿凝血酶原時間和乳酸水平分別為(13.28±3.92)s、(1.74±0.41)mmol/L,均低于對照組(P<0.05),提示綜合保溫能有效減輕患者術中凝血相關應激反應,與本次研究結果一致。
3.3 減少患者圍術期并發癥 除低體溫、寒戰等并發癥外,乳腺癌根治術患者受手術時間較長、術中長時間處于同一體位等因素影響,還易引發壓力性損傷、上肢外展>90°等體位相關并發癥,對患者術后康復同樣會造成影響[12]。本次研究聯合開展多模式體溫干預和術中體位改進,前者能有效維持患者圍術期體溫,降低低體溫、寒戰發生率,而術中體位改進則在患者長時間受壓迫皮膚處放置體位墊,給予皮膚充分緩沖,從而降低患者壓力性損傷發生率。另外,手術過程中,術者和第一助手分別處于患者患側上下肢位置,手術操作空間增加,可避免因推擠引起的上肢外展>90°。本研究中,觀察組并發癥發生率低于對照組(P<0.05),與王菊梅等[13]研究結果一致。
3.4 改善患者手術指標 臨床研究發現,機體處于低體溫狀態下會降低自身基礎代謝,機體內麻醉藥物代謝隨之減慢,從而影響患者麻醉恢復,且由于低體溫會增加患者術中出血風險,導致手術難度增加,進而延長手術時間,加大術中出血量[14]。在多模式體溫干預引導下,一定程度上縮短手術時間、減少術中出血量、加快術后麻醉蘇醒。同時,本次研究聯合開展術中體位改進,借助體位墊將原來術野深窄的腋窩抬高,使無影燈更容易照進腋窩,保證術野清晰,減少無影燈調節次數,從而有效縮短手術時間。本研究結果顯示,觀察組手術時間、術中出血量、術后蘇醒時間、術后拔管時間均低于對照組(P<0.01),與劉志琴[15]的研究結果一致。
綜上所述,術中體位改進聯合多模式體溫干預在乳腺癌根治術患者圍術期體溫、應激反應及并發癥控制方面發揮積極作用,且能加快手術進程,促進術后麻醉恢復。

