基于證據臨床應用的多學科協作對持續性心房顫動射頻消融手術患者的影響
廖 楚,丁美舟,樊秋燕
(南昌大學第二附屬醫院 江西南昌330006)
有研究表明,我國心房顫動發病率約為0.77%,且隨著年齡增高逐漸增加,其中>80歲患者發病率約為7.5%[1-2]。心房顫動發生時,心臟收縮功能出現障礙,使血液淤積與心房內形成血栓,血栓脫落后隨血液流動至全身各處,從而引起腦栓塞等并發癥[3]。黃從新等[4]研究顯示,房顫患者引發腦卒中的概率是非房顫患者的4~5倍,其致殘率約為60%,致死率可達20%。目前,臨床主要采用射頻消融術進行治療,具有創傷小、療效佳等優點。相關研究指出,多學科協作管理模式可提高患者生命治療,改善臨床結局[5]。證據臨床應用是通過找尋文獻中的最佳證據并將其應用于臨床,強調臨床實踐必須將科學依據作為支撐[6]。基于此,本研究對射頻消融手術持續心房顫動患者實施基于證據臨床應用的多學科協作管理,以期為臨床護理此類疾病提供臨床依據。現報告如下。
1 資料與方法
1.1 臨床資料 將2019年3月1日~2022年1月31日于我院進行射頻消融手術的持續性心房顫動患者納入研究。納入標準:①滿足持續性房顫診斷標準[7],首次進行射頻消融手術;②年齡≥18歲;③知曉本次研究目的并簽署知情同意書;排除標準:①合并其他嚴重器質性病變者;②對射頻消融術后服用藥物存在過敏反應者;③妊娠期婦女;④伴肝腎功能障礙、惡性腫瘤者;⑤伴精神類疾病、語言溝通障礙等無法正常交流者。將納入研究的78例患者依據隨機數字表法分為對照組和研究組各39例。對照組男24例、女15例,年齡31~65(54.29±4.13)歲;左心室射血分數(LVEF)55%~64%;美國紐約心臟病協會(NYHA)心功能分級Ⅰ級8例,Ⅱ級20例,Ⅲ級11例。觀察組男22例、女17例,年齡30~62(53.86±4.15)歲;LVEF 57%~68%;NYHA心功能分級Ⅰ級6例,Ⅱ級23例,Ⅲ級10例。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經醫院倫理委員會批準。
1.2 方法
1.2.1 對照組 給予常規護理。入院時由醫生依據患者生命體征等完成疾病評估,完善術前檢查,例如心電圖、凝血功能等;由護理人員對患者進行常規術前健康教育、術前準備等。術后遵醫囑進行護理操作,密切監測患者生命體征,指導患者建立正確飲食方案,為患者講解注意事項,定期觀察手術穿刺部位,按時給藥,并給予心理護理等。
1.2.2 研究組 給予基于證據臨床應用的多學科協作護理干預。①成立證據小組:由科室護士長擔任組長,5名3年以上工作經驗的護理人員為組員。由組長對組員進行證據檢索、文獻評價、質量審查等相關內容的培訓。②收集證據:由證據小組收集過往進行射頻消融手術患者案例,找尋其中存在的護理問題。依據關鍵詞“多學科協作”“射頻消融術”“持續性心房顫動”為關鍵詞,搜索5年內相關文獻,由小組成員對收集文獻進行評價、歸納、總結,并制訂護理干預方案。③完善成員結構:擴充小組成員,包括專科醫生、營養科醫生、心理咨詢師、康復科醫生、專科護士、手術室護理人員等。由組長進行職責分工,并進行疾病知識培訓,小組內進行統一考查,考查不合格者再次進行培訓直至考查通過。④實施干預方案:a.入院。由專科醫生評估患者身體狀況,了解其一般資料,營養科醫生評估術前營養狀態,心理咨詢師評估其心理狀態,護理人員主動對其進行自我介紹,與患者進行交流,向其介紹病室環境。b.術前。心理咨詢師與患者進行溝通,緩解其焦慮緊張情緒,護理人員向患者介紹手術相關知識,為患者講解相關注意事項,為患者播放成功案例相關視頻,若是女性患者應在經期結束后進行手術,專科醫生為患者進行備皮并進行碘過敏試驗,麻醉科醫生進行術前訪視,為患者講解麻醉相關注意事項。c.術中。專科護士做好交接工作,由手術室護理人員為患者講解術中相關注意事項,協助患者取平臥位,常規監測生命體征,建立靜脈通路,準備好急救用品,控制術中輸液量,配合醫生進行手術操作,給予患者保溫毯保暖,麻醉科醫生進行麻醉。d.術后。由專科護士做好患者的交接工作,及時告知患者及家屬手術結果,密切監測患者生命體征,保持病室內安靜,使用紗布覆蓋穿刺點皮膚,觀察穿刺點是否出現滲血,術側皮膚顏色、溫度等。術后第1天,進行多學科查房,小組成員共同商定干預方案,營養科醫生為患者制訂飲食方案,術后第1周以流質飲食為主,第2周過渡至半流質飲食,第3周為軟質飲食,隨后過渡至普通飲食,囑患者應多飲水,以富含纖維素、清淡飲食為主,禁止辛辣刺激飲食,少食多餐。心理咨詢師在患者住院期間給予全程心理指導,耐心聽取患者內心想法,為患者建立疾病自信心。康復科醫生為患者制訂鍛煉方案,術后術側保持制動,指導家屬為患者按摩腰部肌肉,可使用軟枕提高其舒適度,能夠下床活動后,應協助患者進行適量活動,并依據患者耐受程度逐步加大活動量。專科護士做好術后護理工作,對患者進行術后健康教育工作,指導患者正確用藥并為其講解藥物相關知識及常見不良反應,遵照醫囑進行護理治療,密切監測穿刺部位狀況,監測患者尿量,若排尿異常應立即報告醫生并協助處理,出院前交代患者出院注意事項,并囑患者定時復查。
1.3 觀察指標
1.3.1 情緒狀態 分別于干預前后使用抑郁自評量表(SDS)[8]、焦慮自評量表(SAS)[8]進行評估。SDS包括20個條目,運用Likert 4級評分法,總分80分,>53分表明存在抑郁。SAS共20個條目,運用Likert 4級評分法,<50分表明無異常、50~60分表明焦慮較輕、61~70分表明焦慮較重、>70分代表焦慮嚴重。
1.3.2 術后恢復狀況 于出院前1 d采集兩組空腹靜脈血4 ml,使用全自動血凝分析儀檢測兩組凝血酶原時間(PT),并計算國際標準化比值(INR),INR=PT/正常凝血酶時間。
1.3.3 服藥依從性 于干預后使用中文版服藥依從性量表(MMAS-8)[9]進行評估,該量表共8個條目,其中條目1~7以“是”“否”進行測評并分別記為0、1分,條目5為反向計分,第8個條目使用“0、0.25、0.50、0.75、1.00”5級評分法計分,滿分8分。得分<6分表明依從性較低,6≤得分<8分表明依從性較好,8分表明依從性極好。該量表Cronbach′s α為0.81,內容效度為0.83。
1.3.4 營養狀況 于干預后使用微型營養評價法(MNA)[10]進行評估,該問卷包括人體測量(4個條目)、膳食問卷(6個條目)、整體評定(6個條目)、主觀評定(2個條目)4個部分,18個條目,滿分30分。得分<17分表明營養不良,17~24分表明潛在營養不良,>24分表明營養狀況較好。
1.3.5 并發癥 比較兩組心包填塞、低心排綜合征、血氣胸、感染、肺靜脈栓塞等并發癥發生率。
1.3.6 生命質量 于干預前后使用心房顫動患者生命質量量表(AF-QoL-18)[11]進行評估。該量表包含心理(10個條目)、生理(4個條目)、性生活(3個條目)3個維度,共17個條目,使用Likert 5級評分法,總分85分,得分越高表明生命質量越好。該量表Cronbach′s α為0.905。
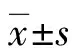
2 結果
2.1 兩組干預前后SDS、SAS評分比較 見表1。
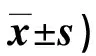
表1 兩組干預前后SDS、SAS評分比較(分,
2.2 兩組干預后INR、MMAS-8評分比較 見表2。
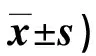
表2 兩組干預后INR、MMAS-8評分比較(分,
2.3 兩組干預后營養狀況比較 見表3。
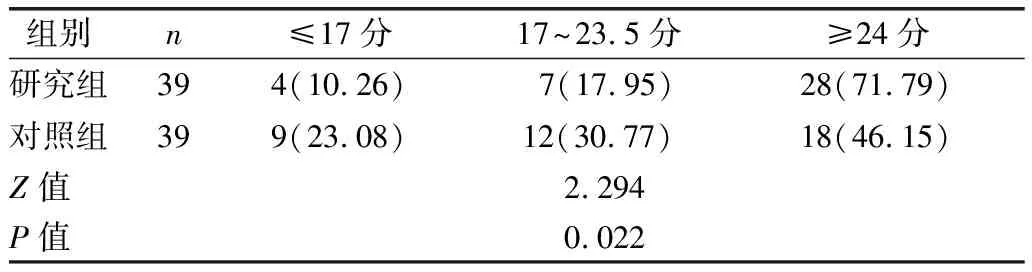
表3 兩組干預后營養狀況比較[例(%)]
2.4 兩組干預后并發癥發生率比較 見表4。
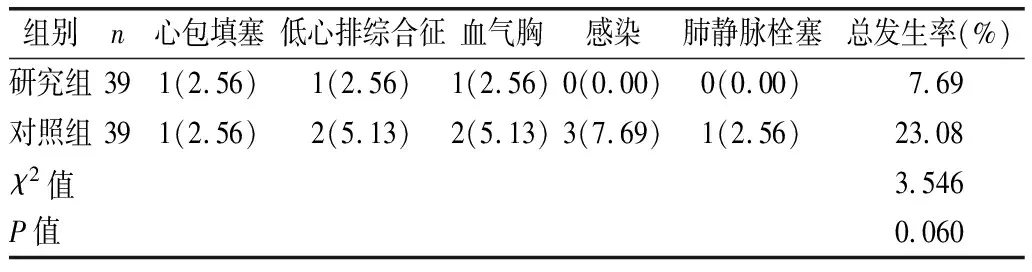
表4 兩組干預后并發癥發生率比較[例(%)]
2.5 兩組干預前后AF-QoL-18評分比較 見表5。
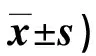
表5 兩組干預前后AF-QoL-18評分比較(分,
3 討論
心房顫動本質為心房無法繼續保持正常的規律活動及收縮運動,導致心房處于顫動狀態,引發心力衰竭等并發癥,威脅患者生命健康[12]。多學科團隊協作模式是將來自不同醫療領域人員,通過討論的方式,應用現有的醫療資源,為患者提供最佳醫療決策,該種模式是通過確定人員、職責、分工、團隊文化進行運作,展現了“自愿、互動、整體、配合”的原則,其核心為改變工作流程滿足患者不同需求[13]。證據臨床應用核心即為循證醫學,該理念走在傳統醫學的前沿,是過去以經驗為基礎像目前以科學為依據的轉變,是醫學發展的必然趨勢[14]。
心房顫動患者因疾病發作時頭暈、胸悶不適等癥狀,極易出現負性情緒,但負性情緒可擴大交感神經張力,誘導兒茶酚胺釋放,誘發心律失常,同時負性情緒易使患者處于腦力疲勞、失眠等狀態,影響患者的理性判斷力,降低其治療依從性,從而不利于疾病預后[15]。本研究顯示,研究組SDS、SAS、INR評分均低于對照組(P<0.01),MMAS-8評分高于對照組(P<0.01);表明基于證據臨床應用的多學科協作可改善患者情緒狀態,提高其用藥依從性,促進疾病預后。射頻消融術后患者需按時服用抗凝藥物,INR作為評價指標可反映出患者用藥狀況。常規護理模式僅注重臨床護理操作,缺少與患者的溝通,極易忽略患者心理感受。證據臨床應用的多學科協作模式通過找尋科學依據,組建多學科團隊并進行明確分工,并進行統一培訓后,使團隊成員發揮專科優勢,心理咨詢師全程參與心理指導,護理人員緩解患者入院時的緊張,建立良好的護患關系,對患者進行健康教育,有效緩解患者焦慮、抑郁情緒。本研究通過對患者進行詳細用藥指導,講解用藥注意事項,提升患者認知,提高患者自我效能感,從而提升其用藥依從性。本研究顯示,研究組MNA得分狀況優于對照組(P<0.05),提示基于證據臨床應用的多學科協作可改善患者營養狀況。分析原因在于多學科協作發揮了營養科及康復科醫生的專科優勢,為患者制訂合理的飲食方案,保障患者營養需求,同時康復科醫生為患者制訂合理的鍛煉方案,保障患者活動需求量,從而穩定機體代謝平衡,維持機體營養水平。本研究還顯示,研究組術后并發癥發生率低于對照組,AF-QoL-18得分高于對照組(P<0.01);提示基于證據臨床應用的多學科協作可降低患者術后并發癥發生率,提高其生命質量。常規護理中,護理干預多為流程化工作,護理人員僅依據主觀經驗展開護理工作,缺乏一定的積極性,加之其工作核心是以疾病為中心,缺少對患者心理、精神、社會等方面的重視,使患者在住院期間舒適度較低,影響治療及護理依從性,進而使患者無法從中獲益[16]。證據臨床應用的多學科團隊協作模式將護理模式轉變為“以患者為中心”,充分發揮不同學科的優勢,注重團隊合作,共同商討治療護理措施,使干預方案更加專業化,完善術前、術中及術后臨床路徑實施細則,為患者提供更為優質的護理服務,從而避免術后并發癥,提升患者生命質量。
綜上所述,基于證據臨床應用的多學科協作可以改善持續性心房顫動射頻消融手術患者的心理狀態,提高其用藥依從性,降低其術后并發癥發生率,提升其生命質量。

