髖外展肌強化訓練對膝關節置換術后患者平衡功能及Barthel指數的影響
徐海波
江蘇省連云港市贛榆區中醫院 222100
膝關節是承擔人體絕大部分重量的重要結構,一旦病變會誘發明顯的關節障礙,影響自身行走功能。膝關節置換術是治療膝關節病的主要方法,可有效緩解患者關節疼痛程度及受限障礙,改善其活動能力[1]。但多數患者存在下肢肌力下降、步態異常等問題,因此肌力訓練成為關節疾病術后主要方法。由于髖部、膝關節功能連接緊密,軀體、髖部生物力學改變會影響膝關節負荷。有研究[2]指出,膝骨關節炎患者髖部肌肉功能明顯降低,髖外展肌力量下降15%以上。因此髖外展肌強弱會影響機體行走,并會影響膝關節負荷程度。故此通過髖外展肌強化訓練,是否能改善膝關節置換術患者康復效果,值得臨床探索。基于此,本文分析髖外展肌強化訓練對膝關節置換術后患者康復效果的影響,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2020年1月—2021年12月醫院收治的62例膝關節置換術患者,納入標準:(1)均初次行膝關節置換術;(2)術前具有一定的活動能力,肌力≥4級;(3)知情研究,并簽署同意書。排除標準:(1)伴重度骨質疏松、股骨頭塌陷≥4cm、骨髓水腫者;(2)肢體癱瘓、先天性髖關節發育不良者;(3)伴中樞神經系統疾病或周圍神經疾病。按密閉信封法將患者分為兩組,每組31例,兩組基線資料比較差異無統計學意義(P>0.05),見表1。

表1 兩組基線資料比較
1.2 方法 對照組采用常規康復管理,術后當日指導患者在床上做股四頭肌等長收縮、踝泵運動,膝關節做主動屈伸、伸展抬高等活動。術后7d指導患者負重伸膝,并逐漸至負重練習。康復活動期間,患肢以不感到疲勞為宜。觀察組基于對照組康復管理基礎上采用髖外展肌強化訓練:(1)仰臥位:協助患者做橋式動作,骨盆向左側、右側移動;盡量伸直膝關節,做患肢抗阻外展。(2)患側臥位:于患肢墊一10cm墊子,伸膝,患側髖部抬離床面,維持3~5s。(3)患側肢體站在10cm左右的臺階,健側腳懸空,逐漸放松患側外展肌群,骨盆傾斜至健側,健側足尖點地,收縮患側外展肌群,逐漸拉回骨盆,健側足尖離地。(4)患者站立在平行杠內,分開兩腿,做左、右側骨盆移動,努力收縮患側外展肌群,控制骨盆,避免失去平衡,保持3~5s。然后雙腳前后站立,與肩同寬,軀干維持正直平衡,隨后逐漸縮小兩腳間的距離,使雙足前后保持一線。(5)輔助訓練儀:側臥位時,拍打患者臀中肌,刺激臀中肌收縮。仰臥位時,懸吊下肢遠端做髖外展訓練。采用髖外展輔助訓練儀,仰臥位,膝關節伸直,借助訓練儀滾輪助力做髖關節外展、內收,關節緩慢外展至45°,內收不得超過身體中立位。術后關節鍛煉15~20min/次,1~2次/d,由家屬及護士共同督促完成。兩組連續鍛煉8周。
1.3 觀察指標 (1)膝關節功能:采用美國特種外科醫院(HSS)[3]膝關節功能量表對患者關節疼痛、功能、活動范圍、屈曲畸形、肌力及關節穩定程度6個維度進行評估,總分為100分,分值越高,關節功能越好。(2)平衡功能:采用Berg平衡量表(BBS)[4]對患者獨立站立、站起、坐下等行為進行評估,有14個條目,每個條目賦值0~4分,總分為56分,若評分<40分,提示患者有跌倒風險。(3)步行功能:記錄患者干預前后步頻、站坐轉換時間(STS),指導患者做6min步行試驗(6MWD):在30m長廊上行走,保持呼吸平穩、步速穩定,記錄6MWD距離。(4)日常功能:運用Barthel指數[5]對患者步行、大小便控制、上下樓梯等基本能力進行評估,總分為100分,分值越高,日常生活能力越高。
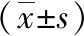
2 結果
2.1 膝關節功能 干預前兩組膝關節HSS評分比較差異無統計學意義(P>0.05),干預后兩組患者HSS評分較術前增加明顯,且觀察組高于對照組(P<0.05),見表2。
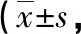
表2 兩組干預前后膝關節HSS評分比較分)
2.2 平衡功能 干預前兩組BBS評分比較差異無統計學意義(P>0.05),干預后兩組患者BBS評分較術前增加明顯,且觀察組高于對照組(P<0.05),見表3。
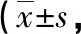
表3 兩組干預前后BBS評分比較分)
2.3 步行功能 干預前兩組步行功能比較,差異無統計學意義(P>0.05),干預后兩組患者步行功能較術前改善明顯,且觀察組優于對照組(P<0.05),見表4。
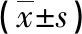
表4 兩組干預前后步行功能比較
2.4 Barthel指數 干預前兩組Barthel指數比較差異無統計學意義(P>0.05),干預后兩組患者Barthel指數較術前改善明顯,且觀察組優于對照組(P<0.05),見表5。
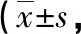
表5 兩組干預前后Barthel指數比較分)
3 討論
全膝關節置換術是緩解關節疼痛、活動受限,協助患者重建關節功能、恢復活動能力的重要措施。有研究[6]表明,患者術后即使經歷再長的恢復時間,仍存在下肢肌力下降、步態異常等問題,其日常活動能力明顯低于同齡健康人群。因膝關節力學環境受多種因素影響,健康的關節軟骨若無法適應外界負荷改變,極易影響手術康復效果。故此強化患者手術后關節功能康復訓練,有利于改善其肢體功能。由于人體下肢存在一條完整動作鏈,髖膝功能緊密連接,軀體、髖部生物學改變會影響患者行走時的膝關節負荷量[7]。其中髖外展肌群包括臀中肌、臀小肌以及闊筋膜張肌,Almeida GPL[8]研究發現在膝關節強化中加入前內側和后外側髖部肌肉組織鍛煉,可減輕髕骨關節炎患者膝關節疼痛程度,改善膝關節功能。Yuenyongviwat V等[9]研究指出髖外展肌力量訓練,可提高患者日常生活功能,改善膝關節相關生活質量。因此髖外展肌力量與全膝關節置換術后功能恢復關系密切,但當前的研究試驗尚未完善,故證實了本文的探索意義。
本文結果顯示,干預后觀察組HSS評分、Barthel指數高于對照組(P<0.05)。結果表明采用髖外展肌強化訓練,可改善患者膝關節功能,提高日常生活能力。分析原因:肌力是穩定關節、恢復關節功能的基本條件,亦能延緩關節退化。此時采用髖外展肌強化訓練,可提高髖關節周圍穩定性及髖、膝肌群的協調能力,使患者整體動作更加流暢;同時做好臀中肌、臀小肌恢復訓練,可提高髖周力學傳導的穩定性,恢復軟骨殘留的彈性,緩解關節疼痛,以此提高關節康復效果,改善患者日常生活能力[10]。
全膝關節置換術后患者因關節穩定性差、肌力缺乏,術后極易出現平衡功能差、步態不穩定的情況。同時患者術后關節恢復差、無法正常進行肢體活動,使下肢運動功能重建差[11]。本文結果顯示,干預后觀察組BBS評分高于對照組,步頻、6MWD高于對照組,STS短于對照組(P<0.05)。結果表明髖外展肌強化訓練可改善患者平衡功能,改善步態,增加下肢活動距離。分析原因:人體單足站立時,骨盆起到類似杠桿結構作用,股骨頭則是一個支點,而髖外展肌群承受著超過3倍體重的重量,并起到因體重導致的力矩抗衡的作用,維持身體平衡性。Mirshams Shahshahani P等[12]在一項平衡測試中發現,維持準靜態單腿平衡需要青年和老年人具備最大的髖外展力量,“髖關節策略”在恢復單腿平衡中的有效性在很大程度上取決于最大髖關節外展力量。故此采用髖外展肌強化訓練,強化患者患側肢體站立、肢體轉移時的髖外展肌控制能力,使其具備橫向移動能力以及“保護性跨步”功能,以此能提高下肢肌力,改善患者平衡功能;同時強化髖外展肌群訓練,提高肌力,避免肌萎縮,有效拮抗肌髖內收肌群,維持髖周結構的平衡性,改善關節穩定性;隨著肢體肌力增強,可促使患者患肢伸直功能,增加關節活動范圍,提高伸肌群力量及關節穩定性,以此能維持患者關節平衡性,增強肢體步行功能[13]。
綜上所述,髖外展肌強化訓練可促進膝關節置換術后患者更好康復,提高其平衡功能,改善日常生活能力,增加步行功能,具有一定的臨床應用意義,值得臨床進一步探討。

