術前血NLR、dNLR、CEA和CA19-9乘積與結腸癌術后生存時間相關性研究
傅芳美
聯勤保障部隊第九〇七醫院檢驗科,福建省南平市 353000
結腸癌是消化系統常見的惡性腫瘤之一,其發病率在我國位居消化道腫瘤的前列,AFP、CEA、CA19-9等作為廣譜腫瘤標志物在多種惡性腫瘤中均可出現表達上調,檢測單個指標對診斷結腸癌的敏感性、特異性均不強[1-3],本文通過計算CEA與CA19-9乘積,分析其對結腸癌患者術后生存時間的影響。既往許多研究證實,腫瘤相關炎癥反應與腫瘤的發生發展和預后密切相關。NLR、dNLR、PLR可綜合反映腫瘤患者體內炎癥和免疫狀態,在肺癌、結直腸癌、肝癌、乳腺癌、腎癌等多種惡性腫瘤預后中具有重要價值。本文通過分析結腸癌患者術前血中AFP、CEA、CA19-9、NLR、dNLR、PLR、CEA與CA19-9乘積等表達水平,探討其對結腸癌患者術后生存時間的預測價值,現將結果報道如下。
1 對象和方法
1.1 研究對象 收集某院2001—2014年間400例結腸癌患者術前血清學檢查指標,包括其WBC、NE、LYM、PLT、AFP、CEA、CA19-9,計算NLR、dNLR、PLR,并回訪其術后生存時間,400例結腸癌患者中男性234例(58.5%),女性166例(41.5%)。年齡19~87歲,其中<30歲11例(2.75%),30~50歲79例(19.75%),50~70歲186例(46.5%),>70歲110例(27.5%),平均年齡60.01歲。
1.2 檢測系統 血細胞分析儀、全自動發光分析儀。
1.3 操作人員 經科主任崗位授權的檢驗技師。
1.4 方法
1.4.1 抽取清晨空腹肘靜脈血4ml,于3 000r/min下離心10min并取血清進行檢測,用化學發光法檢測血清AFP、CEA、CA19-9,并計算CEA與CA19-9乘積,即CEA結果乘以CA19-9結果所得數值。
1.4.2 抽取EDTA抗凝血標本進行血細胞分析,并計算術前粒淋比(NLR):術前中性粒細胞絕對值與淋巴細胞絕對值之比;衍生粒淋比(dNLR):術前中性粒細胞與白細胞總數減去中性粒細胞總數的差值的比值;血淋比(PLR):術前血小板絕對值與淋巴細胞絕對值之比。
1.5 統計學方法 采用SPSS17.0統計學軟件進行數據分析,數據間比較采用χ2檢驗、單因素分析和獨立樣本t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 術前各指標水平與術后生存時間相關性 對于結腸癌術后不同生存時間患者,其術前WBC、NE、PLT、CEA,差異無統計學意義(P均>0.05);LYM、AFP、CA19-9、NLR、dNLR、PLR、CEA與CA19-9乘積結果差異有統計學意義(P<0.05),見表1。
2.2 術后不同生存時間患者各指標變化 本文計算結腸癌患者術前血清學指標WBC、NE、LYM、PLT、AFP、CEA、CA19-9、NLR、dNLR、PLR、CEA與CA19-9乘積各項均值水平,并統計生存時間<3年、3~5年、>5年的結腸癌患者術前各指標均值水平,評價結腸癌術后不同生存時間的患者術前各指標均值的變化。結果顯示,WBC、NE、CEA、CA19-9、NLR、dNLR、CEA與CA19-9乘積均值水平隨結腸癌患者術后生存時間增加而降低,結腸癌患者術后生存時間越短,血清學指標水平明顯高于各項指標總均值水平。見表2。

表1 結腸癌患者術前各血清學指標水平變化對患者術后生存時間影響

表2 結腸癌患者術后各指標不同生存時間均值與各指標總均值間變化
2.3 NLR、dNLR和PLR各組不同生存時間占比 對400例結腸癌患者術前NLR、dNLR和PLR進行計算,得出dNLR、NLR、PLR的均值分別為2.88、4.26、172.26。將dNLR、NLR和PLR大于均值分別定義為對應高值組,小于均值分別定義為對應低值組。如表3所示,三個指標低值組在生存時間分組中所占比例均高于三個指標高值組,且三個指標低值組>5年生存時間的比例高于<3年生存時間的比例,而三個指標高值組>5年生存時間的比例低于<3年的生存時間的比例。NLR和dNLR二者低值組與高值組結腸癌患者術后生存時間差異均有統計學意義(P<0.05),見表3。

表3 NLR、dNLR、PLR各組生存時間占比[n(%)]
2.4 NLR和dNLR各組不同生存時間對比 將NLR分為<1.5、1.5~2、2~10、>10四組,結腸癌患者術后生存時間>5年者分別為81.4%、80.5%、64.8%、57.1%;將dNLR分為<1.1、1.1~1.67、1.67~8、>8四組,結腸癌患者術后生存時間>5年者分別為81.1%、75.0%、68.5%、48.1%。可見結腸癌患者術后生存時間>5年患者所占比例隨NLR和dNLR比值增高而降低,差異有統計學意義(P<0.05),見表4。
3 討論
近年來,結腸癌發病率逐漸上升,其術后預后成為結腸癌患者和臨床關注的重點,有效的指標檢測對預測結腸癌患者術后生存時間具有重要意義。
AFP和CEA均為一種糖蛋白,與多數惡性腫瘤的發生發展密切相關,可作為腫瘤的陽性檢測指標。CA19-9是一種腫瘤相關的糖類抗原,可在胃、胰腺、膽管、結腸、子宮內膜等組織中合成,正常情況下,CA19-9在血清中的含量很少,在惡性腫瘤患者血清中的含量明顯升高[4]。CEA和CA19-9被推薦為結直腸癌預后評估的生物標志物。相關研究表明,炎性反應在結腸癌發生發展中發揮重要作用,而NLR、dNLR、PLR能反映全身炎性反應情況,因此本文探討NLR、dNLR、PLR、聯合CEA與CA19-9乘積對結腸癌術后生存時間的評估價值。
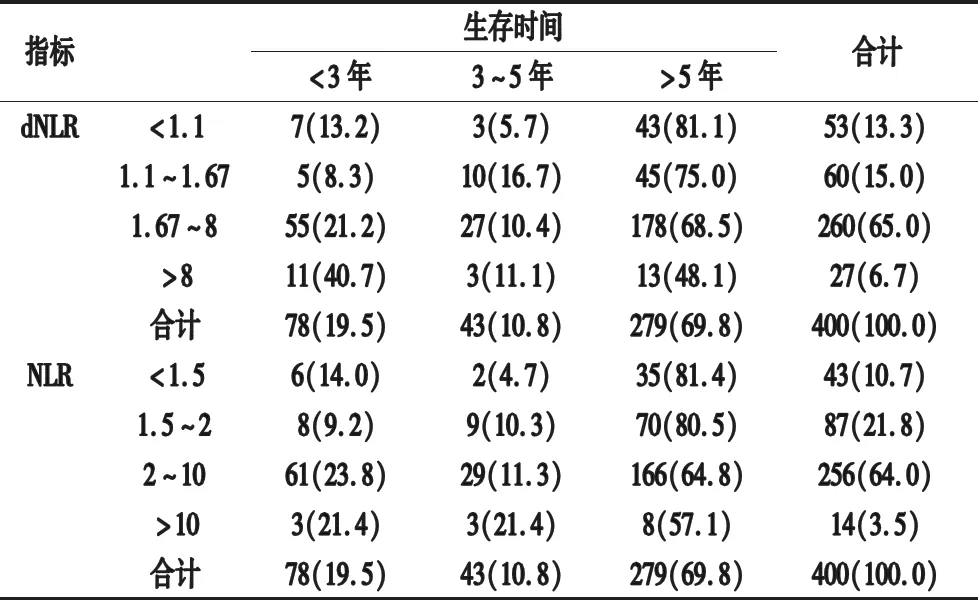
表4 術后生存時間分組在NLR、dNLR各組占比[n(%)]
本文結果顯示,AFP、CA19-9水平對結腸癌術后生存時間差異有統計學意義(P<0.05),而本文結腸癌患者術前血CEA結果不影響結腸癌患者術后生存時間。與其他文獻報道不一致,可能是因為本文樣本量較少、數據不夠等原因。有研究表明,CEA、CA19-9聯合檢測可提高結腸癌靈敏性和特異性[5]。本文結果顯示,CEA與CA19-9乘積對結腸癌術后生存時間差異有統計學意義(P<0.05)。分析原因可能為:CEA和CA19-9在結腸癌患者中均有不同程度的升高,二者水平變化與結腸癌術后復發轉移有關,所以其乘積可作為結腸癌術后患者預后的危險因素。
外周血中性粒細胞水平反映人體全身炎性反應的情況,可釋放較多的炎性因子抑制機體對腫瘤細胞的免疫反應,也能釋放氧自由基、趨化因子、細胞生長因子等,為腫瘤的進展提供有利的微環境[6];淋巴細胞是人體免疫反應細胞,是與機體細胞免疫和體液免疫的關鍵環節,能抑制腫瘤細胞增殖和轉移,參與腫瘤細胞殺傷作用。因此,NLR可反映機體外周血中性粒細胞與淋巴細胞的變化,是與機體免疫反應密切相關的炎性反應指標,反映腫瘤細胞在患者體內的繁殖能力和活躍程度。NLR升高提示炎癥反應向促腫瘤方向發展,導致預后不良,與本文結果一致,低NLR組生存時間>5年的比例高于生存時間<3年的比例,結腸癌患者術后生存時間>5年的比例隨NLR比值增高而降低,差異有統計學意義(P<0.05)。因此,NLR可作為影響結腸癌患者術后生存時間的獨立風險因素。同時,筆者對結腸癌患者術前血dNLR進行統計分析,發現低dNLR組結腸癌患者術后生存時間明顯高于高dNLR組,結腸癌患者術后生存時間隨dNLR水平增高而降低,dNLR能夠反映機體腫瘤生長的炎性環境和抗腫瘤免疫的平衡狀態,當機體中性粒細胞增多,淋巴細胞相對減少時,機體平衡狀態被打破,炎癥反應增強,而腫瘤殺傷力降低,機體向著促腫瘤方向發展[7]。本文結果顯示,低dNLR組與高dNLR組結腸癌患者術后生存時間差異有統計學意義。因此,dNLR也可作為影響結腸癌患者術后生存時間的獨立風險因素,聯合NLR、dNLR分析,對結腸癌術后預后風險評估起到重要作用。
血小板在腫瘤細胞的黏附、浸潤和腫瘤組織的血管生成過程中發揮重要的作用,可促進腫瘤細胞生長。PLR可直接反映機體淋巴細胞與血小板的變化,近年來,很多學者發現,PLR是惡性腫瘤預后的影響因素[8],也是一種炎性反應指標。
綜上所述,對結腸癌患者術前NLR、dNLR、PLR、CEA與CA19-9乘積等相關檢驗指標進行綜合分析,既提高了結腸癌患者術后預后判斷的準確性,又不增加患者經濟負擔且具有無創性,可作為指導臨床結腸癌患者預后風險評估的重要依據和參考價值。

