U形枕在老年患者視網膜脫離術后體位管理中的應用
劉 喆,金歡歡,程彥如
(鄭州大學第一附屬醫院眼二科,鄭州 450000)
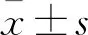
視網膜脫離為老年眼科常見疾病,致盲率相對較高[1],為防止術后眼壓升高,臨床通常于術后采取面向下體位并輔以相應的護理,即使用常規普通枕頭墊枕于面部,露出口鼻,并將軟海綿墊墊于四肢關節處,可有效緩解面向下體位對局部皮膚造成的擠壓,但長時間維持面向下體位可出現胸悶、呼吸不暢等情況,降低面向下體位耐受時間,導致出現睡眠中斷的現象,影響睡眠質量[2]。使用U形枕進行面向下體位護理,可自然抬高身體,符合人體自然生理彎曲,可緩解胸部壓迫感,筆者推測將U形枕應用于老年視網膜脫離術后患者可能會延長面向下體位耐受時間,提高睡眠質量,本研究對此展開探討。
1 資料與方法
1.1 一般資料
選取2019年4月至2021年4月于鄭州大學第一附屬醫院就診的老年視網膜脫離術后患者129例,按隨機數字表法分為常規組(n=64)和U型枕組(n=65)。常規組男35例(54.69%),女29例(45.31%);年齡(60~71)歲,平均(64.13±3.27)歲;手術類型為惰性氣體注入術37例(57.81%),硅油注入術27例(42.19%);疾病類型為牽引性15例(23.44%),視網膜裂孔性33例(51.56%),滲出性脫離16例(25.00%)。U型枕組男33例(50.77%),女32例(49.23%);年齡(59~70)歲,平均(64.15±3.29)歲;手術類型為惰性氣體注入術36例(55.38%),硅油注入術29例(44.62%);疾病類型為牽引性17例(26.15%),視網膜裂孔性33例(50.77%),滲出性脫離15例(23.08%)。2組上述資料比較差異無統計學意義(P>0.05)。
納入標準:1)首次接受手術治療;2)術前基線眼壓正常;3)認知功能正常,可配合完成護理工作;4)患者及家屬簽訂知情同意書。
排除標準:1)合并青光眼等其他眼科疾病;2)伴有頸椎、腰椎病變;3)合并有惡性腫瘤。
本研究經醫院倫理委員會批準,符合醫學倫理原則。
1.2 護理方法
1)常規組體位護理:醫護人員指導患者正確的俯臥位方法,使用枕頭墊(常規面包型纖維枕頭)將額頭墊高,保持面向下體位,使鼻和眼懸于空中,并囑咐將雙手放置于頭兩側,將四肢肘關節、踝關節和膝關節等處墊上海綿墊。2)U型枕組體位護理:選用柔軟棉布裁剪為一塊長60 cm×10 cm(外側)和一塊48 cm×10 cm(內側)的長方形并制作成U型枕(填充物為晴綸棉),U型上底面35 cm、枕高15 cm(圖1)。將U形枕置于患者額頰處,以輔助患者堅持面向下體位,同時避免眼部、頰部受壓,將口鼻處于懸空位置,確保呼吸通暢;固定頭部,防止各種不良姿勢(仰臥位、側臥位等)出現,通過坐位面向下與俯臥面向下交替進行,減輕長時間同一體位壓迫患者胸腹部產生的不適感,增加耐受時間;同時轉移患者注意力(和家屬聊天、聽音樂),緩解緊張情緒。

填充物為晴綸棉,上底面左右長度為35 cm、高度為15 cm。圖1 自制U型枕
同時,2組患者均給予適當按摩促進血液循環,緩解局部長時間受壓迫導致的酸痛和疲勞,并指導患者進行深呼吸,學習舌尖頂腭部抑制咳嗽、打噴嚏的方法。術后指導家屬給予患者相應的鼓勵與支持,于出院前為患者講解相關注意事項,防止眼痛、高眼壓、感染等并發癥,并囑定期復查,通過復查情況給予相應指導,避免劇烈頭部振動,合理用眼。2組均干預2周,住院期間由責任護士協助體位管理,并指導家屬共同參與,出院后在家屬監督下進行體位管理,2周后于門診隨訪復查。
1.3 觀察指標及評價標準
1)時間指標:對比2組患者術后住院觀察期間每天睡眠時間、體位維持最長和平均時間。體位維持平均時間=術后住院觀察期間保持面向下俯臥位不中斷的總時長/術后住院觀察天數。
2)睡眠質量:于干預前和干預后采用匹茲堡睡眠質量指數量表(PSQI)[3]評估2組患者睡眠質量。總分21分,包括睡眠質量(3分)、睡眠時間(3分)、睡眠紊亂(3分)、睡眠效率(3分)、入睡時間(3分)、催眠藥物(3分)和日間功能障礙(3分)7個維度,分數越高,說明睡眠質量越差。
3)心理狀態:于干預前和干預后采用漢密爾頓焦慮量表(HAMA)及抑郁量表(HAMD)[4]評估2組患者心理健康狀況。HAMA和HAMD總分分別為56分和96分,HAMA大于7分、HAMD大于8分表示伴有陽性(焦慮/抑郁)癥狀,分數越高,說明情況越嚴重。
4)并發癥發生情況:對比2組患者腰部不適、胸部壓迫感、頸部不適、窒息感、眼壓增高和角膜變性等并發癥的發生率。
1.4 統計學方法
2 結果
2.1 2組患者術后時間指標比較
U型枕組術后住院期間每天睡眠時間、體位維持最長和平均時間均較常規組長(P<0.01或P<0.001),見表1。
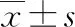
表1 2組患者術后時間指標比較
2.2 2組患者睡眠質量比較
U型枕組干預后PSQI量表各維度評分及總分較常規組低(P<0.01或P<0.001),見表2。

表2 2組患者睡眠質量比較 分
2.3 2組患者心理狀態比較
U型枕組干預后A和HAMD評分均低于常規組(P<0.01),見表3。

表3 2組患者心理狀態比較 分
2.4 2組患者并發癥發生情況比較
U型枕組5例(7.69%)出現并發癥,常規組17例(26.56%)出現并發癥,U型枕組并發癥發生率低于常規組(P<0.01),見表4。

表4 2組患者并發癥發生情況比較 n(%)
3 討論
老年人為視網膜脫離主要受累群體,手術為主要治療手段。因視網膜脫離術后易出現角膜變性等并發癥,以及為提高視網膜復位率,需于術后保持低頭、俯臥位等強迫體位2~3周,但長期強迫體位會引起患者嚴重生理不適,極大影響老年患者的康復進程[5],因此,臨床通常于面部、四肢關節處墊軟海綿墊進行體位管理,但長期面向下體位壓迫胸腹部易產生心慌、胸悶及呼吸不暢等不適癥狀,致使體位維持時間縮短,增加術后并發癥的發生,并且臨床實踐中發現這一情況可對睡眠質量造成不同程度的影響[6]。輔以U形枕進行面向下體位干預,可適當抬高頭頸部,改善患者貼于床面難以正常呼吸的弊端,并減輕胸腹部受壓情況,應用于老年視網膜脫離術后患者可能會延長體位維持時間,降低術后并發癥的發生,改善睡眠。
視網膜脫離術后若不能保持正確體位,可致填充物擠壓視網膜的效果降低,且眼壓容易上升,視力下降,導致并發癥的發生[7]。本研究中,U形枕組術后每天睡眠時間、體位維持最長和平均時間均較常規組長(P<0.01或P<0.001),說明在老年視網膜脫離術后患者中輔以U形枕進行面向下體位干預在延長體位維持及睡眠時間方面具有一定優勢。且U形枕組并發癥發生率僅7.69%,明顯低于常規組的26.56%(P<0.01),與楊雪梅[8]的研究結果相似,進一步說明該體位管理方法可減少并發癥的發生。因長期面向下體位致使肩頸肌肉緊張,肌肉耗氧量增加,發生無氧運動,導致肩頸部出現酸脹、疼痛等不適感,且胸腹部壓迫引起的心慌、胸悶導致患者不能長時間維持面向下體位,而輔以U形枕進行面向下體位干預的方法,在患者額頰處放置U形枕,U形枕以頸部工學設計為主要特點,能確保頭頸部、口鼻與床面保持距離,能確保呼吸通暢,并進行體位交替(坐位面、俯臥面),在一定程度上可以減輕胸腹部長期處于俯臥位所受的壓迫,利于肩頸肌肉處于相對放松狀態,增加舒適度,進而延長體位維持及睡眠時間,利于視網膜早期復位,減少并發癥的發生。
由于視網膜脫離后需長期保持強迫體位以及日常活動受限制,患者會產生生理及心理等方面的不適,以入睡困難、睡眠紊亂等為主要表現。馮曉霞[9]的研究顯示,U形枕應用于視網膜脫離術后面向下體位可有效延長入睡持續時間;吳芙萍等[10]研究顯示,將U形枕應用于視網膜脫離術后患者可增加舒適度及改善睡眠質量,上述研究均體現了輔以U形枕進行面向下體位護理策略的優越性。本研究中,U型枕組PSQI量表各維度評分及總分、HAMA和HAMD評分均較常規組低(P<0.01或P<0.001),說明U形枕進行面向下體位干預有助于調節心理狀態,改善睡眠質量。輔以U形枕進行面向下體位干預通過抬高肩頸部緩解對胸腹部的壓迫,減少胸悶、頸部不適等不適癥狀的發生,有利于減輕患者生理不適感。同時轉移注意力(和家屬聊天、聽音樂等方式),緩解情緒,這在一定程度上對睡眠質量的改善有幫助。此外,家屬給予的鼓勵與支持,可增加患者康復的自信心并予以堅持,減輕心理壓力與負擔。生理舒適度的增加以及心理壓力的緩解,有助于患者睡眠質量的改善。
綜上所述,將U形枕應用于老年視網膜脫離術后患者面向下體位管理可改善體位維持效量及睡眠質量,有助于調節心理狀態,并可減少并發癥的發生,安全性較好。本研究樣本量相對較少,結果可能存在一定偏倚。此外,本研究只納入了術前眼壓正常患者,U形枕在高眼壓患者視網膜脫離術后體位管理中的效果有待進一步研究。

