改良的經皮逆行恥骨上支或髖臼前柱髓內螺釘置入技術治療骨盆髖臼損傷
高學良,王琳,周正震,祖祎瀟
安徽省安慶市望江縣醫(yī)院 骨一科,安徽 安慶 246200
0 引言
骨盆髖臼骨折雖然是較為少見的一種骨折類型,但發(fā)生率也呈現(xiàn)出逐年升高的趨勢。隨著對髖臼骨折診斷和分型研究的日益深入,大量學者提出對于移位的髖臼骨折應實施切開復位內固定進行治療[1]。傳統(tǒng)的開放式手術治療需廣泛的軟組織剝離,極大的增加了手術并發(fā)癥發(fā)生的可能[2],術后功能恢復不理想。經皮螺釘置入技術是一種骨科微創(chuàng)技術,其具有良好的生物力學特點,由于切開相對較小,無需對軟組織進行剝離處理,有效的降低了切開感染的發(fā)生,因此對于提高骨盆髖臼損傷患者的治療效果有著重要的意義[3]。但傳統(tǒng)的置釘技術所需的骨盆前環(huán)和髖臼低位前柱內螺釘通道需要依賴于閉孔的出口位以及骨盆入口位的透視像才能觀察清楚,但由于這兩個透視像存在非正交性,進而容易導致出現(xiàn)當一個像的導針調整好指向后,再對另一個像進行調整時發(fā)生丟失,進而需要通過反復透視調整才能夠完成置釘。另外,目前常規(guī)的置頂技術操作較為煩瑣,容易出現(xiàn)患者在X線下暴露的時間過長的情況。為了有效降低這些情況的發(fā)生,本次研究將對傳統(tǒng)的髓內釘置釘技術進行改良。本文通過對本院收治的21例行改良的經皮逆行恥骨上支或髖臼前柱髓內螺釘置入技術治療的骨盆髖臼損傷患者臨床資料進行回顧性分析,總結該技術的應用安全性和臨床療效。
1 資料與方法
1.1 一般資料
研究選取本院2018年2月-2021年2月收治的經CT斷層掃描確診為骨盆髖臼損傷患者共計21例,其中男11例,女10例,年齡21~74歲,平均49.38歲,骨折類型見表1。
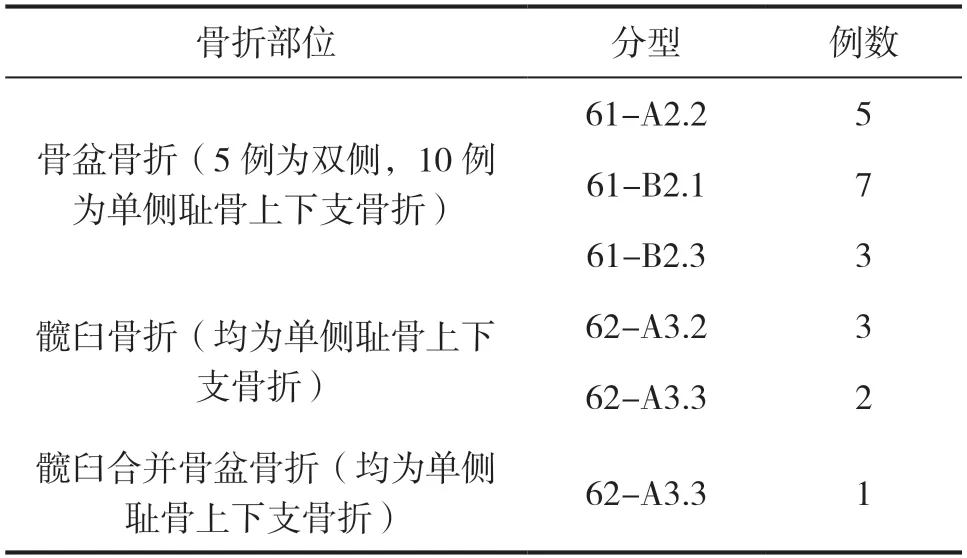
表1 患者骨折AO/OTA分型
1.2 納入標準
①新鮮骨折患者,且均為閉合性骨折;②骨骼發(fā)育正常且均已發(fā)育成熟;③均為骨盆前環(huán)或髖臼低位前柱骨折;④患者對研究知情同意,簽署知情同意書。
1.3 排除標準
①先天性骨骼發(fā)育異常者或由于病損所導致的骨盆前環(huán)或髖臼前柱結構異常情況者;②病理性骨折患者;③伴有嚴重并發(fā)癥或手術、麻醉禁忌證的患者;④開放式骨折患者或者陳舊性骨折患者;⑤骨骼處于發(fā)育期的患者;⑥年齡不足18歲患者;⑦伴有全身炎癥性疾病以及臟器功能障礙患者。
1.4 治療方法
患者均采用改良的經皮逆行恥骨上支或者髖臼前柱髓內螺釘置入技術置入螺釘固定,合并其他骨盆骨折的采用骶髂螺釘或者接骨板螺釘、LC-II螺釘?shù)裙潭ā?/p>
1.4.1 復位
患者取仰臥位,墊高臀部,保證恥骨聯(lián)合突起,全麻后常規(guī)消毒鋪巾,通過患肢牽引、克氏針旋提、撬撥等完成骨折復位,也可通過導針撬撥復位。
1.4.2 改良后螺釘置入技術
(1)在患者患側放置C臂機,透視患者標準骨盆出口位影像(POV),將C臂機向患側平移,調整出標準的半骨盆出口位像(HPOV),包含:恥骨聯(lián)合,患側恥骨體、恥骨上下支、髖關節(jié)、髂骨翼;并在地面作出位置標記,在C臂機上做好高度和角度標記。透視患者標準骨盆入口位影像(PIV),在PIV基礎上,將C臂機向尾端移動,調整出恥骨體入口位像(PBIV),將C臂機向患側平移,調整出半恥骨體入口位像(HPBIV),包含:恥骨聯(lián)合,患側恥骨體、恥骨上支、髖關節(jié)、髂骨翼;調整X-線投射角度來確定恥骨體后緣骨皮質重疊所形成的恥骨體皮質密度影(PBCD),在地面作位置標記,在C臂機做高度和角度標記。
(2)選取1枚直徑為2.0mm的克氏針,以1:2、120°折彎的角度插入到恥骨聯(lián)合中,在HPOV監(jiān)視下,調整進針點位置;在C臂顯示屏上,對HPOV使用1枚直克氏針做理想進針點與髖臼軟骨下骨和髂恥隆起骨皮質中心連線,確認彎克氏針體內直段完全位于恥骨聯(lián)合內,并且針尖的深度與理想進針點平齊;在HPBIV上對其體外斜段開展調整,使其能夠與恥骨體以及上肢長軸重疊,然后在患者軀體上標記出導針在恥骨體入口位置向上的理想線路。
(3)由目標骨對側的恥骨陰莖根或陰阜外側置入導針對局部進行探查,利用針尖部位在恥骨體的前緣骨皮質表面做由內向外的觸診,并將導致的針尖部位頂在恥骨體內源骨皮質前端部位,并通過骨盆出口對針尖的部位進行確定,確保其能夠與彎克氏針在體內的直段部分的尖端所持平。將導緩緩針敲入恥骨體內部,以便于錨定和后續(xù)指向調整。
(4)在HPBIV上,保持導針和彎克氏針的體外斜段共面,在C臂機監(jiān)視下調整導針始終與克氏針的針體外斜段保持共面狀態(tài),以便于為跖骨的入口像提供指引。在骨盆的出口位像監(jiān)視下調整導針的方向和位置,使其能夠保持與直克氏針所重疊,然后使其入位。
(5)沿著導針進行鉆孔、攻絲,置入直徑為6.5mm或者是7.3mm的空心螺釘。
1.4.3 術后處理
患者術后可預防性應用抗生素,術后12h開始注射低分子肝素鈣預防深靜脈血栓形成,根據(jù)并發(fā)癥和恢復情況進行功能鍛煉。
1.5 觀察指標
通過對計算患者術中骨盆出口位、半骨盆入口位以及半恥骨體入口像投射角度等指標水平,然后再對半恥骨入口位像的PBCD形態(tài)學指標水平,繼而對置釘技術的安全性和準確性進行評估。記錄術中螺釘置入所需透視次數(shù)和手術所需時長。術后對患者輸精管/子宮圓韌帶、下肢神經血管功能情況進行檢查。術后通過X線片或者CT來評估患者骨折復位情況和螺釘位置。骨折復位評估標準采用Matta標準,即優(yōu):移位不超過5mm,良:移位在5~10mm,可:移位在11~20mm,差:移位超過20mm。術后給予患者為期12個月的隨訪,采用Majeed評分量表和Harris評分量表,對患者術后骨盆和髖臼功能進行分析評估。其中Majeed量表共包括行走、疼痛、工作、坐立、性升高等五個項目,總分為100分。Harris評分量表包括疼痛、功能、畸形、運動等四個項目,總分為100分,分值越好表明患者肢體功能水平越好。
1.6 統(tǒng)計學處理
采用SPSS 20.0統(tǒng)計軟件對各組實驗數(shù)據(jù)進行分析,計量資料以均數(shù)±標準差表示,組間比較采用t檢驗,計數(shù)資料以率(%)表示,兩組比較用χ2檢驗,P<0.05差異有統(tǒng)計學意義。
2 結果
半恥骨體入口投射角度在43°~63°,平均為50.38°;半骨盆出口位投射角度在25°~50°,平均為39.21°;半骨盆入口投射角度在16°~42°,平均為25.69°。
在患者的半骨盆入口位像常規(guī)水平基礎上增加26°投射角度進而獲得了患者的半恥骨入口位像,該像的PBCD主要包括恥骨體前、后、內緣骨皮質等組織。本文研究可見患者的雙側PBCD均清晰的顯示出了“魚尾”樣結構,單側PBCD呈現(xiàn)“矛頭”或者“魚鰭”狀。21例患者中,10例女性的PBDC均呈現(xiàn)為“矛頭”樣,11例男性患者中,6例呈現(xiàn)“魚鰭”樣PBCD,5例呈現(xiàn)“矛頭”樣PBCD。
21例患共計置入螺釘26枚,每置入1枚螺釘用時需21~50min,平均用時35.38min,需要透視31~58次,平均43.5次。術后沒有患者出現(xiàn)醫(yī)源性神經、血管及輸精管/子宮圓韌帶損傷情況。術后行影像學檢查,結果可見所有螺栓均釘入了恥骨上支和髂恥隆起骨內,未見有累計髖臼的情況發(fā)生,且患者術后切開愈合狀態(tài)均較好。
術后行Matta標準對骨折復位情況進行評估,結果顯示大部分患者骨折復位情況良好,優(yōu)良率為95.24%(優(yōu)14例,良6例,可1例)。術后給予患者為期12個月的隨訪,結果顯示,大部分預后狀況良好,見表2。
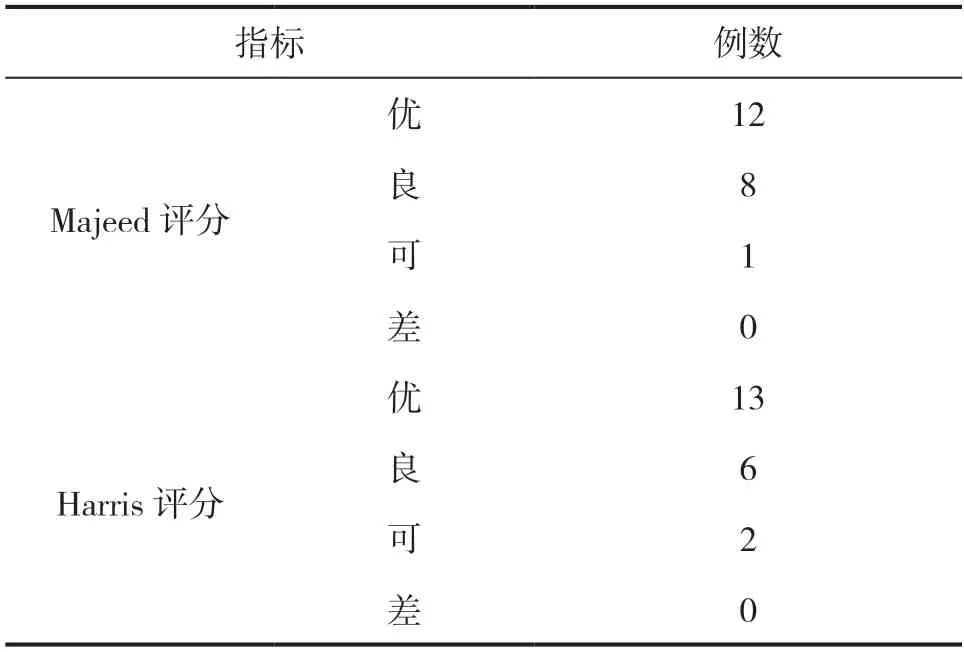
表2 隨訪指標情況分析
3 討論
盆骨是機體軀干重要組成部分,其結構復雜,由兩側的髂骨、恥骨、坐骨、骶骨、尾骨以及相關的韌帶所構成,其中的髂骨、恥骨、坐骨在成年后,會構成一塊以髖臼為中心的髖骨,參與構成了髖關節(jié)。骨盆骨折多為高能量損傷,具有損傷程度嚴重,常伴有其他器官系統(tǒng)損傷的特點,極易導致失血性休克,繼發(fā)多器官、系統(tǒng)衰竭。骨盆骨折由于合并傷、并發(fā)癥等情況在臨床中具有較高致殘率。傳統(tǒng)對于骨盆骨折的治療時,多以髂腹股溝作為入路進行手術治療,該術式適用于髖臼前柱伴后半部橫行骨折、T形骨折以及雙柱骨折等治療。Stoppa入路和改良Stoppa入路最早是用于治療腹股溝疝氣,隨后經過改良后用于骨盆和髖臼骨折的治療。該切口能夠有效保護腹股溝內的神經和血管束,同時還能夠將骨盆的內側緣和將近80%的四邊體結構暴露出來,適宜用于雙側恥骨骨折和恥骨聯(lián)合分離的治療。近年來國內外專家不斷從嘗試以各類手術入路來治療不同類型的髖臼骨折,而隨著微創(chuàng)技術的發(fā)展,目前對于骨盆骨折的治療正有著傳統(tǒng)的切開復位內固定技術向著微創(chuàng)方向所發(fā)展。本次研究所采用經皮通道螺釘內固定技術為一種真正的微創(chuàng)技術,其螺釘固定以損失小、并發(fā)癥少的優(yōu)勢備受關注。在用于移位較小的骨盆髖臼骨折的治療時,經皮螺釘內固定技術能夠穩(wěn)定的將骨折部位進行固定,維持復位。但由于骨盆髖臼的解剖部位結構較為復雜,安全通道也十分狹窄,因此增加了醫(yī)生的置釘操作難度,另外,由于在術中需要透視來確保置釘?shù)奈恢檬疽猓^多的放射暴露讓很多醫(yī)生卻步,這也是限制基層醫(yī)療機構開展微創(chuàng)通道螺釘技術的根本原因之一。
在行常規(guī)螺釘置入操作時的通道主要是利用閉孔出口位和骨盆入口位的透視影響所顯示的,這兩相間轉換時,需要出入口位和正斜位兩個平面,其相對于單平面的轉換而已,操作流程更加復雜、煩瑣,對于時間和精力都有著較大的消耗[4]。在實際操作過程中,骨盆的出口位與閉口出口位擁有著相同的出口位X線投射角度,因此能夠最大寬度的顯示出目標骨的真實冠狀面,進而降低了置頂操作過程中需要將骨盆出入口相位作為參考,而延長患者X線下暴露時間過久的問題。
標準骨盆的入口位像的核心部位為骨盆后環(huán),其作用注射是為了能夠將骶1椎體以及其側塊前緣皮質所重疊,為骶髂螺釘?shù)闹萌胩峁┝藴蚀_的方位指導,因此其需要具有一定的耐腐蝕性。但是由于骨盆前傾、恥骨體后緣皮質與骶椎前緣之間的非平行性以及骶骨后凸存在著個體差異性,導致了骨盆入口位像上的骨盆前環(huán)呈現(xiàn)出現(xiàn)了一定的異質化,因此其缺乏了可重復性。如果能夠講過骨盆入口位像重新定義,調整X線的投射角度,讓其能夠與恥骨體后緣的骨皮質相互重疊,那么就能夠得到一個具有可重復性的恥骨體入口位像,而這種影像表現(xiàn)對于髓內釘?shù)闹萌胗兄匾囊饬x。本次研究以骨盆出口位和恥骨體入口位作為置釘?shù)膮⒖肌?/p>
大量研究顯示[5],相較于“魚鰭”樣而言,存在“矛頭”樣的PBCD患者導針置入操作更加的容易,其主要是由于“矛頭”樣患者前突恥骨體前緣的骨皮質能夠為導針的置入提供更多的操作空間,且能夠有效避免導致發(fā)生滑移。本次研究納入的21例患者中,有5例為“魚鰭”樣PBCD患者,16例為“矛頭”樣PBCD患者,所有患者的螺釘均完全置入到骨內。目前文獻中報告的髖臼前柱螺釘進釘點距離骨神經、股管、閉孔神經血管等都較近,除了可能會干擾到這種結構和組織外,螺釘還不具備貫通骨盆前環(huán)和髖臼低位前柱骨質全程的能力[6]。
在對進針點進行確定的過程中,可通過對針尖的滑動進行觸診來判斷其是否置入到了目標側恥骨體前內緣部位,一旦確定了進針點位于骨盆出口位像上的位置后,恥骨體入口位像的進針點通常也較為理想。本次研究所采用的逆行恥骨上支和髖臼前柱髓內螺釘?shù)倪M針點區(qū)域都是在指骨體前緣靠近其前端的一個較為狹長的部位。該部位由于不是十分平坦,因此極易出現(xiàn)導針滑移的情況。在恥骨聯(lián)合中置入折彎的克氏針時要注意對恥骨體的傾斜度進行預判,可通過觸診結合透視的形式來進行判斷來完成克氏針的置入,避免由于傾斜角度不對或傾斜不足、刺入過深而導致?lián)p傷膀胱、尿道。
通常情況下骨盆出口位的平均投射角度為42°,而骨盆入口為投射的平均角度為25°,骨盆出口位轉換需要C型臂X線機的平均調整角度約為67°。常規(guī)正交思維模式下,在調整其中一個圖像的導針進針點時,另外一個圖像上已經調整好的導針進針點以及指向等信息都極易出現(xiàn)丟失的情況,導致在操作過程中需要多次、方法的透視和調整進針點以及導向,患者在X線下的暴露時間明顯延長[7]。另外,可最容易影響導針調整的因素主要是髓內釘在置釘操作過程中需要有理想的進針點和進釘路線都難以直觀的被標識出來。本次研究所采用的改良置釘技術,采用2枚克氏針將進針點和進針路線在體內外置管的標示出來,其中彎的克氏針置入到恥骨聯(lián)合理想的進針點,可用于標記出口位像的進針點,然后再對其體外斜段和恥骨體內緣皮質前端點、PBCD尖連線的重疊來標示出導針在恥骨入口位像上的理想路線,而另1枚直克氏針則用于標示出口位像上的理想路線。在這個操作過程中,將所有置釘相關的重要因子都以較為直觀的形式體現(xiàn)出來,極大的方便了后續(xù)的相關操作,繼而有利于提高操作效率。
相關研究顯示,傳統(tǒng)的螺釘置入技術平均每枚螺釘置入需要的透視時間約94~132s,平均透視時間約200s[8]。隨著近年來經皮螺釘置入技術的發(fā)展與操作不斷純熟,患者X線下暴露時間較過去明顯縮短。Altman等[9-10]在研究中采用逆行和順行恥骨上支髓內釘結合骶髂螺釘、LC-II螺釘和髖臼后柱螺釘技術來對骨盆髖臼骨折患者進行治療,結果顯示患者人均手術總透視時長為480s。但是這些研究中所采用的指標都是透視時長,而非透視次數(shù),如按照踩踏C型臂X線機踏板1s計做1次透視,那么這兩項研究的透視次數(shù)就分別為100次和240次。而本次結果可見,改良后的螺釘置入技術平均透視次數(shù)不足50次,較相關研究明顯減少。其主要由于透視方法的改良和優(yōu)化;改良后的螺釘置入技術能夠通過錘擊導針的觸覺和聲音來判斷導針在骨內的行進情況,繼而有效的減少了透視次數(shù)和X線暴露情況。
綜上所述,經過改良后的經皮逆行恥骨上支或髖臼前柱髓內螺釘置入技術有效的簡化了常規(guī)螺釘置入技術手術步驟,縮短了手術時長,降低了患者接受X線照射的次數(shù),提高了手術效率,且不會增加并發(fā)癥發(fā)生率。

