DTI檢查技術在急性腦梗死患者早期診斷及運動功能評估中的臨床價值分析
王保奇 王劍 魏田華 劉盼 張利△
(1.延安市中醫(yī)醫(yī)院影像科,陜西 延安 716099;2.延安大學附屬醫(yī)院影像科,陜西 延安 716000)
急性腦梗死為臨床常見危重癥,發(fā)病急、進展迅速、預后差,主要發(fā)病原因為動脈粥樣硬化斑塊脫落導致的腦血管阻塞,腦部血流中斷后可導致神經功能缺損,進而影響患者運動功能、語言表達功能等[1]。早期診斷及治療為改善患者預后的重要途徑,傳統(tǒng)影像學方案對急性腦梗死患者早期診斷及轉歸判斷能力有限,磁共振彌散張量成像(DTI)為新興影像學檢測方案,具有無創(chuàng)傷性優(yōu)點,可對大腦白質纖維通道的軌跡、形狀、結構、位置進行分析,了解急性腦梗死病灶局部解剖和病灶與正常組織之間的相互連接,進而判斷急性腦梗死發(fā)展及病灶與影響運動功能的皮質脊髓束的關系,但目前相關研究較少[2]。本文旨在分析DTI檢查技術在急性腦梗死患者早期診斷及運動功能評估中的臨床價值,為急性腦梗死的臨床診治提供新的依據,現(xiàn)報道如下。
1 資料與方法
1.1一般資料 選取2017年6月至2020年5月延安市中醫(yī)醫(yī)院收治的急性腦梗死患者123例,回顧性收集其臨床資料及影像學資料。根據病程分為:超急性期組(<6 h)25例、急性期組(6~72 h)55例、亞急性期組(72 h至14 d)43例。納入標準:符合《中國急性缺血性腦卒中診治指南(2018)》[3]中相關標準者;造血功能及凝血功能正常者;首次發(fā)病,既往無急性腦梗死病史者;臨床資料及影像學資料完整者等。排除標準:合并惡性腫瘤者;合并顱內出血史者;既往行顱腦手術存在后遺癥者;安裝輔助循環(huán)裝置者;合并精神疾病、藥物成癮史者等。本研究試驗設計經延安市中醫(yī)醫(yī)院醫(yī)學研究倫理委員會審核并批準。
1.2方法 采用設備為skyra型3.0 T MRI掃描儀(德國西門子公司),選擇線圈為頭顱8通道高分辨率線圈。常規(guī)MRI掃描包括橫斷位T1加權像(T1WI),層厚為5 mm,重復時間(TR)為120 ms,回波時間(TE)為2 ms,層間距為1.5mm;T2加權像(T2WI)層厚為5 mm,重復時間為2000 ms,回波時間為80 ms,層間距為1.5 mm,擴散加權成像(DWI)b值選取為1 000 s/mm2,層厚為3 mm,TR為1 955 ms,TE為56 ms,層間距為0 mm。DTI序列從顱頂至枕骨大孔平面掃描,采用單次激發(fā)平面回波系列,b值選取為0 s/mm2、1 000 s/mm2,15個擴散敏感梯度方向權重采集,TR為1 200 ms,TE為87 ms,層厚設置為3 mm,層間距設置為0 mm,視野選取為240 mm×240 mm,層數設置為44,矩陣選取為128×128。掃描所得圖像和數據傳入Functool軟件,進行后處理,以DWI-B0圖為參考,獲得感興趣區(qū)各項異性指數(FA)、表觀擴散系數(ADC)值。
1.3觀察指標 不同發(fā)病時期患者病灶DTI參數及神經功能缺損程度:分析超急性期、急性期、亞急性期病灶DTI參數(FA、ADC)。神經功能缺損程度根據美國國立衛(wèi)生院卒中量表(NIHSS)[4]進行評價,得分0~42分,得分越高患者神經功能缺損越嚴重。梗死灶中心區(qū)與邊緣區(qū)DTI參數:分析超急性期、急性期、亞急性期患者梗死灶中心區(qū)與邊緣區(qū)DTI參數(FA、ADC)。梗死灶與皮質脊髓束不同關系患者DTI參數及神經功能缺損程度:根據梗死灶與皮質脊髓束不同關系,將患者分為破壞組(71例,存在破壞中斷)、受壓組(52例,受壓無中斷),分析兩組DTI參數(FA、ADC)、NIHSS評分。

2 結 果
2.1不同發(fā)病時期患者病灶DTI參數及神經功能缺損程度 超急性期組、急性期組、亞急性期組FA呈降低趨勢,ADC、NIHSS得分呈升高趨勢,組間比較差異均有統(tǒng)計學意義(P<0.05)。見表1。
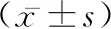
表1 不同發(fā)病時期患者病灶DTI參數及神經功能缺損程度
2.2梗死灶中心區(qū)與邊緣區(qū)DTI參數比較 超急性期組、急性期組、亞急性期組中心區(qū)及邊緣帶FA呈降低趨勢,ADC呈升高趨勢,組間比較差異均有統(tǒng)計學意義(P<0.05)。超急性期組、急性期組邊緣帶FA高于中心區(qū)(t=2.670、3.853,P<0.05),ADC低于中心區(qū)(t=4.751、8.955,P<0.05),亞急性期組中心區(qū)及邊緣帶FA、ADC差異無統(tǒng)計學意義(t=1.746、1.809,P>0.05)。見表2。
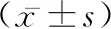
表2 梗死灶中心區(qū)與邊緣區(qū)DTI參數比較
2.3梗死灶與皮質脊髓束不同關系患者DTI參數及神經功能缺損程度 破壞組FA低于受壓組,ADC、NIHSS評分高于受壓組(t=6.671、5.363、18.822,P<0.05)。見表3。
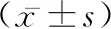
表3 梗死灶與皮質脊髓束不同關系患者DTI參數及神經功能缺損程度
3 討 論
目前影像學檢測仍然是急性腦梗死診斷的重要方法,DTI檢查技術為新興MRI檢查方案,對大腦組織的水分子彌散、腦細胞共振成像情況更為敏感,可獲得有關大腦白質纖維方向信息,在腦缺血尚未形成永久性損害之前顯示缺血病灶情況,進而診斷患者急性腦梗死情況[5]。DTI檢查技術軟組織高分辨率較高,可利用其對大腦白質纖維的破壞、推壓、移位的判斷,有效定位病灶信息,且其不受骨性結構的影響,提高對早期急性腦梗死患者的診斷價值[6]。DTI檢查技術中,F(xiàn)A值是反映白質纖維各向異性特征的參數,其越高提示神經傳導功能越強,ADC可反映水分子彌散特性,急性腦梗死后腦組織細胞毒性水腫,導致水分子運動受限[7]。本文結果顯示,超急性期組、急性期組、亞急性期組病灶整體、病灶中心區(qū)及邊緣帶FA呈降低趨勢,ADC、NIHSS得分呈升高趨勢,超急性期組、急性期組FA高于中心區(qū),ADC低于中心區(qū),提示隨著發(fā)病后時間延長,患者腦組織髓鞘脫失、軸突崩解、壞死液化可導致神經傳導功能降低、腦組織水分子運動受限,神經功能缺損增加,超急性期、急性期邊緣與中心FA、ADC存在差異,而進入亞急性期后,梗死灶邊緣及中心信號無差異,F(xiàn)A、ADC也可能作為急性腦梗死患者早期診斷的定量分析依據。
DTI檢查技術可反映腦組織中髓鞘的完整性、神經纖維維系情況、走行方向及水分子彌散情況等,而腦組織中皮質脊髓束與機體運動功能密切相關,梗死灶對皮質脊髓束的破壞、入侵可能影響患者運動功能,最終形成偏癱后遺癥、肌無力等[8]。DTI檢查技術可立體顯示病變與白質纖維的關系,揭示急性腦梗死患者病灶所累及的白質纖維束改變情況,使得FA降低,同時組織水腫可以造成腦組織細胞結構和完整性改變,從而導致水分子的彌散方向和幅度的變化,提高ADC[9]。本文結果顯示,破壞組FA低于受壓組,ADC、NIHSS評分高于受壓組,提示FA、ADC與皮質脊髓束存在破壞中斷息息相關,可能作為急性腦梗死患者運動功能損害的分析依據。
綜上所述,DTI檢查技術對急性腦梗死患者不同發(fā)病時期進展具有判斷意義,F(xiàn)A、ADC可能作為急性腦梗死患者早期診斷及運動功能評估的定量分析依據。本研究為樣本量有限的回顧性、單中心研究,DTI參數對急性腦梗死診斷價值仍有待進一步行大樣本量、前瞻性、多中心研究予以驗證。

