神經外科ICU病人呼吸機相關性肺炎風險預測模型的構建
周 慧,王紅梅,葉 群,鄒曉月,董朝暉
1.湖州師范學院護理學院,浙江 313000;2.湖州市第一人民醫院
呼吸機相關性肺炎(ventilator associated pneumonia,VAP)是指氣管插管或氣管切開病人在接受機械通氣48 h 后發生的肺炎,也包括撤機、拔管48 h 內出現的肺炎,是ICU 最常見的院內感染[1]。研究顯示,神經外科ICU 病人VAP 發生率為27.68%~70.00%[2-3]。一方面,神經外科ICU 病人由于中樞或非中樞的原因會出現氣道不暢,導致病人缺氧,需建立人工氣道進行機械通氣[4],術后意識障礙會延長呼吸機使用時間,較其他外科術后病人更容易發生VAP[5];另一方面,VAP 又會延長神經外科病人的ICU 留治時間和住院時間,形成惡性循環,增加醫療費用,甚至導致病人的病死率增加,嚴重影響病人的預后[6]。因此,預防神經外科ICU病人發生VAP 顯得尤為重要。而在實際臨床工作中,護理人員VAP 防控措施落實情況不佳,態度和行為水平都有待提高[7]。目前,國內外相關研究中缺乏評估神經外科ICU 病人VAP 發生風險的工具。本研究在文獻回顧基礎上進一步分析神經外科ICU 病人發生VAP 的危險因素,構建風險預測模型,幫助臨床護士早期識別VAP 高風險病人,提高VAP 防控措施依從性。
1 對象與方法
1.1 對象 選取2017 年1 月—2021 年12 月在湖州市2 所三級綜合性醫院ICU 住院的534 例神經外科術后病人作為研究對象。納入標準:①年齡≥18 歲;②行機械通氣且機械通氣≥48 h。排除標準:①行機械通氣前或機械通氣后48 h 以內出現肺部感染;②機械通氣后48~72 h 內自動出院或死亡病人;③病情變化再次手術者;④病歷資料不完整者。VAP 診斷標準參照《呼吸機相關性肺炎診斷、預防和治療指南(2013)》[1]:①機械通氣時間超過48 h;②胸片或胸部CT 顯示肺內出現新發或持續的、進展的高密度影;③同時滿足下述條件至少2 項,包括體溫偏高(>38.0 ℃)或偏低(<35.5 ℃)、外周白細 胞數偏高(>10×109/L)或偏低(<4×109/L)、氣管分泌物經培養發現病原菌;④滿足上述條件后需排除肺水腫、肺結核、急性呼吸窘迫綜合征、肺腫瘤、肺栓塞等疾病。本研究已通過醫院倫理委員會審批。因本研究為回顧性研究,共納入20 個自變量,建模組樣本量至少為自變量的5~10 倍,驗證組樣本量應為建模組的1/4~1/2[8]。根據趙建凱[9]研究結果,神經外科ICU 病人VAP 發生率為47.27%,預計建模組樣本量為:20×10/47.27%=423 例,基于此,驗證組樣本量至少為106例。按照時間順序,將2017年1月—2020 年12 月收集的425 例病人作為建模組,根據是否發生VAP將病人分為VAP組169例和非VAP組256例;2021 年1 月—2021 年12 月收集的109 例病人作為驗證組。
1.2 研究方法
1.2.1 研究工具 結合文獻研究、臨床專家的經驗和研究實施的客觀條件,自行編制神經外科ICU 機械通氣病人臨床資料調查表,主要包括5 個方面。①一般資料:年齡、性別、入院診斷、治療結果;②病人自身因素:合并基礎疾病(糖尿病、慢性肺部疾病)、創傷性腦損傷、格拉斯哥昏迷評分(GCS)、急性生理學及慢性健康狀況評分(APACHEⅡ)、血清白蛋白;③醫療環境因素:侵入性操作(留置胃管、氣管切開、深靜脈置管)、ICU 住院天數、機械通氣天數;④藥物因素:抗生素(抗生素使用時間、聯合使用抗生素)、抑酸劑、鎮靜藥(咪達唑侖、鹽酸右美托咪定以及丙泊酚)使用情況;⑤手術因素:手術時長、術中失血量、術中輸血。
1.2.2 資料收集方法 通過醫院電子病例系統,根據自制臨床資料調查表收集病人的臨床資料。血清白蛋白值取機械通氣48 h 后至診斷VAP 住院期間檢驗結果最低值;GCS 評分取機械通氣48 h 后至診斷VAP住院期間評分最低值,其余指標直接從電子病歷系統中獲取。
1.3 統計學方法 由研究者本人收集臨床數據,使用EpiData 3.1 軟件雙人雙機錄入數據,保證錄入質量。采用SPSS 26.0 和R 4.1.2 軟件進行統計分析。符合正態分布的定量資料以均數±標準差(±s)表示,組間比較采用兩獨立樣本t檢驗,非正態分布的定量資料用中位數(四分位數)[M(P25,P75)]表示,組間比較采用非參數Wilcoxon 檢驗。定性資料用頻數、百分比表示,組間比較采用χ2檢驗或Fisher 確切概率法。將單因素分析中P<0.05 的變量納入Logistic 回歸分析,篩選出獨立危險因素,基于回歸系數構建風險預測模型并繪制列線圖。采用Bootstrap 法進行1 000 次重抽樣對列線圖進行內部驗證,使用驗證組數據進行外部驗證。以受試者工作特征(ROC)曲線下面積反映模型的區分度,Calibration 曲線圖反映模型的一致性,通過臨床決策曲線分析(DCA)評價模型的臨床有效性。
2 結果
2.1 神經外科ICU 病人VAP 發生現狀 534 例病人中,男327 例(61.2%),女207 例(38.8%);年 齡(61.40±13.74)歲。建模組425 例病人中有169 例病人發生VAP,VAP 發生率為39.8%;驗證組109 例病人中有39 例病人發生VAP,VAP 發生率為35.8%。
2.2 神經外科ICU 病人發生VAP 影響因素的單因素分析 對建模組425 例病人是否發生VAP 進行單因素分析,差異有統計學意義的因素見表1。將上述變量納入二元Logistic 回歸分析,自變量賦值方式見表2。結果顯示,創傷性腦損傷、ICU 住院時間≥7 d、丙泊酚高累積劑量、氣管切開、深靜脈置管是神經外科ICU 病人發生VAP 的危險因素,而血清清蛋白≥30 g/L 則是保護因素,見表3。將以上6 個因素納入模型,該模型Hosmer-Lemeshow 檢驗值為6.910,P=0.546,ROC 曲線下面積為0.966(0.948,0.985),取最大Youden 指數0.858 所對應的風險預測值0.461 為最佳截斷值,對應的靈敏度為89.9%,特異度為94.9%。
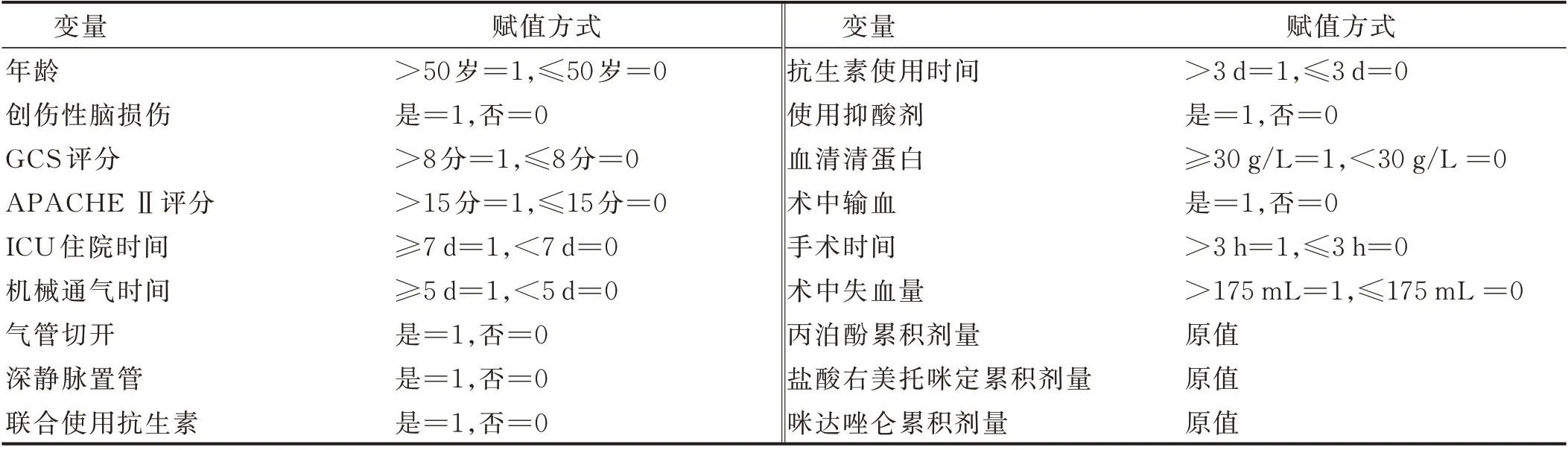
表2 自變量賦值情況
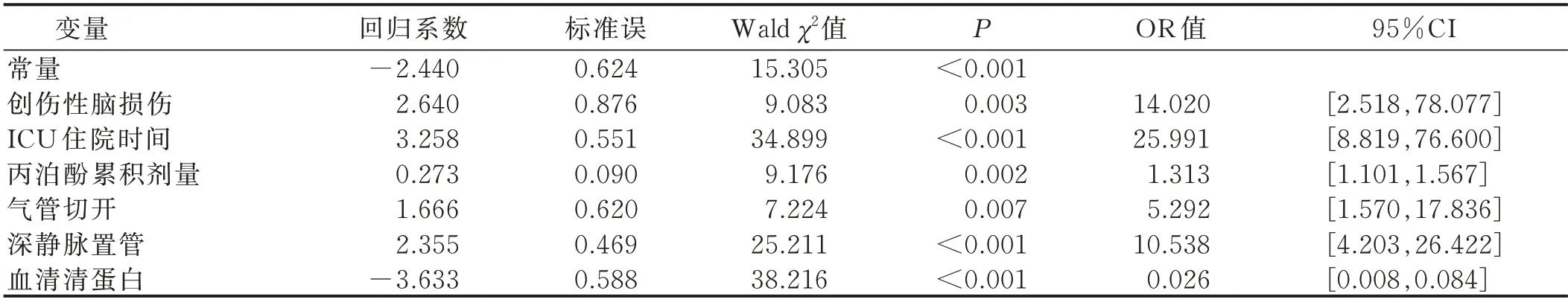
表3 神經外科ICU 病人發生VAP 危險因素的Logistic 回歸分析結果
2.3 神經外科ICU 病人VAP 風險預測列線圖模型的建立及驗證 基于Logistic 回歸分析篩選出的6 個變量繪制神經外科ICU 病人VAP 風險預測列線圖,見圖1。每個變量在列線圖頂端分值線上的取值不同,將各變量分值相加所得總分可預測神經外科ICU 病人VAP 發生概率。采用Bootstrap 自助抽樣法對模型進行內部驗證,重復抽樣次數為1 000 次,校正后ROC曲線下面積為0.958(0.945,0.971),Calibration 圖示模型預測的神經外科ICU 病人VAP 發生概率與實際VAP 發生概率較為一致,見圖2,表明該模型區分度和校準度較好。使用驗證組109 例數據對模型進行外部驗證,結果顯示ROC 曲線下面積為0.934(0.916,0.951),Calibration 圖示VAP 預測概率與實際發生概率之間一致性較高,見圖3,表明模型的預測效能較好。
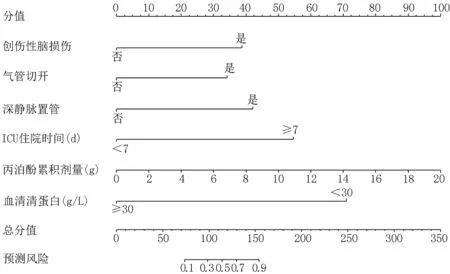
圖1 神經外科ICU 病人VAP 風險預測列線圖
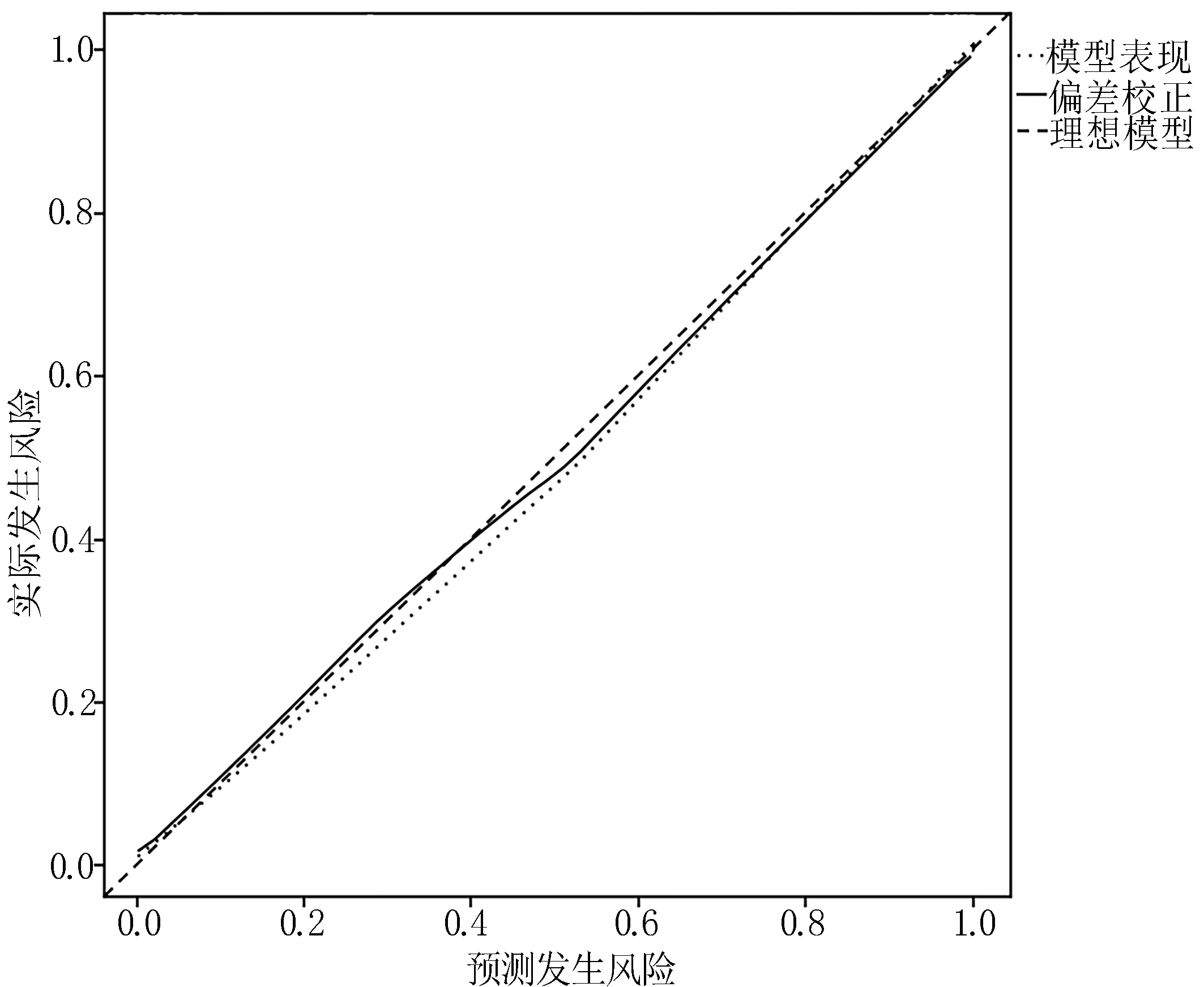
圖2 內部驗證Calibration 校準曲線圖
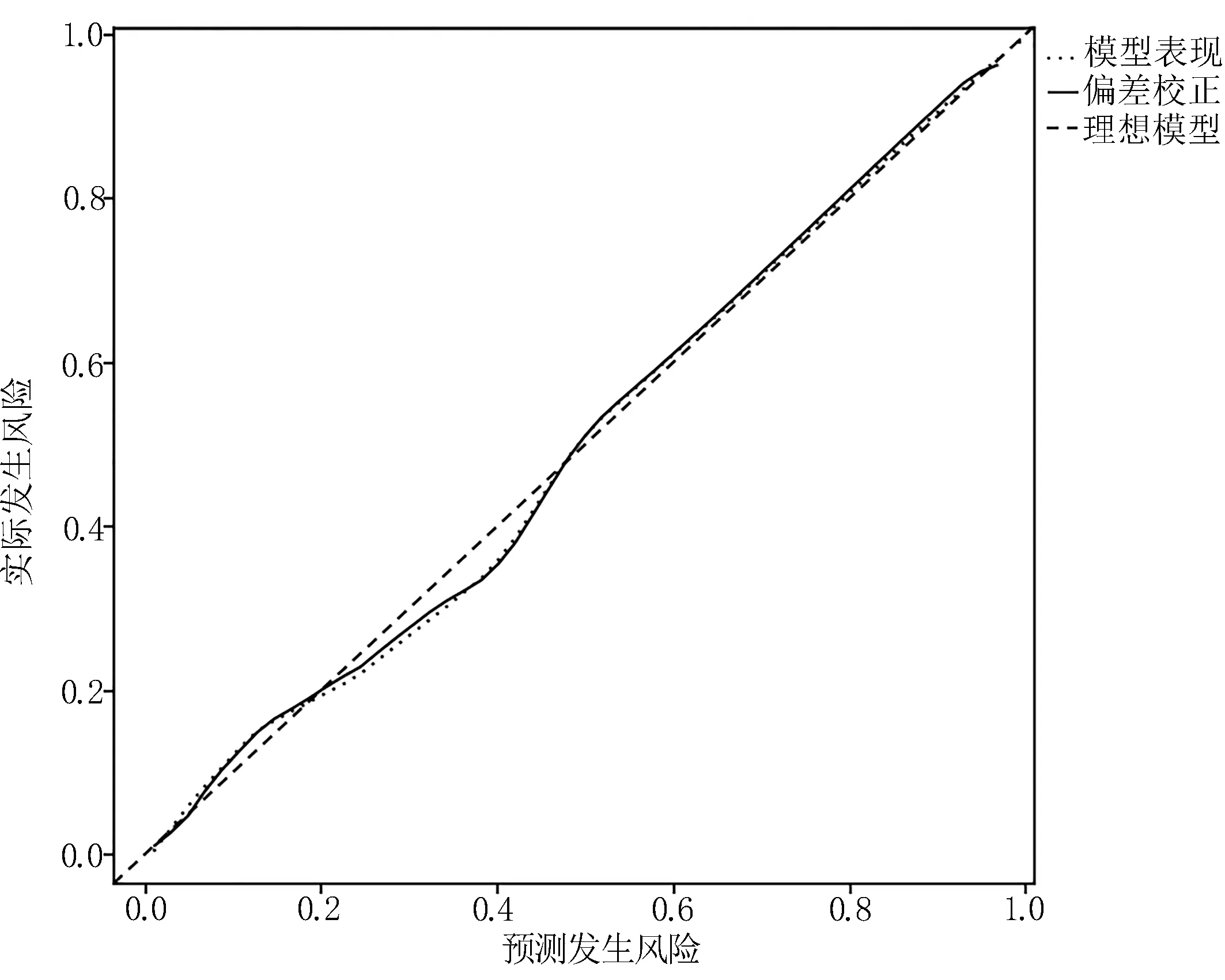
圖3 外部驗證Calibration 校準曲線圖
2.4 神經外科ICU 病人VAP 風險預測模型臨床有效性評價 采用決策曲線分析法計算每個閾值概率下的凈獲益率,反映模型的臨床實用價值。針對建模組和驗證組神經外科ICU 病人VAP 發生情況分別繪制DCA 曲線,見圖4,斜線表示所有神經外科ICU 病人均發生VAP 且所有人都接受了干預措施,此時凈獲益是斜率為負值的反斜線,黑色橫線表示所有病人均未發生VAP,也沒有接受任何干預措施,此時凈獲益為0,曲線代表本模型的凈獲益。建模組和驗證組的DCA 曲線均顯示,本研究構建的模型凈獲益較高,表明模型具備良好的臨床效益和一定的臨床應用價值。
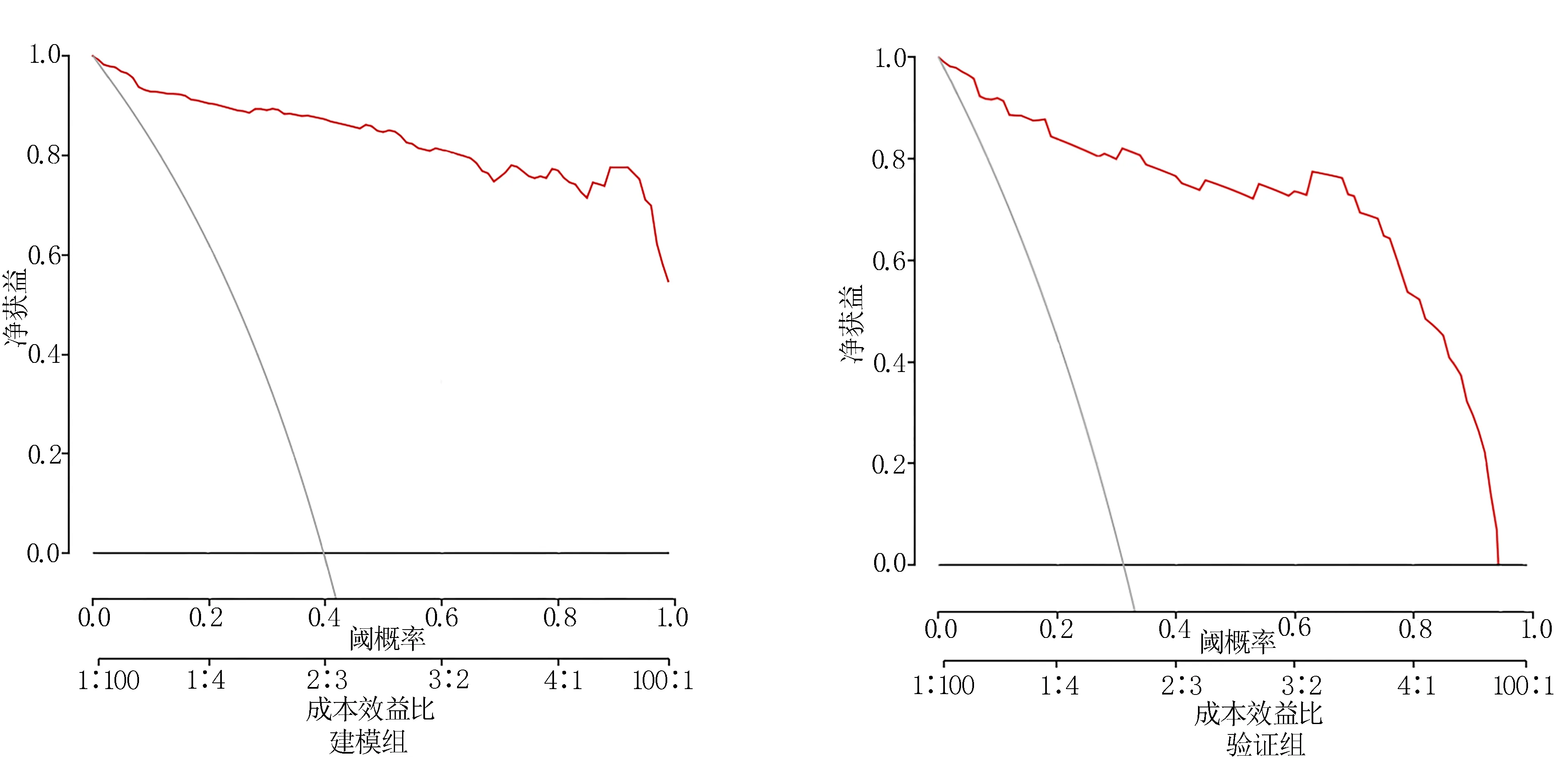
圖4 神經外科ICU 病人VAP 風險預測模型的DCA 曲線
3 討論
3.1 神經外科ICU 病人VAP 相關危險因素分析
3.1.1 創傷性腦損傷 本研究結果顯示,發生VAP 的創傷性腦損傷病人占43.8%,OR 值為14.020,與Shrestha 等[10]報道的結果類似。腦損傷后的全身炎癥性反應是病人發生肺部損傷的關鍵因素,VAP 是創傷性腦損傷病人的主要肺部并發癥之一[11]。創傷性腦損傷會導致病人意識下降,意識水平的改變和長期機械通氣使病人更易發生VAP[12]。創傷性腦損傷病人在接受機械通氣時,應用低潮氣量可最大限度地減少肺部形態和功能變化,改善氧合并減少肺損傷,降低VAP 發生風險[13]。因此,臨床應根據病人情況選擇合適的潮氣量,并加強對呼吸機參數的監測,做好肺部功能管理。
3.1.2 ICU 住院時間 本研究中ICU 住院時間≥7 d的VAP 病人占91.7%,是病人發生VAP 的獨立危險因素。G??mez 等[14]研究發現,病人住院時間越長,發生VAP 的風險越大。李凱[15]研究顯示,ICU 住院時間≥7 d 的病人VAP 發生率是其他病人的5.593 倍。可能是因為神經外科ICU 病人病情危重,急性生理功能障礙較嚴重,處于免疫抑制狀態,且病區環境相對封閉,病原菌較多,所以入住ICU 時間越長,發生VAP 的可能性越大。因此,醫護人員在執行各項操作時一定要加強無菌意識,嚴格執行無菌操作,減少VAP 的發生風險。
3.1.3 丙泊酚累積劑量 研究發現,使用鎮靜藥物是神經外科重癥病人發生VAP 的危險因素[16-17]。本研究對ICU 常用的3 種鎮靜藥物進行分析,最終發現丙泊酚累積劑量越高,VAP 發生風險就越大。可能是因為使用鎮靜藥物會抑制咳嗽反射,影響呼吸道分泌物的排出,導致病人更易發生VAP。而丙泊酚雖然作用時間短,但是使用過多也容易引起過度鎮靜,延長機械通氣時間,增加VAP 發生率[18]。因此,在實施鎮靜治療的過程中,必須動態評估,根據病人的鎮靜深度不斷調整藥物的種類和劑量,給予病人個性化鎮靜護理,以降低VAP 發生率。
3.1.4 侵入性操作 本研究所指的侵入性操作主要包含氣管切開和深靜脈置管,兩者都是導致神經外科ICU 病人發生VAP 的危險因素。氣管切開是長期機械通氣病人首選的氣道管理方式,但是氣管切開會使呼吸道與外界環境相通,容易損傷呼吸道黏膜,破壞呼吸道原有的防御功能[19]。同時還會使病人的咳嗽反射減弱或消失,導致呼吸道分泌物無法自主排出,增加VAP 發生風險[20]。近年來,有研究證實早期氣管切開能夠縮短ICU 住院時間和機械通氣時間,降低VAP 發生率[21]。因此,臨床上要選擇合適的時機進行氣管切開,同時加強對氣管切開的護理,有效管理人工氣道。深靜脈置管用于神經外科重癥病人主要是為了進行靜脈營養支持及血流動力學監測,但是長期留置深靜脈導管也會降低病人的抵抗力,進一步增加病人發生VAP 的風險[22]。同時,在維護導管的過程中醫護人員需要經常接觸病人,使病人更容易被醫院病原菌定植和感染。因此,在留置導管過程中應及時評估病人是否有拔管指征,也要做好導管的維護,減少病人發生感染的風險。
3.1.5 血清清蛋白 本研究結果表明,血清清蛋白<30 g/L 是神經外科ICU 病人發生VAP 的危險因素,與覃紹彩等[23]研究結果一致。當血清清蛋白<30 g/L 即可診斷為低蛋白血癥[24],低白蛋白血癥提示病人營養不良,免疫功能低下。此時會消耗病人自身脂肪和肌肉,導致肌肉萎縮,而呼吸肌萎縮會影響通氣和換氣功能,使病人更易感染VAP[25]。所以,針對神經外科ICU 病人要實施早期腸內營養,增加蛋白質攝入,同時注意預防誤吸和反流,進一步降低VAP 發生的風險。
3.2 神經外科ICU 病人VAP 風險預測模型具有臨床應用價值 本研究基于上述6 項危險因素構建了神經外科ICU 病人VAP 風險預測列線圖模型。內部驗證ROC 曲線下面積為0.958,外部驗證ROC 曲線下面積為0.934,外部驗證較內部驗證略有下降,說明該模型識別神經外科ICU 病人VAP 發生風險能力強。兩次驗證校準曲線均接近理想曲線,表明模型的預測值與實際值結果較為一致,具有良好的預測價值。DCA 曲線圖示模型臨床獲益較高,具備一定的臨床實用價值。
3.3 神經外科ICU 病人VAP 風險預測模型臨床應用建議 臨床實踐中針對VAP 的預防已經形成了一套較為明確的集束化管理方案,但在實際臨床工作中,ICU 護士仍然缺乏VAP 防控相關知識,預防VAP 相關護理措施執行情況不佳[26]。在臨床工作中,管理者可以結合實際情況探索提高VAP 防控措施認知和長期依從性的方法,并形成統一可行的監測和反饋機制,達到降低VAP 發生率的目的。本研究構建的神經外科ICU 病人VAP 風險預測模型通過病人的臨床數據預測病人發生VAP 的概率,如果能夠結合科學的方法對護理人員進行培訓,提高護士VAP 防控措施的長期依從性,則可以更有效地發揮模型的臨床作用,進一步降低VAP 的發生率。
4 小結
本研究構建的神經外科ICU 病人VAP 風險預測模型預測效能較好,能夠幫助護理人員早期識別VAP高危人群,為個體化預防提供參考。但本研究僅選取了湖州市2 所三級綜合性醫院的病人進行調查,樣本代表性有限,因此,本研究形成的風險預測模型后期推廣性還有待進一步驗證。此外,本研究為回顧性研究,收集資料過程中可能會產生信息偏倚,結合臨床實際情況,對納入的指標有一定的取舍,未來可以進行前瞻性研究,兼顧所納入的研究指標的完整性。

