FS-lasik與ICL植入術治療高度近視的效果及對術后高階像差的影響
李暉,汪明紅,廖風玲,解萬新
(荊門市第一人民醫院眼科, 湖北 荊門 448000)
近視是當今世界青少年面臨的重要健康問題之一。數據[1]顯示,中國6~12歲群體近視患病率約為46.64%,16~24歲群體患病率為54.49%~79.0%,成年近視群體中高度近視占20%~24%[2]。近年來,近視患病率呈遞增趨勢,據估計,到2050年全世界將約有49.8%的人口會患有近視,其中9.8%人口屬于高度近視[3]。隨著現代生活水平的提升及對健康要求的提高,有矯治視力需求的患者越來越多。角膜屈光手術發展日益成熟,其中飛秒激光制瓣的準分子激光原位角膜磨鑲術(FS-LASIK)已成為臨床廣泛應的術式之一,能夠有效矯正近視[4],但部分患者行FS-LASIK矯正術后存在眼部不適,且視覺質量差,而術后角膜高階像差的改變可能是其中重要原因[5]。有晶狀體眼后房型人工晶狀體(ICL)植入術也是目前高度近視矯正的主流術式之一,能夠有效矯正屈光不正,且手術安全性高[6]。由于ICL植入術對中央角膜幾乎無影響,被認為能夠獲得良好術后視覺效果[7]。但目前關于ICL植入術與FS-LASIK對術后高階像差影響的對比研究尚缺乏文獻報道。本研究旨在探討FS-LASIK與ICL植入術治療高度近視患者的效果及對術后角膜高階像差的影響。
1 資料與方法
1.1 一般資料
選取2021年1月至2021年12月荊門市第一人民醫院收治的160例(320眼)高度近視患者為研究對象,根據手術方式不同分為ICL植入術組和FS-LASIK組,每組各80例(160眼)。本研究經院倫理委員會審核批準,患者及家屬知情同意。兩組患者性別、年齡、等效球鏡度及最佳矯正視力(BCVA)等一般資料比較,差異無統計學意義(P>0.05)。見表1。納入標準:(1)年齡18~35歲;(2)近視等效球鏡度數為-6.00~-10.00 D,并且柱鏡度數<-3.00 D;(3)屈光狀態穩定至少兩年;(4)最佳矯正視力(BCVA)≥0.5;(5)停戴軟性角膜接觸鏡>1周,停戴硬性角膜接觸鏡>12周;(6)有摘鏡愿望。排除標準:(1)合并其他眼部疾病者;(2)既往有眼部手術史者;(3)合并自身免疫性疾病、糖尿病等可能對視功能有影響的全身性疾病者;(4)重度干眼者;(5)伴有嚴重心理或精神疾病者;(6)孕期或哺乳期女性;(7)無法按時隨訪者。
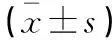
表1 兩組患者一般資料比較
1.2 方法
常規進行術前準備,包括進行視力、電腦驗光、眼位、散瞳驗光、眼底情況、裂隙燈顯微鏡等檢查。術前3 d予以0.3%左氧氟沙星眼液雙眼滴用,4次/d。ICL植入術組患者行ICL植入術:術前常規消毒鋪巾,行表面麻醉(0.5%鹽酸丙美卡因滴眼液點眼);先于6∶00(右眼)或12∶00(左眼)鐘位做一寬度為1.2 mm的輔助切口,然后于顳側角膜緣處做一寬度約為2.75 mm的透明角膜切口,予以黏彈劑注入,由主切口將人工晶狀體(瑞士Starr公司)植入,完成后,注吸黏彈劑,對切口進行水封閉。FS-LASIK組患者行FS-LASIK:采用瑞士Ziemer公司LDV飛秒激光設備,于角膜上制作一直徑為8.1 mm處于12∶00方位的角膜瓣。將角膜瓣掀開,應用德國SCHWIND AMARIS 500型準分子激光機對角膜基質予以消融處理,完成后對角膜基質面進行沖洗,然后完成角膜瓣的復位。兩組術后均常規予以左氧氟沙星滴眼液兩周(4次/d),0.1%氟米龍滴眼液1個月(4次/d,每周遞減1次),玻璃酸鈉滴眼液1個月(3次/d)。
1.3 觀察指標
(1)視力及屈光:術前及術后6個月,采用標準對數視力表檢查患者裸眼視力(UCVA),計算有效指數(即術后UCVA與術前BCVA之比);采用ARK-1型自動電腦驗光儀(日本 NEDIK公司)測定等效球鏡度。(2)角膜高階像差:術前及術后6個月,采用德國Oculus公司所產的Pentacam HR眼前節分析儀測定6.0 mm直徑下的高階像差,包括彗差、球差、三葉草像差及總高階像差均方根值,重復測量3次,取平均值。(3)對比敏感度:術前及術后6個月,采用美國 Vector Vision 公司的 CSV-1000E 型對比敏感度(CS)儀測量正常光照下的對比敏感度,視標的空間頻率取3.0、6.0、12.0周/度(c/d)。
1.4 統計學分析

2 結果
2.1 兩組患者視力及屈光比較
術前,兩組患者UCVA及等效球鏡度差異無統計學意義(P>0.05)。術后6個月,兩組患者UCVA均增高(P<0.05),等效球鏡度均降低(P<0.05),但組間及有效性指數比較,差異無統計學意義(P>0.05)。ICL植入術組術后UCVA≥術前BCVA者150眼(93.75%),FS-LASIK組術后UCVA≥術前BCVA者153眼(95.63%),兩組比較無統計學差異(χ2=0.559,P=0.455)。見表2。
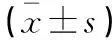
表2 兩組患者視力及屈光比較
2.2 兩組患者角膜高階像差比較
術前,兩組患者角膜高階像差各項指標比較,差異無統計學意義(P>0.05)。術后6個月,兩組患者角膜高階像差各項指標均增高(P<0.05),且FS-LASIK組高于ICL植入術組(P<0.05)。見表3。
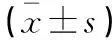
表3 兩組患者角膜高階像差比較
2.3 兩組患者對比敏感度比較
術前,兩組患者正常光照下3 c/d、6 c/d、9 c/d空間頻率下的對比敏感度比較,差異無統計學意義(P>0.05)。術后6個月,ICL植入術組6 c/d、9 c/d空間頻率下的對比敏感度增高(P<0.05),且高于FS-LASIK組(P<0.05);FS-LASIK組對比敏感度變化無統計學差異(P>0.05)。見表4。
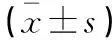
表4 兩組患者對比敏感度比較
3 討論
近年來越來越多的近視患者選擇行屈光手術來矯治近視,而隨著醫學的發展,屈光不正手術矯正方式也逐漸呈多樣化。FS-LASIK是利用飛秒激光制作角膜瓣,并借助準分子激光切削角膜組織從而改變角膜屈光度,發揮矯正屈光不正的作用[8];ICL植入術是于后房植入親水性晶狀體而進行屈光矯正的術式,可有效矯正近視[9],均是目前常用的屈光不正矯治術式,對于高度近視均安全、有效,但對于患者而言何種術式更優尚未形成共識。
本研究結果顯示,術后6個月,FS-LASIK組與ICL植入組UCVA相均增高(P<0.05),等效球鏡度均降低(P<0.05),但組間比較,差異無統計學意義(P>0.05),說明兩種術式均能夠有效矯正高度近視患者屈光不正,提高患者裸眼視力,與既往報道[10]相符。ICL植入組術后6個月的有效性指數為1.06±0.18,與既有文獻[11-12]報道相近。ICL植入組有效性指數略低于FS-LASIK組,但組間比較,差異無統計學意義(P>0.05),故認為FS-LASIK與ICL植入術矯治高度近視均有效。
人眼像差包括低階像差與高階像差。研究[13]認為,2階像差是決定視力的重要因素,而角膜高階像差(3階以上)與視網膜成像清晰程度密切相關。角膜屈光手術雖可有效解決2階像差相關的視力問題,但術后角膜損傷可引起視物疲勞、眼部干澀等癥狀,可能與高階像差增大相關[14]。以往文獻[15]顯示,角膜屈光術后高階像差增大,尤其是彗差、球差的增加最為明顯。波前像差指導下的矯正手術能夠矯正患眼本身及手術所致的高階像差,從而使得患者獲得較好的視覺質量[16]。本研究中,術后6個月,FS-LASIK組與ICL植入術組術后角膜高階像差均增大(P<0.05),但ICL植入術組小于FS-LASIK組(P<0.05)。在健康人中,眼角膜前表面形態從中央至周邊呈漸漸平坦的變化,有利于由角膜周邊進入的光線聚焦于視網膜上,進而使得球差減小,獲得良好的成像質量。在FS-LASIK術中,相比周邊組織,角膜中央組織的切削較多,使得術后球差增大;同時準分子激光切削周邊角膜,會引起照射角度傾斜,使得激光照射的能量密度下降,從而導致彗差增大,影響成像質量[17]。ICL植入術是通過植入親水性晶狀體來實現屈光矯正的,不會對角膜組織進行破壞,故會減輕手術對高階像差的不良影響。羅啟惠等[6]認為,人工晶狀體的植入不僅能夠提高術后視力,還能夠改善近視眼的調節功能,從而改善視物模糊等問題,與本研究結論相符。對比敏感度是視覺質量評估的重要指標。既有文獻[18-19]報道,角膜區光手術后視覺質量會出現降低,或者無明顯改變。本研究結果顯示,術后6個月,ICL植入術組與FS-LASIK組分別有150眼(93.75%)、153眼(95.63%)術后UCVA優于術前BCBA;ICL植入術組6 c/d、9 c/d空間頻率下的對比敏感度增高(P<0.05),且高于FS-LASIK組(P<0.05),原有可能是ICL植入術相比FS-LASIK對角膜破壞小,高階像差變化小,從而使得術后視覺質量更高。
綜上,FS-LASIK與ICL植入術均是治療高度近視的有效術式,能夠有效矯正屈光,提高裸眼視力,但ICL植入術術后高階像差變化小,有更好的術后視覺質量。本研究存在樣本量小、隨訪時間短的不足,未來將進一步收集樣本、并延長隨訪時間來分析兩種術式的優劣,為臨床選擇提供更可靠的依據。

