天皰瘡患者合并感染的影響因素分析
李濤
廣東省茂名市人民醫院皮膚性病科,廣東茂名 525000
天皰瘡是一種常見的自身免疫性大皰病,常見于50~60 歲的老年人群[1]。臨床主要表現為黏膜、皮膚上的張力性水泡,容易潰爛,嚴重者甚至造成患者死亡,臨床上首選糖皮質激素治療[2]。由于患者長期使用激素類藥物控制病情,容易出現創面感染,病情控制不當,可發展為膿毒血癥,危及生命,而感染已成為天皰瘡患者的主要死亡原因之一[3]。因此,發現天皰瘡患者感染的影響因素并進行及時干預對降低天皰瘡患者的死亡率具有重大臨床意義,但目前有關天皰瘡患者合并感染的影響因素研究報道較少。基于此,本研究回顧性分析105 例天皰瘡患者的臨床資料,調查天皰瘡患者合并感染現狀,進一步分析天皰瘡患者合并感染的病原菌類型及其影響因素,旨在為臨床提供指導意義以降低天皰瘡患者感染情況。
1 資料與方法
1.1 一般資料
回顧性分析2019 年3 月至2021 年3 月茂名市人民醫院收治的105 例天皰瘡患者的臨床資料。其中,男55 例,女50 例;年齡44~75 歲,平均(62.54±18.34)歲;病程1~10 個月,平均(5.12±1.05)個月;疾病程度:輕度41 例,中度35 例,重度29 例。納入標準:①符合天皰瘡的診斷標準[4];②年齡≥18 歲;③首次確診的患者。排除標準:臨床資料不完整的患者。本研究已通過醫院醫學倫理委員會審核批準(編號:201904-133)。
1.2 方法
從醫院電子病歷系統收集所有患者的一般及臨床資料,包括性別、年齡、病程、疾病類型、是否合并感染、病原菌類型、病情嚴重程度、激素使用種類、白細胞計數、中性粒細胞比例、血壓、血清白蛋白、空腹血糖、血脂、CD4+T 淋巴細胞計數等。調查天皰瘡患者合并感染現狀,按照有無合并感染分組,進行單因素分析及多因素logistic 回歸分析,分析天皰瘡患者合并感染的影響因素。
1.3 觀察指標及評價標準
①感染:白細胞計數>109/L,且中性粒細胞比例>70%;②病情嚴重程度[5]:主要依據天皰瘡疾病面積指數(根據頭皮和皮膚及黏膜糜爛面大小和個數評分來,判定損害程度和疾病活動度)進行評估,輕度0~8 分,中度9~25 分,重度>25 分;③高血壓:收縮壓≥140 mmHg(1 mmHg=0.133 kPa)和/ 或舒張壓≥90 mmHg;④低蛋白血癥:血清總蛋白<60 g/L 或血清白蛋白<25 g/L;⑤糖尿病:空腹血糖≥7.0 mmol/L;高脂血癥:總膽固醇≥5.18 mmol/L,低密度脂蛋白膽固醇≥3.37 mmol/L,高密度脂蛋白膽固醇≤1.04 mmol/L,三酰甘油≥1.70 mmol/L,任意一種或一種以上出現異常;⑥CD4+T 淋巴細胞減少癥:CD4+T 淋巴細胞計數<300/μl。
1.4 統計學方法
采用SPSS 22.0 統計學軟件進行數據分析,計量資料用均數±標準差()表示;計數資料用率表示,組間比較采用χ2檢驗;單因素分析中,差異有統計學意義的變量,納入多因素logistic 回歸分析。以P<0.05 為差異有統計學意義。
2 結果
2.1 天皰瘡患者合并感染的現狀
本研究105 例天皰瘡患者中,共有47 例合并感染,合并感染率為44.76%。共分離出49 株病原菌,以革蘭氏陽性桿菌(G+)最多,占比59.18%,革蘭氏陰性桿菌(G-)次之,占比22.45%,真菌最少,占比18.37%,具體菌株類型見表1。

表1 天皰瘡患者合并感染患者病原菌分布類型[n(%)]
2.2 天皰瘡患者合并感染的單因素分析
天皰瘡患者合并感染與否和性別、疾病類型、激素種類、高血壓、高脂血癥方面無關(P>0.05);和年齡、病程、疾病嚴重程度、低蛋白血癥、糖尿病、CD4+T淋巴細胞減少癥有關(P<0.05)(表2)。
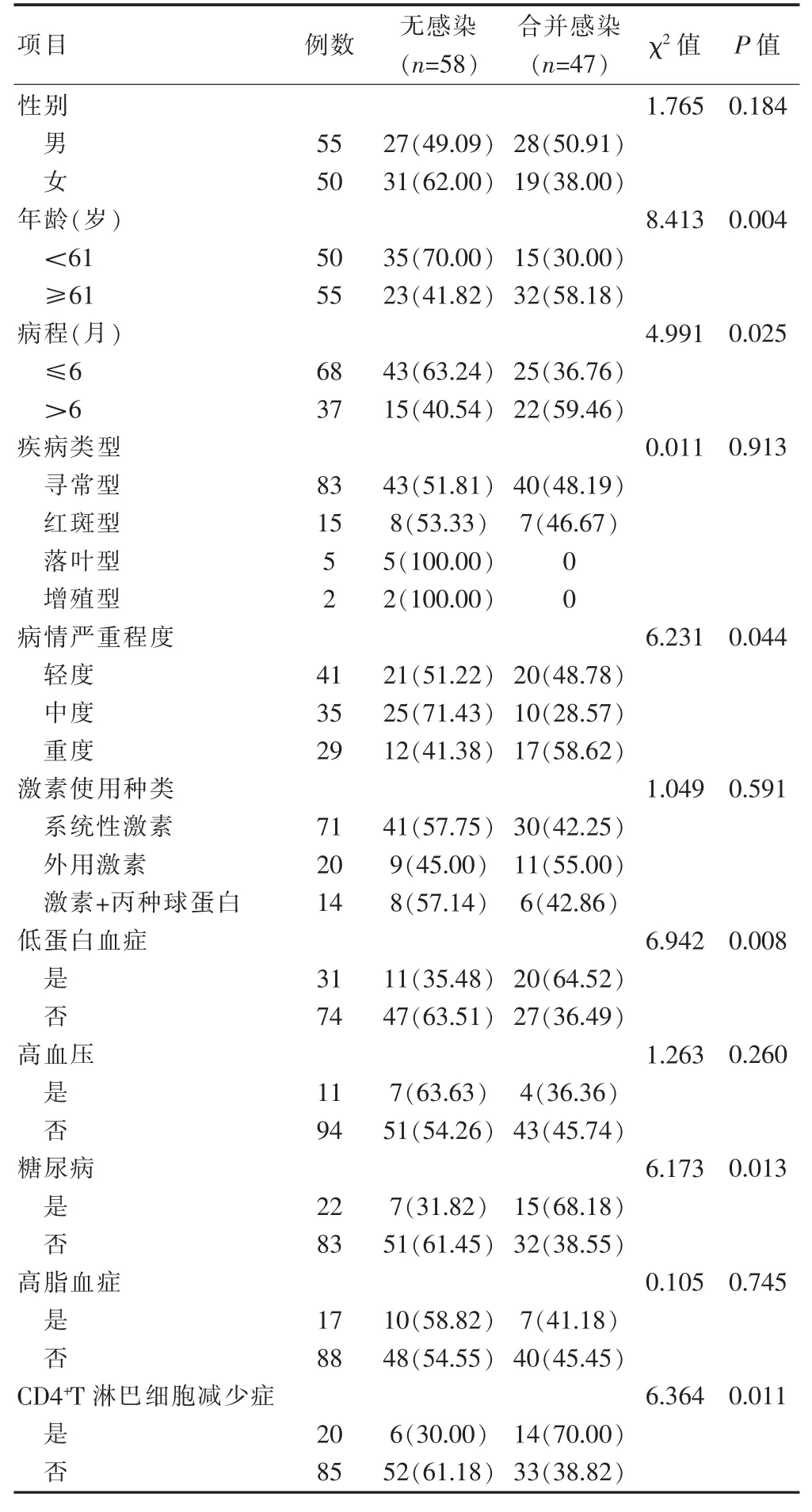
表2 天皰瘡患者合并感染的單因素分析[n(%)]
2.3 天皰瘡患者合并感染的多因素分析
以天皰瘡患者合并感染為因變量,單因素分析中有統計學意義的指標為自變量,賦值并納入多因素分析(表3),多因素logistic 回歸分析結果顯示,低蛋白血癥、CD4+T 淋巴細胞減少癥、糖尿病、病情嚴重程度(重度)是天皰瘡患者合并感染的獨立影響因素(P<0.05)(表4)。

表3 變量賦值表
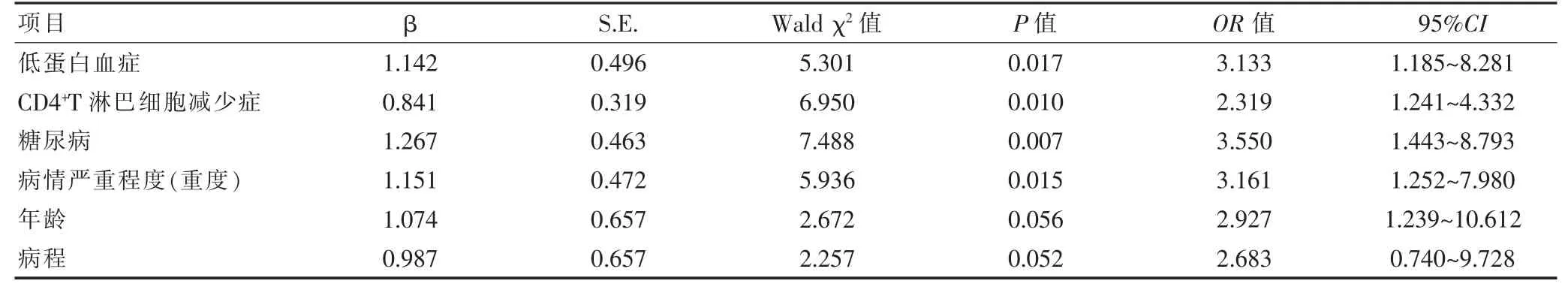
表4 天皰瘡患者合并感染的多因素分析
3 討論
創面感染是一種天皰瘡患者最常見的并發癥,其發生、發展和預后受感染病原菌、抗菌治療手段的有效性和機體免疫功能等多種因素的影響[6]。因此調查天皰瘡患者合并感染現狀,進一步分析天皰瘡患者合并感染的病原菌類型及其影響因素,對于天皰瘡患者合并感染的預防和治療具有重要的臨床意義[7]。本研究中共有47 例天皰瘡患者合并感染,合并感染率為44.76%(47/105),與美國一大樣本調查結果相當[8]。由于我國對于天皰瘡感染缺少大樣本流行病學調查,因此無法進行充分對比[9]。47 例天皰瘡合并感染患者中共分離出49 株病原菌,以革蘭陽性桿菌(G+)最多,格蘭陰性桿菌(G-)次之,真菌最少,與既往研究報道一致[10-11]。Logistic 回歸分析,結果表明低蛋白血癥、CD4+T 淋巴細胞減少癥、糖尿病、病情嚴重程度(重度)是天皰瘡患者合并感染的獨立影響因素。
血清白蛋白水平和CD+4 淋巴細胞計數是可反映患者免疫功能的有效指標。白蛋白主要由肝臟合成,具有重要的生理作用,可維持血漿膠體滲透壓。天皰瘡患者由于長期接受糖皮質激素治療,蛋白丟失嚴重,常常合并低蛋白血癥,低蛋白血癥可使血漿膠體滲透壓降低,引發全身組織的水腫,促進感染的擴散;而感染的存在又可加速機體蛋白的消耗,造成惡性循環[12-13]。目前對于天皰瘡患者合并CD4+淋巴細胞減少癥的病理機制尚未完全明確,可能與天皰瘡是一種自身免疫性疾病有關。人體中主要存在兩種CD4+淋巴細胞,一種為Th1,主要介導炎癥反應和細胞免疫,抵抗病毒和細菌的感染。此外天皰瘡患者機體存在一種可針對橋粒芯糖蛋白3 的IgG 自身抗體,在正常情況下B 細胞并不會產生這種IgG 抗體,但是在天皰瘡患者免疫調節機制失控的情況下,B 細胞無法對橋粒芯糖蛋白3 產生免疫耐受,而這種免疫耐受可收到另一種CD4+淋巴細胞(Th2)的調節[14-15]。因此,CD4+淋巴細胞減少癥不僅使得機體容易受到病原菌的侵害,引發感染;還可促進天皰瘡病情的發展。而病情越嚴重的患者,意味著其免疫功能受到的抑制更嚴重,更容易受到病原菌的侵害,導致感染的發生;且病情不易控制,致死率極高[16]。
有研究表明,糖尿病是天皰瘡患者合并感染、預后不良的高危因素[17]。天皰瘡患者的張力性水泡極易破潰,糖尿病患者長期的高血糖狀態可通過多種途徑誘使各種參與創面愈合的細胞凋亡,使得創面延長愈合時間,暴露在外界,機會性感染的風險也隨之升高;此外由于高血糖引起的高凝狀態,局部微循環障礙不佳,氧供應不足,更為外界病原菌在創面的定居和繁殖提供了良好的環境,引發感染[18-19]。
綜上所述,天皰瘡患者合并感染發生率較高,感染病原菌主要以革蘭陽性桿菌為主,天皰瘡患者合并感染受合并疾病、病情嚴重程度等多種因素的影響,臨床醫生應針對其影響因素給予預防措施,減少感染的發生。本研究尚存在一些不足之處,如樣本量太小,僅立足于單中心研究等,未來將考慮擴大樣本量,進一步深入探討本研究結果的正確性。

