B超引導下腰叢復合坐骨神經阻滯麻醉對老年股骨粗隆間骨折患者麻醉效果、免疫功能的影響研究
韓秀娟
(沈陽市遼中區骨傷科醫院,遼寧 沈陽 110200)
股骨粗隆間骨折是十分常見的骨折癥狀,隨著人們活動范圍的復雜化,發病率越來越高,主要的原因是交通事故以及高空跌落等。腰叢復合坐骨神經阻滯是將局部麻醉藥物注入腰叢復合坐骨神經周圍,而使其所支配的一系列區域產生神經傳導阻滯的麻醉方法[1-2]。共有120例老年股骨粗隆間骨折患者被列為小組討論對象。報道如下。
1 資料與方法
1.1 一般資料 選取我院2019年2月至2019年12月收治的老年股骨粗隆間骨折患者120例作為研究對象,按照隨機分組法分為研究組60例,參照組60例。參照組患者:男性32例,女性28例;年齡為19.50~68.70歲,平均年齡(47.30±5.10)歲。研究組患者:男性31例,女性29例,年齡18.90~69.20歲,平均年齡(47.50±5.50)歲。其中,所有隨機抽取的患者都無神經系統的疾病,無嚴重高血壓、心臟病以及糖尿病等病史,沒有局部麻醉藥物過敏史以及凝血功能障礙史。兩組一般資料無統計學意義(P>0.05)。兩組均已簽署知情同意書,我院倫理委員會已同意本次研究。
1.2 方法 兩組老年股骨粗隆間骨折患者在檢查后接受人工股骨頭置換術。患者在進入手術室之后,需要立即使用常規監測生命體征參數,主要包括脈搏、血壓、心電圖以及血氧飽和度等,與此同時保證吸氧4 L/min。醫師立刻為患者進行開放靜脈通路,并靜脈泵入右美托咪定(江蘇省恒瑞醫藥股份有限公司,國藥準字:H20090248)0.20~0.70 μg/(kg·h)。
1.2.1 蛛網膜下腔阻滯麻醉復合硬膜外麻醉 參照組進行蛛網膜下腔阻滯麻醉復合硬膜外麻醉:醫師選擇在臥位患者健側的L3~4腰椎穿刺手術,有效插入腰麻針,蛛網膜下腔有效注射0.50%羅哌卡因(瑞典阿斯利康,藥品注冊號:H20140763)1.60~2 mL,隨機拔出腰麻針,并在頭側放置3.50 cm硬膜外導管,以確保患者麻醉時間大于1.50 h。根據麻醉平面,通過添加2%利多卡因(湖北天生藥業有限公司,Sinophical批準:H42021839)5 mL維持麻醉。
1.2.2 B超引導下腰叢復合坐骨神經阻滯麻醉 讓患者充分了解B超引導下腰叢復合坐骨神經阻滯的具體情況,并簽署書面的知情同意書。研究組在B超引導下行腰叢聯合坐骨神經阻滯麻醉。腰叢阻滯麻醉:在L3~4側位以健康的側臥位進行矢狀位掃描,以獲得橫突和腰大肌間隙的圖像。穿刺點位于連接雙側髂前上棘最高點的背線中點以下約1.50 cm處。中點下方約1.50 cm處,在左側水平旁約4 cm處,電極安裝在小腿上,由神經刺激器進行輔助定位,頻率調整為2 Hz,刺激電流設置為1 mA,探針垂直于皮膚,針尖被連接到針頭的探針上,B超引導針進入腰肌大間隙附近的腰叢。如果股四頭肌有典型的收縮,說明穿刺成功,電流調整到0.40 mA,如果股四頭肌仍然收縮,且拉回后沒有血液回流,則靜脈注射30 mL羅哌卡因(濃度:0.375%)。
對于坐骨神經阻滯麻醉,探頭頻率設置為4~8 MHz,并在坐骨結節和大轉子股骨之間的線中點進行橫向掃描,穿刺點位于髂后上棘與股骨大粗隆連接線中點以下約3cm處。在B超引導下,將針插入靠近坐骨神經的腰肌間隙,如果發生足屈和足背屈,說明穿刺成功,電流降低到0.40 mA以下,如仍有上述反應且泵回無返血,則靜脈注射濃度為0.375%的羅哌卡因20 mL。
1.3 指標判定 觀察兩組老年股骨粗隆間骨折患者神經阻滯起效時間的比較結果以及兩組老年股骨粗隆間骨折患者神經阻滯維持時間的比較結果,得到B超引導下腰叢復合坐骨神經阻滯麻醉對老年股骨粗隆間骨折患者麻醉效果。觀察兩組老年股骨粗隆間骨折患者不良反應發生率的結果,得到B超引導下腰叢復合坐骨神經阻滯麻醉對老年股骨粗隆間骨折患者免疫功能影響結果。不良反應總發生率=(心動過緩例數+尿潴留例數+嘔吐惡心例數)/總例數×100%。
1.4 統計學方法 使用SPSS20.0軟件對數據進行統計學分析,使用t和()檢驗、表示計量資料,使用χ2和%檢驗、表示計數資料,P<0.05表示數據差異有統計學意義。
2 結果
2.1 兩組老年股骨粗隆間骨折患者神經阻滯起效時間的比較 對比兩組老年股骨粗隆間骨折患者神經阻滯起效時間,研究組的神經阻滯起效時間低于參照組,說明研究組的麻醉效果只需要更短的起效時間。差異具有統計學意義(P<0.05)。見表1。
表1 兩組老年股骨粗隆間骨折患者神經阻滯起效時間的比較(min,)
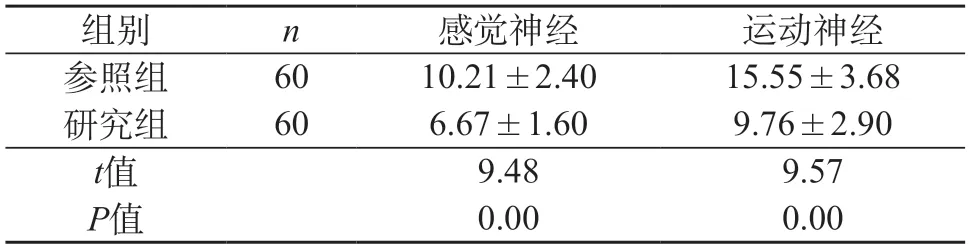
表1 兩組老年股骨粗隆間骨折患者神經阻滯起效時間的比較(min,)
2.2 兩組老年股骨粗隆間骨折患者神經阻滯維持時間的比較 對比兩組老年股骨粗隆間骨折患者神經阻滯維持時間,研究組的神經阻滯維持時間長于參照組,說明研究組的麻醉效果有更長的作用時間,差異具有統計學意義(P<0.05)。見表2。
表2 兩組老年股骨粗隆間骨折患者神經阻滯維持時間的比較(min,)
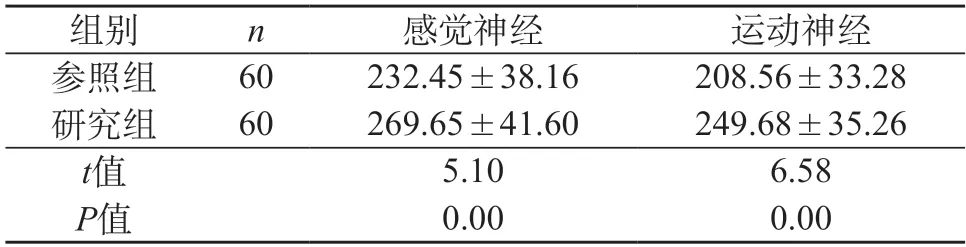
表2 兩組老年股骨粗隆間骨折患者神經阻滯維持時間的比較(min,)
2.3 兩組老年股骨粗隆間骨折患者不良反應發生率 對比兩組老年股骨粗隆間骨折患者不良反應發生率,研究組的患者不良反應發生率低于參照組,說明研究組的免疫功能優于參照組,組間數據差異有統計學意義(P<0.05)。見表3。
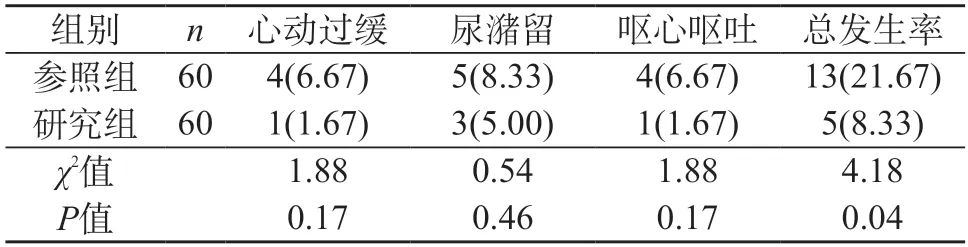
表3 兩組老年股骨粗隆間骨折患者不良反應發生率[n(%)]
3 討論
在當前的臨床治療過程中,對于老年股骨粗隆間骨折患者來說,人工股骨頭置換術等術式的出現減少了過去患者傳統治療過程中存在的痛苦,相對比其他的治療方法,擁有更好的治療效果。
當前手術過程中,有很多可供選擇的股骨骨折手術中的麻醉方案,主要包括全身麻醉以及椎管內麻醉。其中,全身麻醉對于老年患者來說,有著更好的放松效果,可以起到更深層次的鎮痛效果,在一定程度上更加有利于醫師在術中進行對應的有效操作。但是全身麻醉也存在不好的地方[3-4],例如會導致老年患者的循環波動增大,不僅如此,在手術之后還和容易誘發呼吸系統相關并發癥以及下肢深靜脈血栓等不良現象[5-7]。其中,椎管內麻醉可以在一定程度上降低老年患者術后的并發癥風險,但是在采取椎管內麻醉的過程中,加大了醫師的操作難度,增加了穿刺難度,在實際操作過程中容易導致患者出現硬膜外腔出血的現象,在嚴重情況下,它甚至可能導致循環血容量波動和平面堵塞[8]。此外,蛛網膜下腔阻滯麻醉結合硬膜外麻醉通常用于股骨骨折的手術治療,相對于其他的麻醉方式,這種方式有著更好的緩解疼痛的效果[9]。當前,在臨床常用麻醉方式還是為外周神經阻滯麻醉,針對于人工股骨頭置換術來說,往往選擇局部用藥麻醉,只是緩解患者的單側疼痛,在一定程度上可以有效的保護循環系統以及呼吸系統的正常生理狀態,減少由于呼吸以及循環系統等的負面影響,避免全身麻醉之后導致患者引發循環系統以及呼吸系統出現抑制的可能,最大限度保證在手術過程中血流動力學狀態處于理想狀態[10]。結合一系列研究結果可以知道,研究組的感覺以及運動神經阻滯起效時間以及維持時間的結果均優于參照組,在一定程度上可以證明B超引導實施腰叢復合坐骨神經阻滯麻醉,有著更好的麻醉效果,主要體現在麻醉效果的用時短以及維持的效果時間長[11]。相關醫護人員有效的結合人工股骨頭置換術所使用麻醉方案的治療原因,可以知道主要是由于B超引導實施腰叢復合坐骨神經阻滯麻醉是通過B超對穿刺針深度以及方向進行有效調節,進而有效減少在手術過程當中醫師不小心觸及的血管以及神經帶來的負面影響[12]。不僅如此,醫護人員可以有效地對周圍局部麻醉藥物擴散進行有效估計,并且根據實時的觀察來進行麻醉藥物的調整,更好地保證麻醉藥物可以充分發揮出對應的作用[13-14]。另外,在人工股骨頭置換術中有效使用麻醉藥物也會導致機體處于免疫抑制狀態,進而免疫功能不能發揮正常作用,在一定程度上延長患者的傷口愈合所需要的實踐,給傷口愈合的具體情況帶來不同程度的負面影響[15-16]。免疫功能出現故障會加重患者手術之后的傷口感染的風險,很有可能會加重后續養護過程中出現不同程度的痛苦[17-18]。從上述的試驗結果可以知道,B超引導下腰叢復合坐骨神經阻滯麻醉技術可以有效的保證機體免疫系統穩定性,并且維持機體免疫系統的正常運行。
綜上所述,通過對于老年股骨粗隆間骨折患者選擇采用B超引導下腰叢復合坐骨神經阻滯麻醉,可以最大限度的縮短患者的麻醉起效時間,延長麻醉藥物的作用時間,提高患者的免疫功能正常發揮作用的可能,值得在臨床上廣泛推廣使用。

