全髖關節置換術治療成人髖關節發育不良骨缺損的療效
唐曉波,王 健,董佩龍,卞為偉,王海榮
髖關節發育不良(DDH)是一種臨床常見的髖關節疾病,發展到晚期將出現髖部嚴重疼痛和關節功能障礙,一般采用全髖關節置換術(THA)[1-2]治療。但此類患者普遍存在髖臼外上方部分骨缺損等髖臼形態異常,而且股骨頭由于長期處于脫位或半脫位狀態,髖臼骨缺乏應力刺激使髖臼周圍骨量減少,導致THA治療髖臼骨缺損的臼杯松動率較高,特別對于骨水泥型臼杯,其中遠期松動率高達40%[3]。Crowe分型Ⅱ、Ⅲ 型的DDH患者因真臼發育較差,外側壁常有缺損,與Crowe Ⅳ 型全脫位患者相比,出現疼痛癥狀往往較早且更嚴重。目前常用的重建髖臼缺損方法有采用Jumbo杯、定制三翼假體、3D打印技術個性化填充等[4-5]。除部分患者可按標準方法在真臼部位重建髖臼、置入假體外,大部分患者均需采用結構性自體植骨、假臼重建或旋轉中心內移等治療方法,但何種方法重建髖臼更佳尚有爭議。2017年6月~2020年1月,我院采用THA治療42例成人DDH骨缺損患者,術中行生物型髖臼杯聯合髖臼外上方結構性植骨,療效滿意,報道如下。
1 材料與方法
1.1 病例資料本組42例(42髖),臨床均表現為嚴重的髖關節疼痛以及功能障礙。髖臼指數為 28°~42°(34.6°±2.1°)。按照Crowe分型將患者分為Crowe Ⅲ 型組(25例)和Crowe Ⅳ 型組(17例)。① Crowe Ⅲ 型組:男6例,女19例,年齡34~59(44.6±6.5)歲。左髖16例,右髖9例。病程 1~3年。② Crowe Ⅳ 型組:男2例,女15例,年齡41~61(48.3±5.3)歲。左髖6例,右髖11例。病程1~4年。兩組術前一般資料比較差異無統計學意義(P>0.05)。手術均由同一團隊醫師完成。
1.2 術前準備完善相關檢查:攝完整骨盆正位X線片、雙側髖關節正位及側位X線片、患側股骨近端正位及側位X線片,行髖關節CT檢查,行雙下肢血管超聲檢查,詳細評估髖臼缺損程度、股骨頭情況。
1.3 手術方法全身麻醉。患者側臥位,患側朝上,在恥骨與骶骨處放置固定墊以利于術中定位。采取髖關節后外側切口,即經髖關節囊后部顯露髖關節。切除攣縮的髖關節囊及假臼周圍的骨贅,切斷股骨頸。從最小號磨銼開始逐漸磨銼加深髖臼,保持髖臼外展40°~45°、前傾10°~20°。根據髖臼前后壁骨量確定最后磨銼大小。根據髖臼缺損的大小及位置情況,將術中截取的髂骨進行修整,制備與髖臼缺損部位相匹配的移植骨塊。選取血運情況較好部分,徹底清除硬化骨和軟骨,保持植骨塊的骨小梁方向與承重力線方向一致。在缺損部位放置植骨塊后用2枚克氏針臨時固定,調整髖臼與試模深度匹配情況,確認深度適宜后打入松質骨螺釘固定植骨塊,螺釘方向與植骨面垂直。最后根據股骨髓腔銼尺寸選擇股骨假體,試模、復位股骨頭、檢查髖關節穩定性。根據試模選擇合適頸長的股骨頭并安裝,復位髖關節,再次檢查確認髖關節穩定性滿意。沖洗切口,放置1根引流管,逐層縫合并包扎。
1.4 術后處理患者返回病房后,需將三角氣墊放置于兩腿之間預防髖關節脫位。常規給予頭孢呋辛預防感染,皮下注射低分子肝素鈣 4 100 U預防深靜脈血栓。術后48 h拔除引流管。術后負重時間根據宿主骨覆蓋率及有無術中股骨骨折決定:① 對于宿主骨覆蓋率≥70%且無股骨骨折者,拔除引流管后即可下地負重行走。② 對于宿主骨覆蓋率70%且無股骨骨折者,術后6周開始部分負重,并在助行器輔助下離床活動,并根據耐受情況逐漸完全負重[6]。③ 對于股骨骨折者,術后定期攝X線片復查,根據骨折愈合情況決定完全負重行走時間。患者臥床期間可行患肢肌肉等長收縮運動、髖關節被動活動、足踝及膝關節主動活動。
1.5 觀察指標及療效評價① 手術情況:手術時間,術中出血量,術后引流量,髖臼杯及股骨頭直徑,術中股骨骨折發生情況。② 臨床療效評價指標:髖關節Harris評分,雙下肢長度差,并發癥發生情況,拄拐及負重情況。③ 影像學指標:髖關節旋轉中心高度(股骨頭中心至雙側淚滴下緣連線的垂直距離),髖關節旋轉中心水平距離(股骨頭中心至髂坐線的垂直距離),髖臼杯覆蓋率,宿主骨覆蓋率及植骨塊覆蓋率(依據Maruyama et al[3]的方法評估),髖臼杯外展角及前傾角。

2 結果
患者均獲得隨訪,時間1~2年。
2.1 兩組手術情況比較見表1。① 髖臼杯直徑:Crowe Ⅲ 型組明顯大于Crowe Ⅳ 型組(P<0.05)。② 手術時間、術中出血量、術后引流量:Crowe Ⅲ 型組均明顯短(少)于Crowe Ⅳ 型組(P<0.01)。③ 股骨頭直徑:兩組比較差異無統計學意義(P>0.05)。④ 術中股骨骨折發生情況:Crowe Ⅲ 型組發生13例,Crowe Ⅳ 型組發生14例,兩組27例經復位后骨折對位對線良好,關節面平整,均達解剖復位。
2.2 兩組臨床療效比較見表2。① 雙下肢長度差:術后6個月,兩組均明顯小于術前(P<0.05);Crowe Ⅲ 型組明顯小于Crowe Ⅳ 型組(P<0.05)。② Harris評分:末次隨訪時,兩組均明顯高于術前(P<0.05);Crowe Ⅲ 型組明顯高于Crowe Ⅳ 型組(P<0.05)。③ 并發癥發生情況:術后兩組均未發生假體脫位等并發癥;局部感染兩組各發生1例;過敏反應Crowe Ⅲ 型組發生1例、Crowe Ⅳ 型組發生2例;并發癥發生率兩組比較差異無統計學意義(P>0.05)。④ 拄拐及負重情況:Crowe Ⅲ 型組中12例術后拔除引流管后即可下地拄拐負重行走,末次隨訪時24例可完全負重行走,1例拄拐行走;Crowe Ⅳ 型組中3例術后拔除引流管后即可下地拄拐負重行走,末次隨訪時13例可完全負重行走,4例拄拐行走。除5例拄拐患者外,其余37例末次隨訪時行走步態基本無異常。
2.3 兩組影像學指標比較兩組髖臼杯均安放于真臼或接近真臼,髖臼杯覆蓋率均為100%,無高旋轉中心位置安放者,無需行翻修術者。① 髖關節旋轉中心高度、髖關節旋轉中心水平距離:見表3。術后3 d,兩組均明顯低于術前(P<0.05);Crowe Ⅲ 型組明顯低于Crowe Ⅳ 型組(P<0.05)。② 宿主骨覆蓋率及植骨塊覆蓋率:Crowe Ⅲ 型組分別為71%~88%(80.5%±4.6%)、16%~43% (32.9%±6.9%);Crowe Ⅳ 型組分別為61%~81% (70.1%±6.6%)、13%~34%(25.1%±4.1%);上述2項指標Crowe Ⅲ 型組均明顯高于Crowe Ⅳ 型組(P<0.001)。③ 髖臼杯外展角及前傾角:Crowe Ⅲ 型組分別為7°~33° (23.6°±6.1°)、4°~10°(6.4°±1.9°);Crowe Ⅳ 型組分別為9°~27° (22.8°±4.1°)、3°~10° (6.4°±2.1°);上述2項指標兩組比較差異均無統計學意義(P>0.05)。
2.4 兩組典型病例見圖1~4。
3 討論
3.1 THA治療DDH的療效本研究采用THA治療DDH,兩組術后6個月的雙下肢長度差和末次隨訪時Harris評分均明顯優于術前(P<0.05),說明患者術后髖關節功能得到較大程度改善。兩組髖臼杯均安放于真臼或接近真臼,髖臼杯覆蓋率均為100%,無高旋轉中心位置安放者,無需行翻修術者。術后3 d兩組髖關節旋轉中心高度、髖關節旋轉中心水平距離均明顯低于術前(P<0.05),說明采用髖臼外上方結構性植骨可使髖臼杯獲得較為滿意的位置。若髖臼杯位置不良不但容易發生早期松動,而且也易導致髖關節脫位[3,7]。髖關節旋轉中心對維持整個髖部的生物力學平衡具有重要作用。正常情況下旋轉中心位于髖臼的解剖中心,當行THA時將臼杯安放于真臼或接近真臼位置時,重建髖關節的解剖中心有助于恢復髖關節的生物力學平衡,進而對其遠期生存率有重要影響,也有助于提升患者術后的生存質量[8]。現有研究[9-10]報道THA治療DDH的效果,多未區分Crowe分型進行探討。因此,本研究按照Crowe分型詳細論述了THA的療效,以期為循證醫學探究提供一定依據。各項指標Crowe Ⅲ 型組均明顯優于Crowe Ⅳ 型組(P<0.05)。
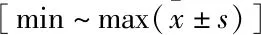
表1 兩組手術情況比較
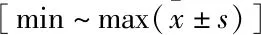
表2 兩組手術前后雙下肢長度差、Harris評分比較

表3 兩組手術前后髖關節旋轉中心高度、髖關節旋轉中心水平距離比較

圖1 患者,女,59歲,左側DDH骨缺損,Crowe Ⅲ 型,采用THA治療,術中使用結構性植骨 A.術前骨盆X線片,顯示左側股骨頭向上移位,達股骨頭垂直高度的79%;B.術后3 d 骨盆X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位;C.術后6個月骨盆X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位;D.術后1年骨盆X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位,未見明顯松動;E.術后2年骨盆及雙下肢全長X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位,未見明顯松動,雙下肢力線良好 圖2 患者,男,58歲,左側DDH骨缺損,Crowe Ⅲ 型,采用THA治療,術中使用結構性植骨 A.術前骨盆X線片,顯示左側股骨頭向上移位,達股骨頭垂直高度的82%;B.術后3 d 骨盆及雙下肢全長X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位,未見明顯松動,雙下肢力線良好 圖3 患者,女,43歲,右側5年前行THA治療,左側DDH骨缺損,Crowe Ⅳ 型,采用THA治療,術中使用結構性植骨 A.術前骨盆X線片,左側股骨頭向上移位,達股骨頭垂直高度的117%;B.術后3 d 骨盆X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位;C.術后6個月骨盆X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位;D.術后1年骨盆X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位;E.術后2年X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位 圖4 患者,女,52歲,右側DDH骨缺損,Crowe Ⅳ 型,采用THA治療,術中使用結構性植骨 A.術前骨盆X線片,右側股骨頭向上移位,達股骨頭垂直高度的109%;B.術后3 d 骨盆X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位;C.術后6個月骨盆X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位;D.術后1年骨盆X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位,未見明顯松動;E.術后2年骨盆及雙下肢全長X線片,顯示假體在位,結構性植骨塊位置良好,內固定螺釘在位,未見明顯松動,雙下肢力線良好
3.2 術中注意事項Crowe Ⅲ、Ⅳ 型DDH患者因真臼壁完整度不夠,髖臼緣發育欠佳,導致真臼對髖臼假體的宿主骨覆蓋率下降,有效骨性支持較少,使髖臼假體缺乏穩定性。目前關于髖臼杯宿主骨的最佳覆蓋率尚無定論,較多學者認為髖臼杯宿主骨覆蓋率應>70%[11-12]。移植骨塊越小,移植骨塊覆蓋率越高,越有利于血管化,移植骨與宿主骨越容易融合。因為當髖臼杯外上方結構性植骨承擔負荷>30%時,隨著時間延長,移植骨可被再吸收而坍塌,導致髖臼杯松動。為增加臼杯覆蓋率,我們采取了以下措施:① 在植骨前徹底去除瘢痕組織及硬化骨,打磨骨面直至滲血,以促進植骨與宿主骨的愈合;② 利用小號髖臼工具反復修整植骨塊,增加植骨與骨床的匹配情況。隨訪結果較為滿意,未發現假體松動情況。
綜上所述,采用THA治療成人DDH骨缺損,術中行生物型髖臼杯聯合髖臼外上方結構性植骨,移植骨塊可與髂骨逐漸融合并完成重建,可獲得滿意的臨床療效和影像學結果,且Crowe Ⅲ 型較Crowe Ⅳ 型的治療效果更好。

