胃癌手術、介入化療后存活19年一例
藺金軍 劉俊華 慕立峰 黃占有 魏軍龍 李永梅
病人,男,57歲。因上腹部劍突下間歇性疼痛伴黑便3年,加重3天,于2002年9月29日第1次入院。彩超檢查:肝膽脾胰腎未見異常。胸部后前位片檢查提示右膈影升高,上腹部CT檢查提示胰腺體積大,胰頭周圍淋巴結腫大。胃鏡檢查提示胃黏膜占位性病變。病理檢查診斷為(胃體)高分化管狀腺癌(1/4)。見圖1。于2002年10月3日進行D2淋巴結清掃的左胃大部切除術及Billorth Ⅱ吻合術。術后再次病檢(圖2):胃大切除標本13 cm×6 cm×5 cm,胃大彎長16 cm,胃小彎長8 cm,胃小彎近體部可見8 cm×6 cm×2 cm蕈狀菜花樣腫物。鏡下見癌組織之癌細胞呈腺樣排列,部分呈乳頭樣,核大濃染,異性明顯,浸及胃壁全層,周邊切緣干凈,未見癌細胞殘留。病理診斷:(1)(胃小彎近體部)蕈傘型管狀腺癌,癌細胞浸及胃壁全層;(2)(胃體)萎縮性胃炎(輕度);(3)大網膜淋巴結呈反應性增生(圖3)。術后傷口愈合好,各癥狀均減輕,于2002年10月31日進行第一次腹腔動脈干灌注化療術。采用Seldinger方法,經股動脈穿刺,行腹腔干動脈造影,然后選擇胃左動脈插管造影,發現胃小彎側近賁門處可見3 cm×2 cm腫瘤染色,肝臟無異常染色。先經導管注入地塞米松10 mg,恩丹西酮8 mg,然后依次分別注入用適量生理鹽水稀釋的5-氟尿嘧啶0.75 g、柔紅霉素40 mg、絲裂霉素12 mg,肝素鹽水先后共20 ml。經治療后進食良好,大小便正常,傷口愈合良好,于2002年11月7日出院。
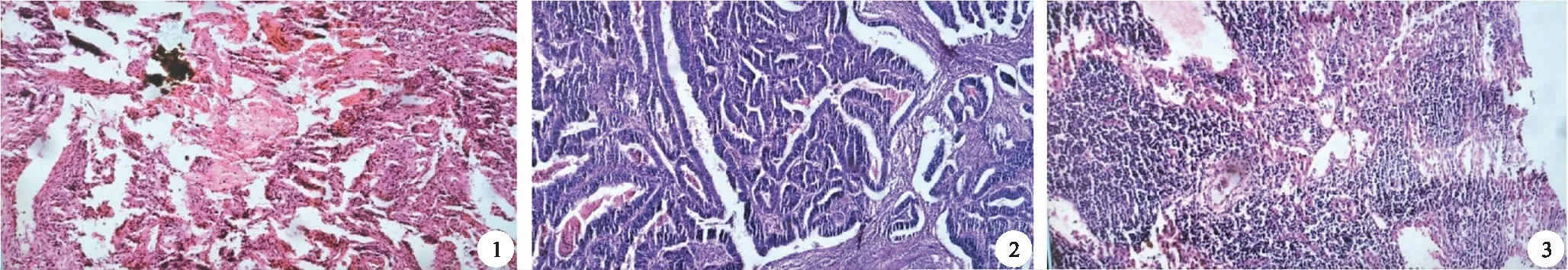
圖1 術前胃鏡取材病理(HE×200),腺體排列紊亂,核大濃染,灶性惡變 圖2 術中取材病理(HE×200),腺樣排列,部分呈乳頭樣,核大濃染,異性明顯,浸及胃壁全層 圖3 術中取淋巴結(HE×200)呈反應性增生
因胃癌根治術后100天,介入化療70天后于2003年2月19日第2次入院。彩超檢查:胰腺介入治療后局限性液化灶;肝膽脾腎未見異常。上腹部CT檢查:胰腺體部局部密度減低影,考慮為軟化;肝膽脾未見異常。于2003年2月21日行第2次介入化療。先經導管注入地塞米松10 mg,恩丹西酮8 mg,并推注肝素液抗凝,然后依次分別注入用適量生理鹽水稀釋的表阿霉素40 mg、絲裂霉素14 mg、5-氟尿嘧啶0.75 g。于2003年2月24日出院。
因胃癌切除術后8個月,咯血痰10天于2003年5月20日第3次入院。彩超檢查:肝、膽、脾、腎、胰未見異常。胸部后前位X線片檢查:提示右肺轉移性病變,可疑。胸部CT檢查:右肺上葉多發小結節影并局部感染,考慮為轉移可能性大。上腹部CT檢查:肝門及胰頭周圍淋巴結腫大;肝內膽管輕度擴張;胰體部低密度影同前。對癥治療癥狀減輕,于2003年5月31日出院。隨后患者3次入院,并于2003年7月30日進行第3次介入化療,用藥同第2次。2004年5月2日、2005年4月21日又分別進行第4次、第5次介入化療,用藥除絲裂霉素劑量調為10mg外,其他均同第2次。
因胃癌術后4年,現有上腹部疼痛不適,并有灼燒感,惡心但無嘔吐,于2006年2月25日第7次入院。彩超檢查:肝膽脾胰腎未見異常。上腹部CT檢查,同前無改變。按照堿性膽汁反流性胃炎進行抗炎、抑酸、支持等對癥治療后病人癥狀和體征明顯緩解,于2006年3月6日出院。因上腹劍突下疼痛1天于2007年3月25日第8次入院。體格檢查:上腹劍突下及右肋緣下壓痛。彩超檢查提示膽囊炎、脾厚、肝胰腎未見異常,抗炎、解痙等對癥治療后癥狀明顯好轉,于2007年3月29日出院。2013年8月上腹部CT檢查提示:膽總管輕度擴張;后腹膜淋巴結增大;肝脾胰未見異常;雙腎多發性小囊腫。2016年8月上腹部CT檢查提示:肝、脾、胰未見異常;左腎內低密度影;胃壁增厚,胃體積縮小。胸部CT檢查提示雙肺間質纖維化、慢支樣表現、縱隔內鈣化腫大淋巴結。2017年8月顱腦和胸部CT檢查提示:腔隙性腦梗塞、腦萎縮,雙肺間質纖維化,縱隔內鈣化腫大淋巴結。2020年9月胸部CT檢查提示:支氣管炎肺氣腫影像表現。2020年12月顱腦CT檢查:多發腦梗塞、腦萎縮。經過近20年臨床醫學觀察,術后病情平穩,飲食良好。目前尚未發現有轉移的表現。
討論中國癌癥病例統計中胃癌位居第4位,在消化道癌癥中位居第1位。2013年中國胃癌病人約42.7萬例,發病率為31.38/10萬[1],以中老年多見,男女之比為2∶1。
本例存活19年的原因分析如下:(1)左胃大部分切除術手術成功,D2淋巴結清掃徹底,Billorth Ⅱ式重建消化道連續性良好;(2)針對術中所見和術后可能會出現的淋巴結、肺、胰腺等轉移及時給以介入、化療,化療徹底有效;(3)(胃小彎近體部)蕈傘型管狀腺癌(高分化),分化比較好,癌細胞生長緩慢。大網膜淋巴結病檢未見轉移病灶。
胃癌的手術治療包括根治性手術和姑息性手術。根治性手術目前比較常用的是D2淋巴結清掃的胃切除術,本例切除胃的3/4部分,清掃胃周圍淋巴結。消化道重建方式包括Billorth Ⅰ、和Billorth Ⅱ、Roux-en-Y、非離斷式Roux-en-Y吻合術[2-3]。本例采用Billorth Ⅱ式吻合術,出現了堿性反流性胃炎、食管炎等問題。姑息性手術包括胃癌導致的腸梗阻、穿孔等而做的手術。化療分為術前、術中、術后化療,但是對晚期胃癌進行全身化療效果較差,如果采用動脈介入化療效果比較滿意[4-6],特別對進展性胃癌術后病人,可以防止腫瘤細胞局部和遠處的淋巴結轉移。胃癌術前化療的常用藥物包括鉑類藥物和紫杉烷類藥物,其治療效果與腫瘤組織中的藥物濃度有關[7]。本例根據病情采用術后介入化療術5次,效果良好。

