后外側入路與傳統外側入路治療不穩定型三踝骨折的療效比較
胡勇斌,陳凌云,牛鋒,田濤,環安石,殷利民
(揚州市中醫院 骨傷科,江蘇 揚州 225002)
踝關節是人體承重量最大的關節,不穩定型踝關節骨折常合并骨性結構和韌帶關節囊損傷,必須通過手術精確復位和堅強內固定恢復關節功能,減少術后創傷性關節炎形成。傳統外側入路重視恢復外踝長度,近年來隨著對后踝在踝關節穩定作用的認識不斷深入,越來越多學者傾向以后外側入路治療不穩定型三踝骨折。本研究回顧性分析2012年1月-2020年3月本院收治的60例不穩定型三踝骨折患者,分別采用傳統外側入路及后外側入路,比較兩種手術入路的臨床療效,報道如下。
1 資料與方法
1.1 一般資料
選取我院收治的60例不穩定型三踝骨折患者作為研究對象,所有患者經病史詢問、CT、X線等多種檢查方式確診,患者及其家屬均自愿簽署知情同意書。將60例按照治療方法不同隨機分為觀察組和對照組,每組各30例。觀察組中男19例,女11例;年齡 27~68歲,平均(46.44±8.24)歲;骨折類型:旋后-外旋型14例,旋前-外旋型9例,旋前-外展型7例;病程:(3.6±1.72)d。對照組中男18例,女12例;年齡26~71歲,平均(47.14±10.06)歲;骨折類型:旋后-外旋型16例,旋前-外旋型10例,旋前-外展型4例;病程:(3.4±1.54)d。全部60例中合并距骨頂骨折2例,合并肋骨骨折3例,合并上肢骨折4例。術前行X線及踝關節三維重建檢查,患肢石膏托外固定,對合并距骨明顯脫位者先行手法復位,再行跟骨結節牽引。待腫脹消除后手術治療。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2 手術方法
兩組均由兩名副高職稱以上熟練的醫師完成。行連續硬膜外麻醉或全身麻醉。
外側入路:患者仰臥位。復位與固定的順序依次為外踝-內踝-后踝。先以外踝骨折端為中心,取腓骨外側縱行切口,切開皮膚及皮下至骨折端,骨折斷端上下游離,將斷端復位,注意腓骨長度及外旋角,克氏針臨時固定,透視后,見外踝位置良好,可選取合適長度外側解剖鋼板、螺釘依次固定。外踝復位后,做內踝前內或后內側弧形切口,復位內踝骨折塊后用1~2枚空心拉力螺釘或鎖定鋼板固定。如下脛腓聯合不穩,內外踝固定后,足輕度背伸,向前推擠距骨使得移位距骨復位。然后由前向后擰入1~2枚空心釘,固定后踝骨塊,如存在下脛腓聯合分離,由外后向前內25°~30°置入三皮質螺釘一枚固定。
后外側入路:患者采用漂浮體位。復位與固定的順序依次為外踝-后踝-內踝。做后外側直皮膚切口,依次切開皮膚、皮下組織,注意小隱靜脈及腓腸神經適當游離并做保護,前緣顯露腓骨,清除骨折處血腫和嵌頓的軟組織,復位,恢復外踝的長度和外翻角,克氏針或拉力螺釘臨時固定,透視下觀察骨折對位滿意后選擇適當長度的鋼板固定。外踝固定好后向外側牽開腓骨肌,顯露長屈肌,于長屈肌外側腓骨附著處游離進入踝關節后部,暴露后踝,探查后脛腓韌帶有無損傷,直視下復位后踝骨折塊。然后根據后踝骨折塊的大小,選擇T型鋼板支撐固定或采用1~2枚4㎜空心釘固定。做內踝前內或后內側弧形切口,復位內踝骨折塊后用1~2枚空心拉力螺釘或鎖定鋼板固定。內外踝固定后,拉鉤試驗檢查下脛腓聯合是否分離,如下脛腓聯合完整未分離,則由外后向前內25°~30°置入三皮質螺釘進行固定。
1.3 術后處理
所有病例術后均抬高患肢,常規使用抗菌藥物3 d,脫水治療一周。并復查踝關節正常位及踝穴位X線片。2周后行踝關節無負重下的肌肉主動、被動活動。術后10~12周去除下脛腓聯合處螺釘,并根據X線片所示骨折愈合情況決定患者是否逐漸負重訓練。術后定期門診隨訪,評估患肢骨折愈合情況,觀察踝關節屈伸及內外翻活動度,根據Barid踝關節評分標準,評定療效。
1.4 統計學方法
應用SPSS 23.0統計學軟件分析數據。計量資料以均數±標準差(±s)表示,組間比較采用t檢驗;計數資料采用 χ2檢驗,P<0.05表示差異有統計學意義。
2 結果
本組60例均獲得隨訪,隨訪時間為12~24個月(平均14.5個月)。所有患者骨折均愈合,外側入路骨折愈合平均時間為(7.41±2.78)個月,后外側入路骨折愈合平均時間為(7.20±2.82)個月,差異無明顯統計學意義(P≥0.05);末次隨訪踝關節活動度背伸、跖曲、內翻均有統計學意義(P<0.05),外翻活動度無統計學意義(P≥0.05)。末次采用Baird-Jackson踝關節評分系統對所有患者進行評分,兩組評分,外側組為(78.4±12.7)分,后外側組為(86.3±10.2)分,差異有統計學意義(P<0.05)(圖1-8)。
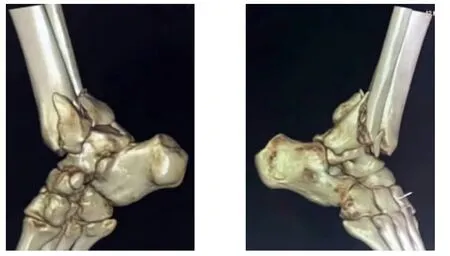
圖1,2 術前CT三維重建圖像

圖3,4 術前CT三維重建圖像

圖5,6 術后半年正側位X線片
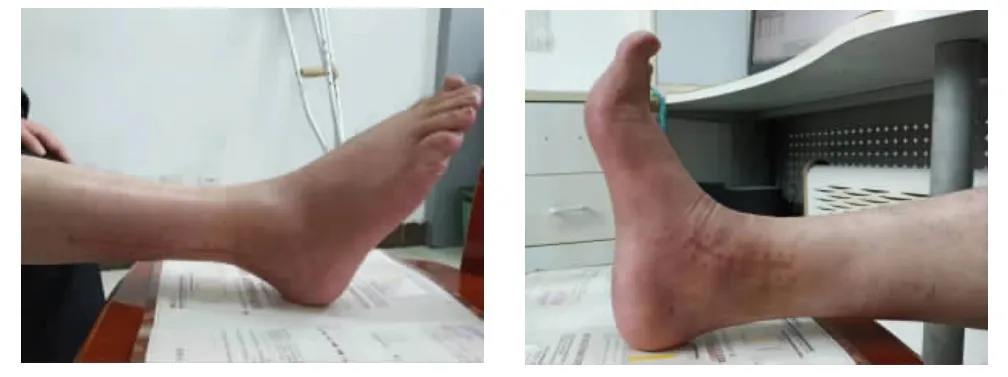
圖7,8 術后1年隨訪背伸、跖屈功能恢復良好
3 討論
踝關節是人體承重量最大的關節,三踝骨折是踝關節骨折中較為嚴重類型。三踝踝關節骨折損傷機制是由于暴力對距骨作用,導致距骨過度旋轉對內外踝產生撞擊,使內外踝骨折。距骨可直接撞擊脛下關節面后方,造成后踝Pilon骨折,也可由內外踝旋轉力量傳遞導致脛腓后韌帶對后踝牽拉造成后踝撕脫骨折[2],三踝骨折踝關節穩定性被嚴重破壞。手術治療是恢復踝穴的正常解剖及穩定性,確保關節早期活動,減少三踝骨折創傷性關節炎最有效的手段。目前,在三踝骨折入路的選擇、后踝內固定指征、三踝骨折復位內固定順序、下脛腓聯合固定存在爭議。
目前大部分學者認為,后踝骨折塊的大小,即后踝骨折大于脛距關節面25%,是考慮需要手術的指標[3]。有越來越多學者認識到,除了后踝骨折大小、后踝骨折形態及移位程度[4],是否合并脛腓聯合分離以及內踝關節結構的穩定性[5],都是決定是否需要手術治療的因素。Jaskulka等[6]認為小于20%的后踝骨折,無需手術復位固定:當外踝復位固定后,由于受到脛腓后韌帶的牽引,后踝能夠自動復位,不影響踝關節的穩定性。筆者術中發現部分后踝骨折的患者,外踝先復位固定后,后踝位置可以得到一定程度恢復。但對于后踝嵌插骨折、后踝粉碎性骨折、下脛腓韌帶損傷,或骨折延遲手術(兩周或兩周以上)的患者,外踝復位固定后,后踝復位情況并不理想,必須行后踝直視下復位內固定。Langenhuijsen等[7]認為,當后踝骨折累及脛骨遠端關節面超過10%且移位>1 mm時,應對后踝進行解剖復位并堅強內固定,以最大程度恢復關節面的平整性。因此,筆者認為后踝復位可以增強踝關節的穩定性,手術復位內固定治療可相對積極,術者不能僅僅根據骨折塊面積決定是否手術復位內固定,應該同時結合患者CT及MR影像檢查綜合評估,以減少創傷性關節炎的發生幾率[8]。
目前,存在爭議較多的是先復位后踝還是外踝,一部分學者認為后踝應該優先復位固定,其原因:⑴后外入路可以直接暴露后踝關節囊和后踝骨折端的骨折線,因此認為后踝復位比外踝復位更容易[3,9];⑵如果先將外踝復位內固定后再復位后踝,由于鋼板對X線遮擋,側位很難判斷后踝關節面是否復位良好。更多學者則傾向先固定外踝,因踝關節的穩定性主要依靠外踝,外踝精確復位無疑是最重要的[10]。如果優先固定后踝,一旦后踝復位不精確,其腓骨切跡恢復不佳,勢必引起外踝上移或外翻,進而造成創傷性關節炎。筆者體會:確定外踝和后踝復位固定順序,需根據術前踝關節CT檢查,預判后踝或外踝復位難度。對于外踝嚴重粉碎性、缺損骨折,而后踝粉碎程度較輕患者,應先復位后踝,通過后踝良好復位,消除后踝移位骨折塊對腓骨阻擋,踝關節外側腓骨切跡的恢復便于外踝復位獲得較好參考標志,有利于其外踝精確復位。反之,如果外踝骨折無明顯短縮或粉碎不很嚴重,下脛腓無碎骨塊或軟組織嵌入,此時可考慮先復位固定外踝。通常后踝關節位置較深,后踝關節面由于韌帶及關節囊遮擋,后踝骨折難以通過直視后踝關節面精確復位,因此客觀上后踝精確復位比外踝相對更難。多數情況下先根據外踝的骨棘及骨折線形態精確復位固定外踝更容易[11]。
傳統入路有外側入路及跟腱內外側入路,可直接顯露后踝或外踝,但不能一個切口兼顧顯露外踝和后踝。采用改良后外側入路可以實現外踝與后踝的顯露,對三踝骨折治療的優勢在于:⑴可以一個切口完成對外踝、后踝的復位和內固定,減少對踝關節周圍皮膚及軟組織損傷,也減少皮膚及軟組織壞死幾率;⑵后外側入路通過肌間隙進入后踝的外側,可以直視后外踝骨折塊,精確復位。恰好后外踝骨折是三踝骨折中后踝骨折的常見部位,因此該切口非常適合顯露[12];⑶該切口是通過肌間隙向上分離長屈肌腓骨附著點輕松向上適當延長切口,因此根據骨折需要,該切口可以置入鋼板等較長內置物;⑷后外踝相對踝關節其他位置較深,該部位軟組織較厚且松弛,可避免軟組織張力過大導致壞死和鋼板外露;⑸該入路也有利于直視后脛腓韌帶損傷情況,對于后脛腓韌帶的修復也比較方便。
綜上所述,后外側入路利于三踝骨折的精確修復,值得推廣應用。

