經尿道前列腺等離子切除術治療良性前列腺增生的效果觀察
謝永康,黃華生,鐘柳航,陳早慶,方鐘進,鄭哲明
(東莞市厚街醫院 泌尿外科,廣東 東莞 523945)
良性前列腺增生(BPH)是指腺體體積逐漸增大,壓迫到前列腺部尿道,造成膀胱出口部梗阻而出現排尿困難等相關癥狀的一種疾病,該疾病在中老年男性中較為常見,早期可進行保守治療,但藥物治療不佳或嚴重影響患者生活時,臨床多建議采用手術方式進行治療[1-2]。經尿道前列腺電切術(TURP)和經尿道前列腺等離子切除術(TUPKRP)是臨床治療BPH常用的兩種術式。本研究旨在對比分析TUPKRP與TURP治療良性前列腺增生患者的臨床療效,現報道如下。
1 資料與方法
1.1 一般資料選取2019年12月至2021年12月我院收治的60例BPH患者,依據手術方式不同分為觀察組和對照組各30例。觀察組年齡55~75歲,平均年齡(65.47±4.38)歲,平均 前 列 腺 體 積 (60.93±7.59)mL,平 均 病 程 (5.62±1.15)年。對照組年齡55~72歲,平均年齡(65.50±4.61)歲,平均 前 列 腺 體 積 (60.35±7.71)mL,平 均 病 程 (5.67±1.03)年。兩組的一般資料比較無明顯差異(P>0.05),有可比性。
1.2 治療方法觀察組采用TUPKRP(國產司邁等離子電切鏡)治療,調節電切和電凝功率分別為120 W、80 W,灌洗液為0.9%氯化鈉注射液。對照組采用TURP(國產佳樂電切鏡)治療,調節電切和電凝功率分別為120 W、80 W,灌洗液為0.9%氯化鈉注射液。兩組灌洗液均先置于恒溫加熱箱里加熱至37.0℃后再用于沖洗。兩組的手術步驟相同,具體如下:患者取膀胱截石位,常規消毒術野、鋪巾,麻醉方式為連續硬脊膜外麻醉,先用金屬尿道探子試探尿道管徑,隨后插入經石蠟潤滑過的鏡鞘前端,連接灌洗液,應用Y型管將加溫的電切液調節交替使用,抽出鏡芯插入電切鏡至精阜處,觀察前列腺增生情況及尿道括約肌收縮情況。從6點處開始用電切環切除增生組織,顯露膀胱頸環形纖維和前列腺包膜后再依次切除6點處前列腺組織、左側葉及右側葉,切除至前列腺包膜處,精阜處小心電凝止血,直至全部切除增生的前列腺組織,然后用電切液連續沖洗,止血,手術完畢放置20號三腔氣囊導尿管,氣囊內注入30 mL生理鹽水壓迫膀胱頸部,接上生理鹽水持續對膀胱進行沖洗。
1.3 觀察指標①比較兩組的手術相關指標(術中出血量、膀胱沖洗時間、尿管留置時間、住院時間)。②比較兩組患者手術前后的國際前列腺癥狀評分表(international prostate symptom scale,IPSS)評分及最大尿流率。IPSS評分包括排尿不盡、排尿間隔<2 h、間斷性排尿、憋尿困難、尿線變細、排尿費力、夜尿次數增多等7個項目,每項評分0~5分,總分35分,分值越高則前列腺癥狀越嚴重。采用尿流率圖記錄儀檢測最大尿流率。③統計兩組的并發癥(假性尿失禁、膀胱頸痙攣、繼發性出血、包膜穿孔等)發生情況。
1.4 統計學方法采用SPSS 20.0統計軟件處理數據。計量資料行t檢驗,計數資料行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 手術相關指標觀察組的術中出血量少于對照組,膀胱沖洗時間、尿管留置時間及住院時間短于對照組(P<0.05)。見表1。
表1 兩組的手術相關指標比較(±s)
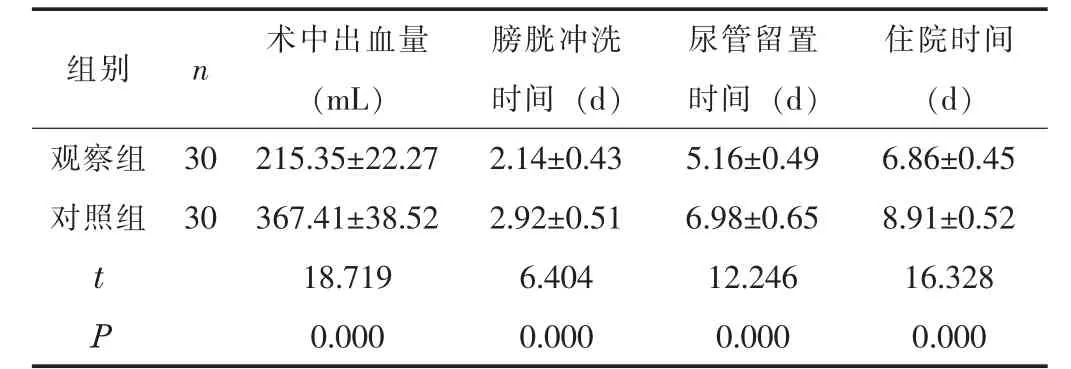
表1 兩組的手術相關指標比較(±s)
組別 n 術中出血量(mL)膀胱沖洗時間 (d)尿管留置時間 (d)住院時間(d)觀察組30 215.35±22.27 2.14±0.43 5.16±0.49 6.86±0.45對照組30 367.41±38.52 2.92±0.51 6.98±0.65 8.91±0.52 t 18.719 6.404 12.246 16.328 P 0.000 0.000 0.000 0.000
2.2 IPSS評分及最大尿流率術前,兩組的IPSS評分及最大尿流率比較無統計學差異(P>0.05);術后,兩組的IPSS評分低于術前,最大尿流率高于術前,且觀察組IPSS評分低于對照組,最大尿流率高于對照組(P<0.05)。見表2。
表2 兩組的IPSS評分及最大尿流率比較(±s)

表2 兩組的IPSS評分及最大尿流率比較(±s)
注:與該組術前比較,*P<0.05。
組別 n IPSS評分(分) 最大尿流率(mL/s)術前 術后 術前 術后觀察組30 27.94±4.85 7.91±1.22* 5.79±0.87 18.32±1.49*對照組30 28.02±4.81 9.88±1.35* 5.84±0.91 14.43±1.56*t 0.064 5.930 0.218 9.877 P 0.949 0.000 0.829 0.000
2.3 并發癥觀察組并發癥發生率為20.00%,明顯低于對照組的46.67%(P<0.05)。見表3。
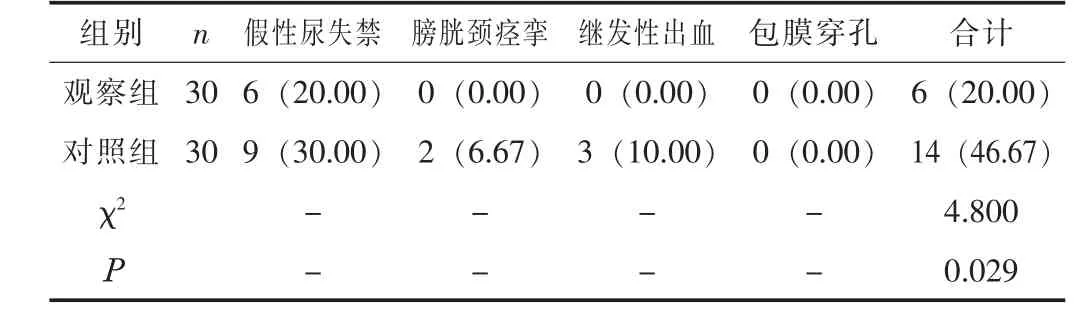
表3 兩組的并發癥發生情況比較[n(%)]
3 討論
BPH是導致男性排尿障礙的重要原因之一,病理表現為組織學上的前列腺間質和腺體成分的增生,主要特點為前列腺體積增多和膀胱出口梗阻[3]。TURP是以往臨床治療BPH的常用術式,雖可有效切除增生組織,但該術式在切除病灶組織時的創面溫度可高達300℃以上,對周圍組織有明顯熱損傷。隨著微創技術的不斷發展,TUPKRP近年來在臨床應用越來越多,該術式具有“冷切割”、熱損傷效應低的優點,可在一定程度上減少手術過程中對病灶周圍組織的損傷[4]。本研究結果顯示,觀察組的術中出血量少于對照組,膀胱沖洗時間、尿管留置時間及住院時間短于對照組(P<0.05),表明與TURP相比,TUPKRP治療良性前列腺增生的創傷更小,患者恢復更快。分析原因在于:等離子射頻電場的能量作用于組織時,組織的阻抗作用會導致熱效應,從而產生皺縮和止血作用;同時,TUPKRP術中灌洗液為等滲、等張力的生理鹽水,可降低膀胱內壓力,有利于縮短膀胱沖洗時間,減輕患者術后不適感,促進患者恢復[5]。本研究結果還顯示,觀察組術后IPSS評分低于對照組,最大尿流率高于對照組,并發癥發生率低于對照組(P<0.05),表明與TURP相比,TUPKRP治療良性前列腺增生效果更為顯著,安全性更高。分析原因在于:TUPKRP采取雙極回路,無需負極板,電流不經過全身,可明顯減少閉孔反射,且等離子電切刀的工作溫度僅40℃~70℃,為低溫切割,相比于TURP術中300℃~400℃的創面溫度,其熱穿透淺,可明顯減少手術操作對術中相鄰組織的損傷,進而減少術后并發癥的發生;此外,有限的熱穿透確保了膠原蛋白分子螺旋結構皺縮,保持了細胞的活性,可最大限度保護尿道纖維組織,不易傷及尿道外括約肌[6],從而減輕了術后尿路刺激癥狀,并可有效促進患者排尿功能的恢復。
綜上所述,與TURP相比,TUPKRP治療BPH效果更為顯著,對患者創傷更小,術后并發癥發生率更低,恢復更快。

