淚前隱窩徑路手術治療真菌性上頜竇炎的臨床治療安全性
孟杰
蘭陵縣人民醫院耳鼻喉頭頸外科,山東臨沂 277700
真菌性上頜竇炎屬于耳鼻喉科疾病,是一種感染性疾病,由于人體的上頜竇解剖位置特殊,竇腔大,竇口較高,容易受到真菌感染,藥物治療無法徹底痊愈,所以臨床上多應用手術進行干預治療[1-2]。既往臨床上多以傳統鼻內鏡中鼻道上頜竇開窗術治療真菌性上頜竇炎,療效確切,有利于將患者鼻腔竇腔內的病變組織徹底清除[3-4]。據調查顯示,真菌性上頜竇炎中單側患病率較高[5]。淚前隱窩徑路手術治療可以擴大手術的視野,有利于術中保護鼻淚管和下鼻甲,還可以徹底清除病變的組織,預防疾病復發[6-7]。為評估真菌性上頜竇炎患者應用淚前隱窩徑路手術治療的效果與安全性,本研究選擇蘭陵縣人民醫院2017年6月—2020年6月接診的70例患者展開調研。現報道如下。
1 資料與方法
1.1 一般資料
納入本院收治的70例真菌性上頜竇炎患者,按照隨機數字表法分為兩組,每組35例,接受傳統鼻內鏡中鼻道上頜竇開窗術治療的為對照組,接受淚前隱窩徑路手術治療的為觀察組。對照組中,女16例、男19例;年齡40~56歲,平均(45.63±2.56)歲;病程2~9年,平均(5.98±2.05)年。觀察組中,女18例、男17例;年齡38歲~54歲,平均(45.17±2.52)歲;病程2~9年,平均(5.77±2.14)年。兩組研究對象一般資料比較,差異無統計學意義(P>0.05),具有可比性。本次研究在倫理委員會批準下進行。
1.2 納入與排除標準
納入標準:①患者符合真菌性上頜竇炎的診斷標準;②自愿入組研究,簽署知情同意書者;③患者的資料完整;④單側發病者;⑤符合手術指征,采用手術治療者。排除標準:①年齡<18歲者;②惡性腫瘤患者;③合并傳染性疾病患者;④肝腎功能障礙患者;⑤合并重要臟器功能障礙性疾病患者。
1.3 方法
對照組采用傳統鼻內鏡中鼻道上頜竇開窗術治療,全麻下開展手術,將患者的中鼻甲向內輕度內折,針對鼻甲肥大的患者,切除前端部分。擴大上頜竇口,保留上頜竇內側壁,修復開口黏膜,使用內鏡的彎頭吸引器吸出上頜竇內病變組織和真菌團塊,最后縫合切口,使用止血棉填充鼻腔,完成手術。
觀察組采用淚前隱窩徑路手術治療,麻醉后,在患者的下鼻甲前緣和上方鼻腔外側壁做切口,將下鼻甲附著的組織清除。在患者的下鼻甲根做切口,向上剝離,直至上頜竇自然口。逆向剝離時,直至鼻淚管,剝離手術處病變位置。在患者的鼻淚管鼻腔處做切口,暴露骨性鼻淚管。暴露上頜竇,將竇腔內部的霉菌團塊徹底清除,復位下鼻甲-鼻淚管黏膜瓣,反復沖洗。術后在淚前隱窩骨窗放置引流管,使用生理鹽水沖洗,術后7 d拔除引流管。
1.4 觀察指標
①治療總有效率。治療效果的評估標準:患者治療后的臨床癥狀完全消失,鼻內窺鏡檢查結果顯示竇口開放良好,黏膜水腫消失,無膿性分泌物,為顯效;治療后患者的臨床癥狀得到有效控制,鼻內鏡檢查結果顯示術腔黏膜區域水腫,無真菌球,存在少量分泌物,但無膿性分泌物,為有效;患者治療后的癥狀無明顯改善,鼻內窺鏡檢查仍存在充血、粘連和黏膜水腫,為無效。
②并發癥發生率,包含鼻腔粘連、鼻甲萎縮、溢淚。
③術后1年的疼痛評分,采用視覺模擬評分法(visual analogue scale,VAS)評分,患者根據自己的主觀疼痛感覺進行評價,0~10分,分數越高表明疼痛越嚴重。
④癥狀Lund-Kennedy評分,包含息肉評分、水腫評分、瘢痕評分、結痂評分、鼻漏評分,2分/項,分數越高說明患者的癥狀越嚴重。
1.5 統計方法
采用SPSS 23.0統計學軟件進行數據處理,符合正態分布的計量資料以(±s)表示,采用t檢驗;計數資料以[n(%)]表示,采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組治療總有效率對比
觀察組總有效率高于對照組,差異有統計學意義(P<0.05)。見表1。
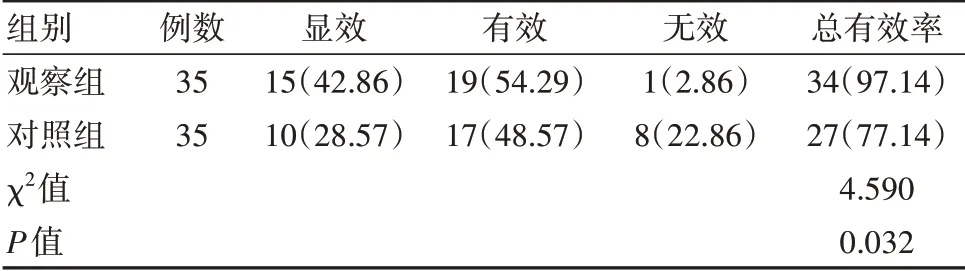
表1 兩組治療總有效率對比[n(%)]
2.2 兩組并發癥發生率對比
觀察組并發癥發生率低于對照組,差異有統計學意義(P<0.05)。見表2。
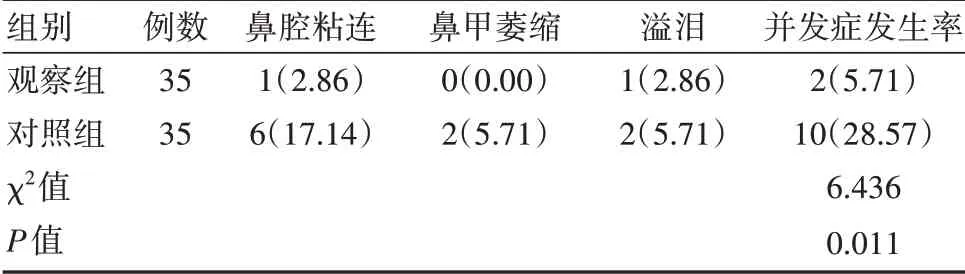
表2 兩組并發癥發生率對比[n(%)]
2.3 兩組VAS評分對比
兩組術前VAS評分對比,差異無統計學意義(P>0.05)。兩組術后1年的VAS疼痛評分均低于術前,觀察組術后1年的VAS疼痛評分均低于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組VAS疼痛評分對比[(±s),分]
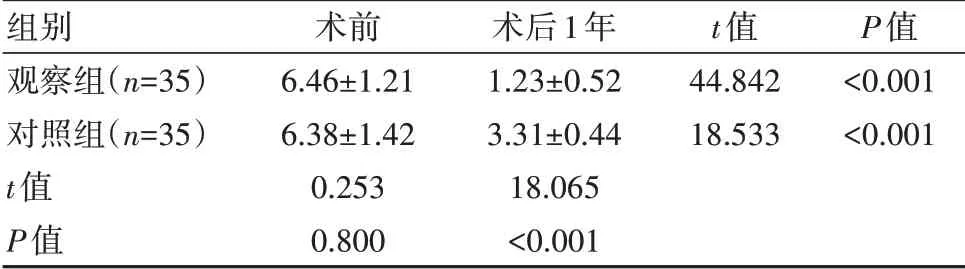
表3 兩組VAS疼痛評分對比[(±s),分]
組別觀察組(n=35)對照組(n=35)t值P值術前6.46±1.21 6.38±1.42 0.253 0.800術后1年1.23±0.52 3.31±0.44 18.065<0.001 t值44.842 18.533 P值<0.001<0.001
2.4 兩組癥狀Lund-Kennedy評分對比
兩組術前的癥狀Lund-Kennedy評分對比,差異無統計學意義(P>0.05)。兩組術后1年的癥狀Lund-Kennedy評分均低于術前,觀察組癥狀Lund-Kennedy評分均低于對照組,差異有統計學意義(P<0.05)。見表4。
3 討論
上頜竇炎是鼻竇炎中的高發疾病,真菌性上頜竇炎是由真菌感染引起的上頜竇炎癥性疾病。真菌性上頜竇炎的早期檢出率較低,近年來,由于抗生素的濫用和環境污染的加重,真菌性上頜竇炎的發病率不斷上升[8]。真菌性上頜竇炎的患病機制尚未明確,多項研究發現,該疾病與鼻腔氣流阻力改變、環境因素、上頜牙髓治療等相關。上頜竇炎的常見致病菌包含曲霉屬真菌、念珠菌等[9],當身體的免疫力低下時,患者會出現鼻塞、鼻腔異味、頭痛、痰中帶血等癥狀。
隨著鼻內窺鏡診治技術的發展,真菌性上頜竇炎的診斷率準確率不斷升高,內鏡下前淚腺窩入路能成功切除鉤突、篩竇等結構,擴大上頜竇自然口,更有利于真菌性腫塊的切除[10]。鼻內窺鏡下治療真菌性上頜竇炎的常用手術方法與生理開窗術相吻合,若累及中鼻道繼發息肉,可同時施行手術治療,但其弊端是上頜竇下壁是手術的死角,病灶和真菌性腫塊不易清除[11-13]。對于上頜竇下壁的病灶清除往往不徹底,還會提升鼻腔粘連、溢淚、鼻甲萎縮等并發癥發生率[14-15]。
淚前隱窩徑路手術治療可移動淚器及下鼻甲皮瓣,使上頜竇入路更寬敞,這種入路可以直接到達術中操作最困難的區域,如前淚道隱窩和牙槽隱窩,有利于清理這些區域的真菌團塊,充分暴露眶下壁,保持良好的引流[16]。但淚前隱窩徑路手術治療容易導致術后鼻腔粘連,因此,該術式對于臨床醫師的要求較高,需要醫師熟練掌握鼻部解剖學相關知識[17]。李世嶸[18]在研究中表明,觀察組治療總有效率(96.67%)高于對照組(73.34%)(P<0.05)。其研究結果與本研究相近,本研究中觀察組治療總有效率(97.14%)高于對照組總有效率(77.14%)(P<0.05),說明在兩種不同治療方式下,真菌性上頜竇炎患者應用淚前隱窩徑路手術治療的效果更佳,可以提升治療總有效率。觀察組患者的并發癥(鼻腔粘連、鼻甲萎縮、溢淚)發生率低于對照組(P<0.05),說明與傳統鼻內鏡中鼻道上頜竇開窗術治療對比,應用淚前隱窩徑路手術治療可以更好地降低患者并發癥發生率,說明該術式的安全性較高。在本研究中,觀察組患者術后1年的VAS疼痛評分均低于對照組(P<0.05),說明淚前隱窩徑路手術治療的遠期療效較好,可以有效降低患者的疼痛評分。觀察組的癥狀Lund-Kennedy評分均低于對照組(P<0.05),說明淚前隱窩徑路手術治療真菌性上頜竇炎的效果確切,有利于更好地改善患者的癥狀評分,充分顯露患者的上頜竇腔,有利于竇內病灶觀察和處理,可使病竇的竇口開放,有利于保護患者的上頜竇黏膜,可以更好地清除病灶和真菌團塊,有利于術后恢復,維護鼻腔和淚道的功能。
表4 兩組癥狀Lund-Kennedy評分對比[(±s),分]
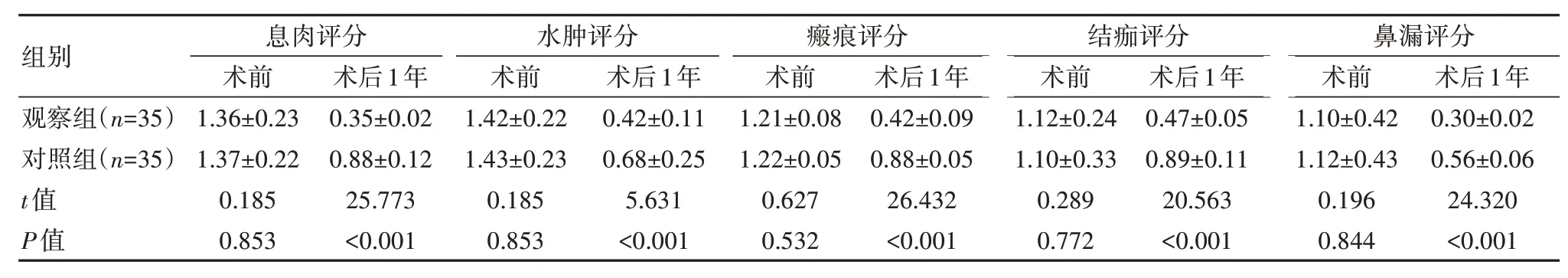
表4 兩組癥狀Lund-Kennedy評分對比[(±s),分]
?
綜上所述,真菌性上頜竇炎患者應用淚前隱窩徑路手術治療的安全性和治療有效率高,還可以降低患者的疼痛程度,改善癥狀評分,具有較高的使用與推廣價值。

