床旁經(jīng)顱多普勒超聲評估兒童神經(jīng)危重癥患者顱內(nèi)壓的臨床價值
張濤 劉春峰
(中國醫(yī)科大學附屬盛京醫(yī)院兒內(nèi)科兒童重癥監(jiān)護病房,遼寧沈陽 110004)
顱內(nèi)壓(intracranial pressure,ICP)是顱腔內(nèi)容物對顱腔壁產(chǎn)生的壓力,神經(jīng)危重癥患者易出現(xiàn)ICP 升高,當ICP 升高到一定程度,超過機體調(diào)節(jié)能力范圍后,會出現(xiàn)腦血流下降、腦組織缺血缺氧,甚至出現(xiàn)腦疝導致呼吸循環(huán)衰竭死亡。國內(nèi)外大量研究證實ICP的日常監(jiān)測對于神經(jīng)危重癥患者的治療管理和預后判斷均有重要意義。2019年美國制定了關于兒童創(chuàng)傷性腦損傷(traumatic brain injury,TBI)的診治指南,推薦將兒童TBI患者的ICP 控制在20 mm Hg 以內(nèi),以改善此類患兒的預后[1]。ICP 的監(jiān)測分為有創(chuàng)和無創(chuàng)監(jiān)測技術,有創(chuàng)監(jiān)測技術包括腦室內(nèi)、腦實質(zhì)內(nèi)、硬膜下、硬膜外及腰椎穿刺測壓等方式。其中腦室內(nèi)ICP監(jiān)測最為準確,是判斷ICP水平的金標準,但有創(chuàng)測壓均有損傷、出血、感染、脫管等風險,且在非手術患者中應用有限[2]。
無創(chuàng)ICP 監(jiān)測常用技術包括經(jīng)顱多普勒超聲(transcranial doppler,TCD)、視神經(jīng)鞘直徑測量(optic nerve sheath diameter,ONSD)、閃光視覺誘發(fā) 電 位(flash visual evoked potential, FEVP)等[3-4]。相較于有創(chuàng)ICP 監(jiān)測技術,無創(chuàng)ICP 監(jiān)測技術并不成熟和精確,但已有一些研究證實其與有創(chuàng)ICP 監(jiān)測結果具有良好的相關性[5-8]。其中TCD 是利用超聲多普勒效應來檢查顱內(nèi)動脈血流動力學及血流生理參數(shù)的一項技術,具有無創(chuàng)性、快捷、方便、費用低、可動態(tài)監(jiān)測等一系列優(yōu)點[5]。TCD 監(jiān)測的腦血流動力學包括參數(shù)及頻譜形態(tài)兩方面,其具體參數(shù)包括:收縮期峰值血流速度(flow velocity of systolic,F(xiàn)Vs)、舒張期峰值血流速度(flow velocity of diastolic,F(xiàn)Vd)、平均血流速度(flow velocity of mean,F(xiàn)Vm)、搏動指數(shù)(pulsatility index,PI) 及 阻 力 指 數(shù)(resistance index,RI)。其中PI=(FVs-FVd)/FVm,主要反映腦血管遠端血流灌注情況;RI=(FVs-FVd)/FVs,可間接監(jiān)測遠端血管阻力[5]。有研究發(fā)現(xiàn)PI可較為準確反映成人TBI 患者ICP 實時變化[6-8],但關于PI 在兒童神經(jīng)危重癥患者中的相關研究卻較為缺乏。
本研究收集了我院兒童重癥監(jiān)護病房(pediatric intensive care unit,PICU)近1 年的神經(jīng)危重癥患兒的臨床資料,利用TCD 日常監(jiān)測此類患兒ICP情況,并結合有創(chuàng)腰椎穿刺測壓結果,評估利用TCD 中的監(jiān)測指標PI 預測ICP 的臨床價值,為PICU 神經(jīng)危重癥患兒的治療管理和預后判斷提供參考。
1 資料與方法
1.1 研究對象
本研究系前瞻性臨床研究,由中國醫(yī)科大學附屬盛京醫(yī)院倫理委員會批準實施(倫理審查編號:2021PS156J)。前瞻性評估2020 年11 月至2021年11月入住中國醫(yī)科大學附屬盛京醫(yī)院PICU的兒童神經(jīng)危重癥患者,根據(jù)以下納入和排除標準,篩選出符合要求的臨床病例納入研究。
納入標準:(1)年齡28 d至≤14歲;(2)神經(jīng)危重癥患兒,包括顱腦創(chuàng)傷、顱內(nèi)感染、自身免疫性腦炎、腦血管病、腦腫瘤、難治性癲癇等疾病;(3)患兒家屬同意行TCD 和腰椎穿刺檢查,并簽署知情同意書;(4)入院后成功行腰椎穿刺檢查并測壓,腰椎穿刺測壓前2 h內(nèi)行床旁TCD檢查,且2項檢查間未應用降顱壓藥物治療。
排除標準:(1)先天性腦血管畸形;(2)顱腦創(chuàng)傷損傷了雙側顱骨顳窗部;(3)不能配合TCD檢查;(4)有腰椎穿刺禁忌證;(5)呼吸、循環(huán)衰竭、腦疝前驅(qū)癥狀者或血流動力學不穩(wěn)定。
1.2 床旁TCD檢測及PI值的計算
(1)檢測前評估患兒一般狀態(tài),患兒保持安靜、平臥位,操作者位于患兒頭側或右側,利用床旁TCD 設備(SONARA/tek,美國)分別檢測患兒兩側顳窗大腦中動脈(middle cerebral artery,MCA)腦血流動力學變化,檢測時避開刺激性的護理操作。
(2)選用2 Hz 探頭進行檢測,檢測前記錄患兒心率、血壓、經(jīng)皮血氧飽和度,最近血氣中的pH 值、氧分壓和二氧化碳分壓,以及鎮(zhèn)痛鎮(zhèn)靜評分。
(3)通過TCD設備上的圖形描記FVs和FVd水平,每側MCA檢測3次,取3次檢測中的最大血流速度計算PI值(此時超聲束與血管夾角最小),兩側大腦中動脈PI值取均值計入最終統(tǒng)計分析。
1.3 腰椎穿刺術測量ICP
(1)TCD 檢測完畢后,囑患兒側臥于診療床上,背部與診療床垂直,助手使患兒頭頸部彎向胸部,下肢向腹部屈曲,暴露椎間隙。
(2)嬰幼兒選擇第4~5腰椎間隙,較大兒童選擇第3~4腰椎或第4~5椎間隙進行腰椎穿刺。
(3)碘伏消毒,戴無菌手套,鋪無菌洞巾,5%利多卡因局麻后行腰椎穿刺。穿刺成功后,取出針芯,連接無菌測壓管,待液柱穩(wěn)定后,讀取壓力值。留取腦脊液標本,插上針芯后拔除穿刺針,消毒后蓋以消毒紗布,去枕平臥4~6 h。
1.4 統(tǒng)計學分析
采用SPSS 17.0 進行統(tǒng)計學分析。正態(tài)分布計量資料用均數(shù)±標準差(±s)表示,非正態(tài)分布計量資料用中位數(shù)和四分位數(shù)間距[M(P25,P75)]或范圍表示;滿足正態(tài)分布且方差齊條件的計量資料采用成組t檢驗進行組間比較,否則采用Mann-WhitneyU檢驗。計數(shù)資料用例數(shù)和百分率(%)表示,組間比較采用卡方檢驗。采用Pearson 相關分析法行PI 與ICP 的相關性分析;采用受試者工作特征(receiver operating characteristic,ROC) 曲線評價PI 判斷ICP 增高(≥20 mm Hg)的價值。P<0.05 為差異有統(tǒng)計學意義。
2 結果
2.1 一般資料
2020 年11 月 至2021 年11 月,共收 集56 例神經(jīng)危重癥患兒納入研究,其中男性42 例,女性14例;年齡中位數(shù)為33 個月(范圍:1~168 個月),體重中位數(shù)為14.3 kg(范圍:1.8~62.0 kg);顱內(nèi)感染、顱腦創(chuàng)傷及腦血管疾病的占比居原發(fā)病前3位。患兒一般資料見表1。
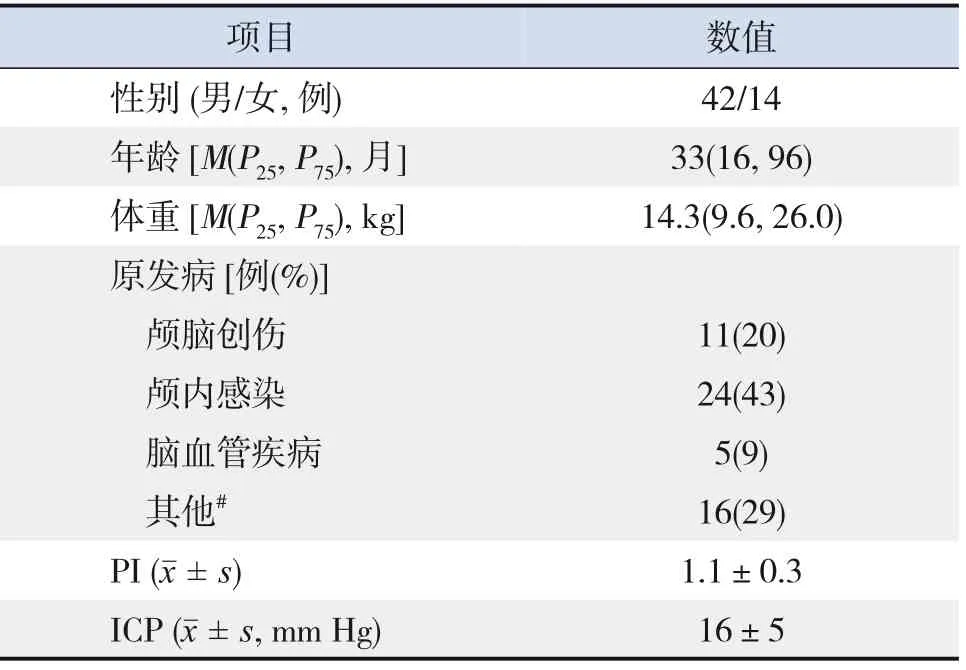
表1 56例神經(jīng)危重癥患兒的一般資料
2.2 PI與ICP的相關性
收集患兒TCD 測量中的PI 和ICP 值行Pearson相關性分析,結果顯示兩者呈顯著正相關(r=0.536,P<0.001),見圖1。將顱腦創(chuàng)傷及顱內(nèi)感染兩類疾病患兒單獨進行分析,結果顯示顱腦創(chuàng)傷組患兒PI 與ICP 呈正相關(r=0.655,P=0.029),見圖2;顱內(nèi)感染組患兒PI 與ICP 無明顯相關性(r=0.324,P=0.122),見圖3。
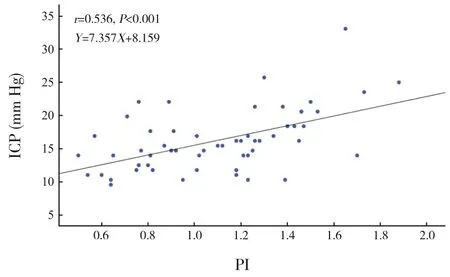
圖1 56例神經(jīng)危重癥患兒PI與ICP的相關性
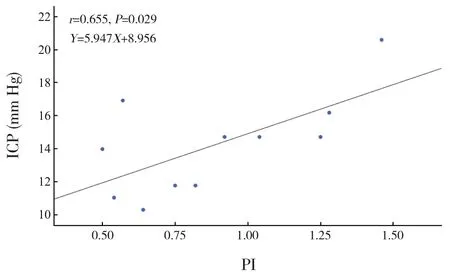
圖2 11例顱腦創(chuàng)傷患兒PI與ICP的相關性
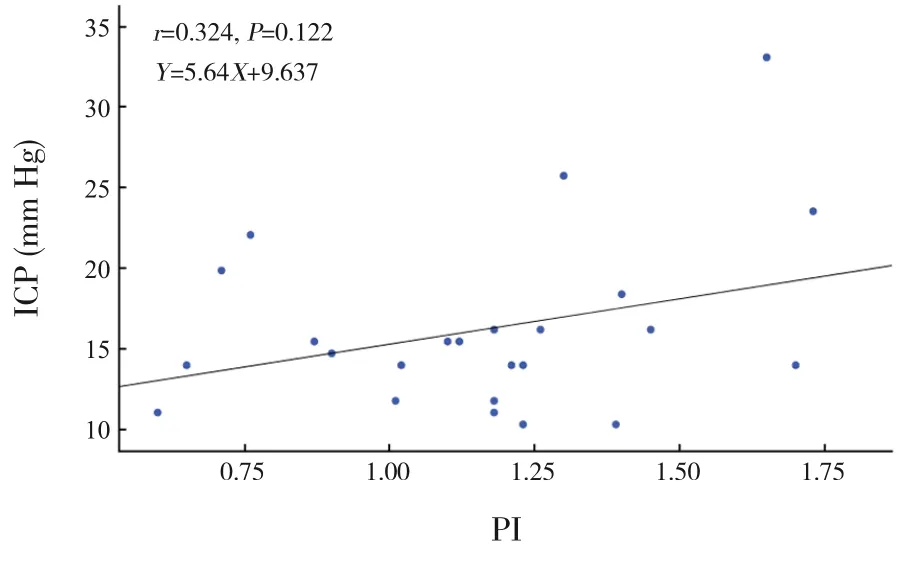
圖3 24例顱內(nèi)感染患兒PI與ICP的相關性
2.3 PI預測ICP的價值分析
按照56 例患兒腰椎穿刺檢測的ICP 是否≥20 mm Hg[1],將其分為2 組進行分析比較,即ICP<20 mm Hg 組(44 例)和ICP≥20 mm Hg 組(12例)。結果顯示:2 組原發(fā)病分布差異有統(tǒng)計學意義(P<0.05),其中ICP≥20 mm Hg組顱腦創(chuàng)傷患兒比例高于ICP<20 mm Hg 組,顱內(nèi)感染患兒比例低于ICP<20 mm Hg 組;ICP≥20 mm Hg 組ICP 和PI 均明顯高于ICP<20 mm Hg組(P<0.05)。見表2。

表2 ICP<20 mm Hg和ICP≥20 mm Hg兩組一般資料的比較
ROC 曲線分析顯示, PI 預測ICP 是否≥20 mm Hg 的ROC 曲線下面積為0.828(95%CI:0.677~0.979)。利用約登指數(shù)確定ROC曲線最佳臨界值,結果顯示當PI=1.255 時, 預 測ICP≥20 mm Hg 的靈敏度為83.3%,特異度為79.5%,見圖4。
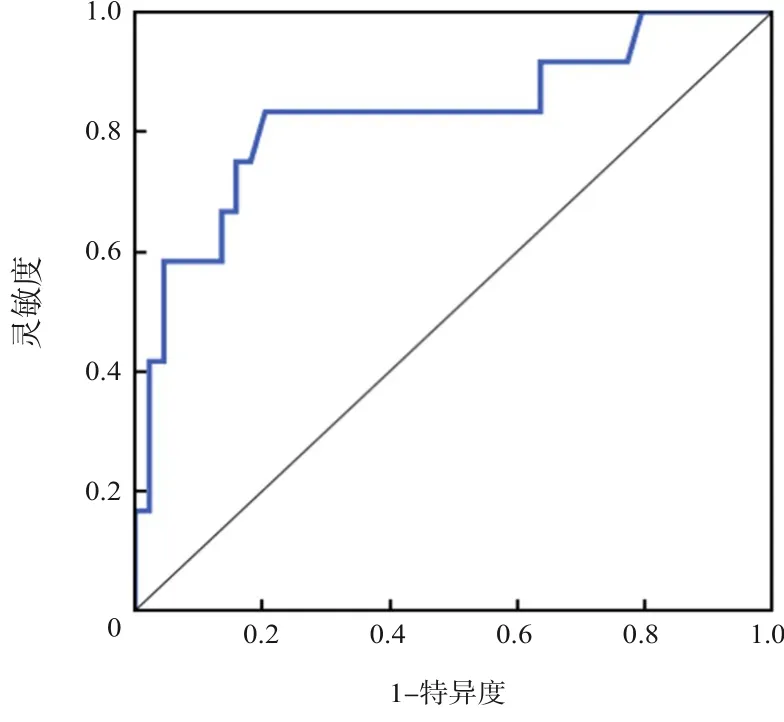
圖4 PI預測ICP是否≥20 mm Hg的ROC曲線
3 討論
目前TCD 在PICU 中已得到廣泛應用,在多種原因誘發(fā)的神經(jīng)危重癥患者中均有相關研究報告[5-6,9-11]。國內(nèi)外大量研究證實,TCD 頻譜的變化與ICP 存在一定相關性,ICP 增高時,TCD 波形會出現(xiàn)明顯變化,收縮峰變尖,舒張峰變低,PI升高。隨著ICP進一步增高,舒張期血流復現(xiàn),且出現(xiàn)反向血流,稱為振蕩波。當ICP升高超過收縮壓時TCD 顯示為釘子波,甚至無血流信號。振蕩波、釘子波和無血流信號均是評估患兒腦死亡的TCD圖像[11-14]。利用不同頻率的探頭,TCD可以檢測顱內(nèi)外多條血管的血流變化,其中MCA 是供應大腦半球最粗的動脈,供應大腦半球80%的血流量,且走形較固定,故本研究中選用MCA 血流的變化情況來評估ICP的水平。有研究表明,TCD中的PI數(shù)值與ICP密切相關,且在關于兒童TBI患者群體中的研究發(fā)現(xiàn),當PI≥1.3 時可考慮ICP>20 mm Hg[15-16]。一些基于PI 評估TBI 患者ICP 具體數(shù)值的公式模型中,公式ICP=4.47×PI+12.68具有較強的適用性,尤其在評估ICP 是否大于22 mm Hg 時有很好的應用價值,評估誤差范圍±4.2 mm Hg[17-19]。
本研究納入的56 例神經(jīng)危重癥患兒的疾病種類并未完全局限于TBI,還包括了顱內(nèi)感染、癲癇或腦血管病。在整體數(shù)據(jù)的統(tǒng)計分析中發(fā)現(xiàn),PI與ICP兩者有較好的相關性。但將顱內(nèi)感染和顱腦創(chuàng)傷患兒分組比較時,發(fā)現(xiàn)顱腦創(chuàng)傷組PI與ICP具有顯著相關性,而顱內(nèi)感染組兩者卻沒有明顯相關性。這一統(tǒng)計學結果提示PI可能在ICP水平更高的顱腦創(chuàng)傷患者群體中有更好的應用價值。這可能與入選的顱內(nèi)感染患兒ICP水平低于顱腦創(chuàng)傷患兒有關,而TCD血流頻譜的變化在ICP輕度升高時似乎并不靈敏,F(xiàn)Vs及FVd多是形態(tài)上的變化,而流速并沒有多大變異。由于PI= (FVs-FVd)/FVm,故在正常ICP或輕度升高的ICP患者群體中,PI值與ICP并沒有很好的相關性。此外,本研究納入的顱內(nèi)感染患兒中有部分化膿性腦膜腦炎患兒,存在一定程度的腦脊液循環(huán)吸收障礙,而本研究選擇腰椎穿刺測壓的ICP結果作為金標準,其測量的結果可能因為腦脊液循環(huán)障礙存在一定的偏倚[20]。我們后續(xù)的研究將納入更多的患兒,并將按病因進行更為細致的分類分析,以便得出更準確的結論。
2019年美國關于兒童TBI的診治指南推薦將兒童TBI患者的ICP控制在20 mm Hg以內(nèi),以改善此類患者的預后[1]。因此,本研究將ICP≥20 mm Hg作為兒童神經(jīng)系統(tǒng)危重癥患者是否需要降顱壓治療的節(jié)點,利用ROC 曲線評估了PI 預測ICP≥20 mm Hg的價值和最佳臨界值。結果顯示,PI在評估兒童神經(jīng)系統(tǒng)危重癥患者ICP 是否≥20 mm Hg時具有良好的預測價值,當PI=1.255時,預測ICP≥20 mm Hg 的靈敏度為83.3%,特異度為79.5%。這一臨界值的確定,有助于臨床更便捷地評估兒童神經(jīng)系統(tǒng)危重癥患者的ICP水平。
雖然TCD 檢測有諸多便利和優(yōu)勢,但仍存在一些缺陷。首先,雖然TCD 能較敏感地反映腦血管的情況,但操作者并不能看到顱內(nèi)血管走形情況與超聲束之間的角度,因此降低了重復測量的準確性。其次,TCD 檢測的指標都是由血流速度所計算和轉(zhuǎn)換所得,其測量結果需要結合影像學的結果綜合判斷。TCD 檢查并不能替代有創(chuàng)動脈壓監(jiān)測技術,利用TCD評估ICP仍需不斷研究和完善,其檢測結果受操作者手法、腦血管、機械通氣、鎮(zhèn)靜及動脈血二氧化碳分壓等多種因素影響[5,21]。因此,對于兒童神經(jīng)危重癥患者的ICP管理和干預治療中,臨床醫(yī)生需要綜合判斷患兒的病情和一般狀況,結合影像學檢查和其他神經(jīng)學檢查做出合理判斷。
本研究是一項前瞻性研究,但仍存在局限性。首先,本研究納入的病例數(shù)較少,納入患兒的年齡跨度也較大,故未能按照兒童年齡段及病因進行詳細分組分析,統(tǒng)計分析結果可能存在一定偏倚。其次,在收集的病例中,利用腦室內(nèi)測壓“金指標”監(jiān)測ICP 的病例數(shù)偏少,故本研究選用了兒科常用的腰椎穿刺術測壓。最后,由于TCD監(jiān)測本身的局限性,雖然我們選用血流速度最大的結果計算PI,但同一患兒測量的PI 結果仍可能存在一定差異。即使如此,本研究仍是關于TCD技術在兒童神經(jīng)危重癥患者群體中臨床應用的一項深入探索,有助于兒童神經(jīng)危重癥患者的ICP監(jiān)測和管理,進而幫助臨床醫(yī)生預測病情和指導治療。
綜上所述,本研究顯示,在神經(jīng)危重癥患兒中,床旁TCD 檢測指標PI 與ICP 水平呈顯著正相關;PI=1.255 為最佳臨界值,預測患兒ICP≥20 mm Hg 的靈敏度為83.3%,特異度為79.5%。采用TCD監(jiān)測ICP技術可以簡單便捷地預測神經(jīng)危重癥患兒ICP 變化情況,指導臨床治療和預后評估。該技術未來可能會向持續(xù)無創(chuàng)化和多模態(tài)化進一步發(fā)展,為臨床醫(yī)生提供更大幫助。

