全膝關節置換術中下肢力線對線的研究進展
寇海洋綜述,張 蕊,馬建兵審校
膝骨關節炎是導致中老年人殘疾和功能受限的主要原因之一,全膝關節置換術(TKA)是針對終末期膝關節疼痛、膝關節功能恢復和患者生活質量改善較為有效的外科手術之一[1]。TKA的治療目標是精確地矯正下肢力線、維持關節的穩定,進而恢復膝關節的功能。下肢力線是維持膝關節內外側間室平衡的基礎,恢復中立位機械軸力線是關節科醫師所要遵循的原則。但下肢力線對線錯誤會引起骨骼、聚乙烯假體、韌帶等的負荷過大,造成骨水泥松動、假體磨損嚴重、疼痛和韌帶斷裂。本文就TKA中下肢力線對線的研究進展進行綜述,分析不同對線方法的臨床效果及存在的問題,旨在為外科醫師在TKA中選擇不同下肢力線對線方案提供參考。
1 下肢力線對線對臨床TKA治療的指導意義
1.1 對判斷是否需要手術的指導意義TKA中切除了維持穩定的組織結構,如半月板和前交叉韌帶,那么術后的穩定性將直接取決于置入物的貼合性和剩余韌帶的張力。骨科醫師可以根據患者體征在術前做出預判,如患者是否具有TKA適應證、禁忌證等,初步篩查患者能否手術。
1.2 對選擇手術入路、假體型號和假體種類的指導意義置入物的類型和型號應根據力線和股骨頸的大小來確定,以減少醫源性骨損傷,使膝關節穩定、牢固。
1.3 對截骨和維持軟組織平衡的指導意義正確的截骨和軟組織的平衡被視為TKA成功的關鍵因素。通常情況下,截骨與置入物厚度盡可能保持一致,脛骨近端截骨影響屈曲間隙和伸展間隙,截骨量越大,所需組件越厚;而股骨遠端截骨影響伸展間隙,截骨過多導致伸展間隙大于屈曲間隙,而截骨過少導致屈曲攣縮。軟組織平衡是重建膝關節正常力學軸的關鍵,為保持屈曲穩定性,盡量保留腘肌腱的完整性。
1.4 對股骨、脛骨的力線選擇的指導意義股骨力線的選定很大程度上可以依據髕骨軌跡和屈曲間隙,而脛骨力線的選定主要根據脛骨粗隆的大小,同時使得髕股關節相對位置良好,防止術后出現關節內游離脫位,減少創傷性骨關節炎的發生。
1.5 對TKA術中其他常見情況的指導意義若出現屈曲和伸直間隙均過緊,可增加脛骨截骨;若出現屈曲和伸直間隙均松動,可加厚脛骨平臺墊片;若屈曲間隙松動、伸展間隙過緊可增加股骨遠端截骨量。如果需要進一步松解后部結構,可增加脛骨平臺后傾角;若采用小1號股骨假體,可增加后髁截骨,并遠端填充骨水泥,使假體不直接接觸截骨面。
2 影像學對線
2.1 TKA冠狀位對線TKA冠狀位對線是根據最大伸展和 90°屈曲時確定的對線方式,通過復制圍繞構成正常膝關節運動的3個運動軸的原始運動來恢復自然狀態下的運動[2]。它有利于恢復患者膝關節運動功能并改善軟組織平衡。Haruta et al[3]發現,在許多TKA患者中,如果內外側差異與術前計劃差異很大,則最多需要調整1°外翻角,以實現適當的冠狀位對線。但是冠狀位對線也有局限性,D′Lima et al[4]認為,截骨導向器的方向和軸向旋轉中的對線不良改變了冠狀位對線,并可能導致內外翻對線不良高達1.8°(軸向旋轉15°,后傾角7°),不良的風險范圍從1.9°外翻、15°外旋到超過3°內翻、25°內旋,脛骨截骨的冠狀位對線軸向旋轉改變0.07°、后傾角改變0.22°。TKA冠狀位脛骨畸形矯正后會影響術后脛骨對線,并影響到TKA術后5年膝關節功能改善[5]。出現這些情況的可能原因是冠狀位對線只描述了患者在靜態時刻的對線,而沒有考慮關節線,所以當關節開始畸形改變時,會加重原始排列(如從最初的體質內翻發展為內翻畸形)。
2.2 TKA矢狀位對線矢狀位的機械軸是可變的,因為脛骨、股骨在屈曲過程中受到復雜的運動學模式的影響,脛骨傾斜度的變化會影響膝關節的前后穩定性,尤其是在沒有交叉韌帶的情況下。Jones et al[6]發現TKA的矢狀面穩定性更強的患者表現出更好的內側穩定。Koh et al[7]建立股骨矢狀位對線模型評估TKA軸承旋轉,結果顯示,輕微屈曲置入可能是一種有效的替代技術。Meding et al[8]認為,在保留交叉韌帶的TKA中采用漸進式矢狀面脛骨軸承,這種超融合脛骨組件更有優勢。Edelstein et al[9]發現,內側穩定假體設計在屈曲矢狀位更穩定,但矢狀位對線具有性別差異的局限性。Ou et al[10]認為,中國女性的股骨比男性短,但遠端彎曲大于男性,女性膝骨關節炎患者可獲得較好的股骨矢狀位對線,且優于男性。因此,采用矢狀位對線方式需要長時間的臨床隨訪,以跟蹤量化矢狀位對線相關的結果,為進一步改良做準備。
2.3 TKA旋轉對線旋轉對線是改善TKA術后最大屈曲角的一個重要因素,其最佳軸線大約在脛骨結節的內側邊緣和內側1/3處,當脛骨組件以覆蓋優先的方式對線時,旋轉對線是最佳的[11-13]。有研究[14-15]發現,運動范圍技術和解剖標志技術相結合,使用導航系統可精確實現TKA脛骨組件旋轉對線。而脛骨前彎曲皮層被認為是TKA脛骨旋轉對線可靠的解剖學標志[16]。在采用特異性器械時能提高股骨組件旋轉對線的準確性,使對稱的脛骨組件能更好地適應對線[17-18]。但旋轉位對線也有一定的局限性,TKA術前股骨、脛骨以及各部件的旋轉對線是術后部件旋轉不匹配的風險因素[19]。假體置入前,膝關節輕度外翻患者容易出現脛骨內旋,而重度外翻容易出現脛骨外旋[20]。因此,外科醫師應特別注意脛骨組件旋轉的相對高變異性及其對功能結果的影響。
3 解剖學對線
3.1 TKA機械對線Insall et al于1985年引入了機械對線的概念,旨在實現腿部軸線的中立位對線,為假體提供了最佳機械環境。機械對線自 TKA 開發以來一直是金標準,具有良好的長期生存率。調整后的機械對線可用于原發和繼發的外翻20°以內的骨關節炎[21]。另外TKA翻修術中出現髓外對線可以減少機械對線外翻[22]。當采用計算機輔助導航進行機械對線后的0°±3°、30°、60°、90°動態調整時,動態冠狀面髖-膝-踝角可保持精準對線[23]。但當患肢的髖-膝-踝角嚴重偏離0°且脛骨較寬時,機械對線需要軟組織松解對齊為0°,當術前出現內翻畸形時可能影響TKA術后機械對線結局[24-25]。我們認為,TKA使用機械對線的目的不是恢復患者某種特定對線,而是系統地創建“生物力學上友好的假體膝關節”。機械對線針對的是“系統目標”,其對生理性膝關節的影響有:改變生理性旋轉中心,生理性步態,下肢力線和體軸偏移,肌肉手臂。因此,機械對線術后的患者要注意在恢復期絕對禁止深度下蹲和患膝跪地等動作,以防加重膝關節假體磨損及襯墊脫位。典型病例見圖1、2(資料來源于西安交通大學附屬紅會醫院)。
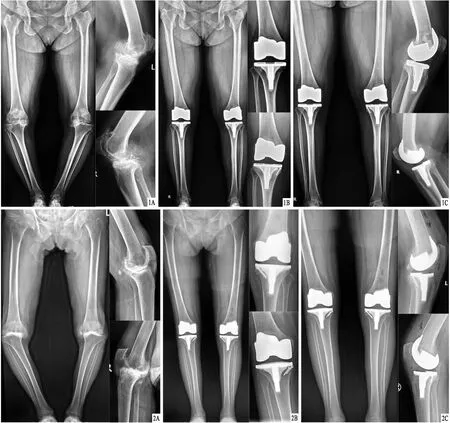
圖1 患者,女,61歲,雙側膝關節活動嚴重受限,內翻畸形,采用TKA治療 A.術前X線片,顯示雙膝關節內側關節間隙變窄,髕骨增生,軟骨下骨質致密,可見關節內游離體; B.術后3個月X線片,顯示左側骨塌陷修復重建,雙側膝關節畸形矯正,力線軸重建; C.術后6個月X線片,顯示關節穩定性增加,平衡軟組織張力增加 圖2 患者,女,58歲,雙側膝關節活動嚴重受限,內翻畸形,采用TKA治療 A.術前X線片,顯示雙膝關節內側關節間隙變窄,軟骨下骨質致密,可見關節內游離體; B.術后3個月X線片,顯示雙側骨塌陷修復重建,雙側膝關節畸形矯正,力線軸重建; C.術后6個月X線片,顯示關節穩定性增加,平衡軟組織張力增加
3.2 TKA解剖對線解剖對線最早由Hungerford et al于1980年提出,允許殘留下肢力線內翻,也可被定義為“系統性方法”,因為該技術針對的是相對于肢體機械軸的系統性斜關節線(2°~3°外翻)。解剖對線旨在恢復病前肢體對位和膝關節幾何形狀[26],通過引入固定的3°股骨外翻和3°脛骨內翻,無需外旋股骨部件以平衡屈曲間隙。解剖對線結合解剖學上的假體定位和對軟組織的輕微調整,實現個性化的對線,減少軟組織釋放的需要,可能會改善患者的治療效果[27]。但是,雖然解剖對線技術創造了一個所謂的“生物力學友好型”,但往往在功能上受到限制[28]。新的共識[29]認為,保持內翻或置入物關節線傾角(> 3°)對TKA術后關節穩定和功能恢復存在風險。另外輔助導航技術和機器人技術的介入,通過新開發的包含3°關節線傾角的置入物,能直接獲得采用解剖對線技術的效果[30]。基于這些原因,解剖對線技術被限制了進一步的發展。解剖對線可以看成是運動力學對線的早期過渡形式,為其進一步發展積累了臨床實踐經驗。
3.3 TKA運動力學對線運動力學對線旨在恢復原生態對線,重現自然對線和運動學特點,其作為機械對線的替代方案被開發出來,越來越受到學者們歡迎[31-33]。研究[31]證明,與機械對線相比,運動力學對線不僅能實現自然對線,產生更好的臨床結果,且沒有嚴重并發癥。借助于3D打印的個體化截骨導板切割塊,運動力學對線可以通過三維精確地恢復個體軸線、關節線和關節囊張力[34-35]。原發性曲張性骨關節炎似乎是其良好的適應證[36]。但運動力學對線使股骨外翻高于圓柱軸對線,遠端髁冠狀角3.3°外翻(標準2.4°),圓柱軸線冠狀角1.8°外翻(標準2.1°)[33]。隨著患者需求的提高,運動力學對線也被催生出新的發展方向,以突破它現有的局限性。鏈接解剖運動學優化了運動力學對線,使對線保持在更加標準范圍內[37]。而限制性運動力學對線使脛骨和股骨切除在骨中立機械軸的5°以內,避免殘留的不穩定,保留韌帶平衡,將下肢對線保持在安全范圍內[27]。人們越來越關注運動力學對線的功能改善效果,因此為運動力學對線開發專門的新置入物以優化其功能結局。新式耐磨加強固定型假體結合運動力學對線和解剖對線技術是未來的發展方向。
3.4 TKA功能對線功能對線旨在通過恢復關節的平面和傾斜度,在軟組織包膜受損最小的情況下置入部件,并通過使用術中壓力傳感器技術,使整個膝關節屈曲弧度實現了軟組織張力新的平衡[38]。對于術前內翻患者,功能對線可保留殘留內翻來改善TKA功能結局[39]。它避免了股骨遠端截骨的不足和使用更薄的聚乙烯襯墊補償緊密的脛股骨伸直間隙,從而避免了誘導膝關節出現屈曲不穩定[40]。內側伸展間隙較小時可通過內翻3°放置脛骨部件來平衡,并允許整體對線保持在冠狀位對線的0°±3°安全區內,股骨截骨可外翻矯正,脛骨截骨可內翻矯正[41]。隨著計算機導航和機器人輔助技術的發展,在術中可評估功能對線切除厚度、關節間隙和肢體對線,具有技術優勢[42]。但過于依賴昂貴的技術輔助手段,也阻礙了功能對線的傳播。
4 小結
本文分析了TKA中下肢力線的不同對線方法,并闡明其對TKA術中截骨、軟組織平衡、骨關節維持穩定和功能恢復的臨床意義。在提供截骨和力線對線的動態實時評估方法的情況下,采取一種合理有效的對線方式,并適當行計算機輔助,可在下肢對線的安全限值內實現充分軟組織松解和平衡,保持膝關節平衡的長期穩定,允許患者在不影響壽命的情況下實現更高的滿意度。盡管這些對線技術是對有需要采用TKA初期到中期的患者有吸引力的技術,但需要更長的隨訪時間才能評估其真正價值,以確定 TKA 的每種對線技術的最佳適應證。而且這些對線方式還存在著很多的不足,如使用技術的準確性和可重復性有限,術中數據與長期功能結果和置入物存活率的相關性差,以及缺乏關于肢體對線安全范圍的研究等問題,有待進一步的研究。

