糖尿病性骨質(zhì)疏松患者的危險(xiǎn)因素及對(duì)策分析
黃勇敏,于媚,黃淑夢(mèng)
糖尿病是一種常見、多發(fā)的代謝性疾病,與患者自身的生活、飲食等因素密切相關(guān),為一種生活習(xí)慣式疾病。相關(guān)數(shù)據(jù)顯示,目前我國成年人的糖尿病發(fā)病率約為11%[1]。糖尿病不可完全治愈,是目前公認(rèn)可引起各類心腦血管疾病的危險(xiǎn)因素,隨著病情發(fā)展,大多數(shù)患者還可能并發(fā)一系列免疫系統(tǒng)及神經(jīng)系統(tǒng)異常癥狀,可導(dǎo)致患者發(fā)生不良預(yù)后[2]。骨質(zhì)疏松則是糖尿病患者長期處于高血糖狀態(tài)下常見的并發(fā)癥之一。骨質(zhì)疏松可導(dǎo)致患者機(jī)體出現(xiàn)骨骼疼痛及功能障礙,具有較高的致殘及致死風(fēng)險(xiǎn),現(xiàn)階段臨床已針對(duì)糖尿病性骨質(zhì)疏松發(fā)病的危險(xiǎn)因素進(jìn)行了深入分析,也有研究證實(shí),目前已知的可導(dǎo)致糖尿病患者并發(fā)骨質(zhì)疏松的危險(xiǎn)因素主要有患者的年齡、病程、體質(zhì)量指數(shù)(BMI)、糖化血紅蛋白(HbA1c)、空腹血糖(FBG)、空腹胰島素(FINS)及骨密度(BMD)等[3-4]。但也有學(xué)者表示,糖尿病性骨質(zhì)疏松的發(fā)病機(jī)制較為復(fù)雜,可涉及多種生理過程[5]。本研究主要探討糖尿病性骨質(zhì)疏松患者的危險(xiǎn)因素,并結(jié)合數(shù)據(jù)結(jié)果,分析具體應(yīng)對(duì)措施。現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料 回顧性分析2019 年1月至2020 年12 月浙江省余姚市人民醫(yī)院收治的116 例糖尿病患者的臨床資料。診斷標(biāo)準(zhǔn):美國糖尿病學(xué)會(huì)《2017 年版糖尿病醫(yī)學(xué)診療標(biāo)準(zhǔn)》[6]:經(jīng)75 g 葡萄糖耐量(75 g OGTT)檢查、HbA1c 檢查后結(jié)果高于正常控制水平,F(xiàn)BG≥7.0mmol/L、2 h FBG≥11.0 mmol/L。納入標(biāo)準(zhǔn):(1)符合診斷標(biāo)準(zhǔn);(2)臨床資料完整;(3)糖尿病病程均在5 年以上;(4)存在典型的多飲、多尿、多食及體質(zhì)量下降等相關(guān)癥狀。排除標(biāo)準(zhǔn):(1)伴有非病理學(xué)性骨骼結(jié)構(gòu)異常;(2)伴有代謝性骨髓疾病;(3)伴有嚴(yán)重肝腎功能障礙或其他嚴(yán)重并發(fā)癥;(4)存在感染性疾病。根據(jù)是否發(fā)生骨質(zhì)疏松分為觀察組(骨質(zhì)疏松患者)54 例和對(duì)照組(非骨質(zhì)疏松者)62 例。
1.2 方法 收集患者的性別、病程、年齡、BMI、BMD、HbA1c、FBG、FINS、踝肱指數(shù)(ABI)、腎小球?yàn)V過率(eGFR)及25 羥維生素D(25-OH-D)等臨床指標(biāo)。BMD 測(cè)定及參考值:采用美國GE 公司提供的Lunar i DXA 型雙能骨密度分別檢測(cè)兩組患者的BMD 水平,參考范圍1.128~1.197 g/cm2。取患者外周血5 ml為樣本,1 000 r/min,半徑1 cm作血清分離后,采用雅培公司提供的i2000 型全自動(dòng)免疫分析儀檢測(cè)FBG、FINS 水平,25-OH-D 采用西門子Atellica 檢測(cè),其中FBG、FINS 均采用免疫比濁法檢測(cè),試劑盒由廣州默克生物有限公司提供。HbA1c采用上海晨燎醫(yī)療有限公司提供的日本TOSOHHLC-723G8 型全自動(dòng)HbA1c 分析儀及其配套試劑盒檢測(cè),HbA1c 參考值4%~6%,F(xiàn)BG 參考值3.9~6.9 mmol/L,F(xiàn)INS 參考值4.03~23.46 pmol/ml。25-OH-D 采用酶聯(lián)免疫吸附試驗(yàn)(ELISA)法檢測(cè),試劑盒由上海酶聯(lián)生物科技有限公司提供,25-OH-D 參考值>30g/L。ABI 測(cè)定及參考值:經(jīng)血壓測(cè)量儀測(cè)量患者雙側(cè)踝動(dòng)脈、肱動(dòng)脈的收縮壓,取二者比值為ABI 指數(shù),參考范圍0.9≤ABI <1.3;eGFR 參考值為80~120 ml/min。
1.3 統(tǒng)計(jì)方法 采用SPSS 26.0 統(tǒng)計(jì)軟件進(jìn)行分析,計(jì)量資料以均數(shù)±標(biāo)準(zhǔn)差表示,采用t 檢驗(yàn),計(jì)數(shù)資料采用2檢驗(yàn);多因素分析采用Logistic 回歸分析。P<0.05 為差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
2.1 兩組一般資料比較 兩組性別差異無統(tǒng)計(jì)學(xué)意義(P >0.05),但兩組年齡、病程及BMI 差異均有統(tǒng)計(jì)學(xué)意義(均P <0.05),見表1。

表1 兩組一般資料比較
2.2 兩組其他臨床指標(biāo)比較 兩組BMD、HbA1c、FBG、FINS、ABI、eGFR及25-OH-D 差異均有統(tǒng)計(jì)學(xué)意義(均P<0.05),見表2。
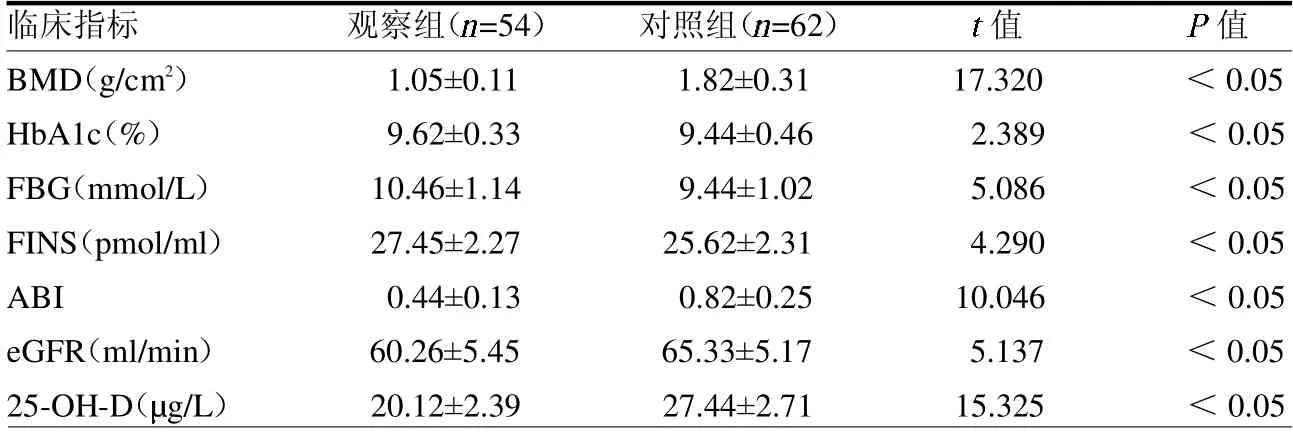
表2 兩組其他臨床指標(biāo)比較
2.3 多因素回歸分析 BMD、HbA1c、FBG、FINS、ABI、eGFR 及25-OH-D 是糖尿病性骨質(zhì)疏松患者的獨(dú)立危險(xiǎn)因素(均P <0.05),見表3。

表3 多因素Logistic 回歸分析
3 討論
目前2 型糖尿病的患病率在所有糖尿病患者中占比可高達(dá)95%,且此類患者后期并發(fā)周圍神經(jīng)病變的風(fēng)險(xiǎn)較1 型糖尿病患者更高[7]。骨質(zhì)疏松是一種好發(fā)于老年群體的骨代謝異常疾病,隨著我國人口老齡化加劇,其發(fā)病率呈逐年上升趨勢(shì)[8]。與老年性骨質(zhì)疏松不同,糖尿病性骨質(zhì)疏松患者的發(fā)病原因與患者自身的胰島素抵抗密切相關(guān),此前有研究指出,F(xiàn)INS水平可作為預(yù)測(cè)糖尿病患者并發(fā)骨質(zhì)疏松的主要指標(biāo)[9-10]。除目前臨床公認(rèn)的年齡、病程、BMI、血糖水平及BMD 等因素外,糖尿病患者并發(fā)骨質(zhì)疏松還可涉及多種生理過程。糖尿病患者隨著病程加長,其下肢動(dòng)脈發(fā)生病變的風(fēng)險(xiǎn)會(huì)逐漸升高,而ABI 作為一種簡(jiǎn)單、無創(chuàng)的下肢血流參數(shù),可用于快速評(píng)估患者下肢動(dòng)脈血流[11-12]。隨著ABI指數(shù)下降,糖尿病患者的eGFR 也會(huì)相應(yīng)降低,另外隨著病情進(jìn)展,糖尿病患者在其終末期會(huì)逐步出現(xiàn)腎功能衰竭;隨著腎體積不斷增加,GFR水平不斷升高,對(duì)應(yīng)的eGFR功能則會(huì)逐漸減退,在糖尿病患者的微血管病變下,其腎小球毛細(xì)血管壓力會(huì)進(jìn)一步增加,由此可引起腎功能異常[13]。其中鈣、磷等微量元素丟失與糖尿病患者骨強(qiáng)度下降、骨脆性增加存在密切聯(lián)系,25-OH-D 為一種重要的鈣調(diào)激素,可有效促進(jìn)腸道吸收鈣物質(zhì),以此強(qiáng)化骨骼功能。但受胰島素分泌不足的影響,糖尿病患者體內(nèi)鈣、磷物質(zhì)代謝異常,25-OH-D 水平也會(huì)顯著下降,從而會(huì)增加患者發(fā)生骨質(zhì)疏松的風(fēng)險(xiǎn)[14]。
本研究結(jié)果顯示,糖尿病患者的年齡越大、病程越長、BMI指數(shù)越高、FINS水平越高會(huì)一定程度上增加其并發(fā)骨質(zhì)疏松的風(fēng)險(xiǎn)。多因素回歸分析顯示BMD、HbA1c、FBG、FINS、ABI、eGFR 及25-OH-D 是糖尿病性骨質(zhì)疏松患者的獨(dú)立危險(xiǎn)因素(均P <0.05)。有研究指出糖尿病性骨質(zhì)疏松與機(jī)體各類糖類、蛋白質(zhì)及礦物質(zhì)代謝相關(guān),與腎臟功能及骨量水平等均存在密切關(guān)聯(lián),此類患者臨床除了存在高血糖這一典型表現(xiàn)外,還伴有不同程度的高尿鈣及尿磷等體征[15]。
糖尿病性骨質(zhì)疏松患者發(fā)病的危險(xiǎn)因素主要為ABI、eGFR 及25-OH-D 等,結(jié)合研究結(jié)果實(shí)施治療干預(yù)應(yīng)從以下幾方面入手:(1)嚴(yán)格按照《中國2 型糖尿病防治指南(2017 年版)》[16]中提出的三級(jí)預(yù)防措施,通過控制體質(zhì)量、合理膳食、限鹽、限酒及心理平衡等方式進(jìn)行一級(jí)預(yù)防,通過指導(dǎo)患者進(jìn)行自我管理進(jìn)行二級(jí)預(yù)防,通過繼續(xù)控制患者血糖、血壓、血脂及引導(dǎo)并發(fā)癥患者轉(zhuǎn)入專科治療進(jìn)行三級(jí)預(yù)防,以此實(shí)現(xiàn)降低骨質(zhì)疏松等并發(fā)癥的發(fā)生風(fēng)險(xiǎn)。(2)定期做好健康評(píng)估,形成健康報(bào)告指導(dǎo)用藥。糖尿病患者病程較長,當(dāng)病情進(jìn)展至一定階段時(shí),會(huì)并發(fā)骨質(zhì)疏松等一系列癥狀,因此醫(yī)務(wù)人員在首次接診糖尿病患者時(shí)就應(yīng)當(dāng)對(duì)患者的整體健康狀況進(jìn)行綜合評(píng)估,并制定相應(yīng)的報(bào)告,報(bào)告內(nèi)應(yīng)該包括患者的病史、病程及治療情況,指導(dǎo)患者定期復(fù)查,復(fù)查時(shí)也需密切監(jiān)測(cè)并記錄各項(xiàng)指標(biāo)變化情況,針對(duì)復(fù)查過程中存在指標(biāo)異常者應(yīng)及時(shí)進(jìn)行早期干預(yù),針對(duì)已并發(fā)骨質(zhì)疏松等癥狀者應(yīng)當(dāng)正確予以抗骨質(zhì)疏松治療。(3)制定階段性藥物治療方案。糖尿病目前不可治愈,在患者漫長的治療過程當(dāng)中,切忌長期、大量應(yīng)用某種藥物,也切忌盲目補(bǔ)鈣及補(bǔ)充維生素等。可通過BMD 評(píng)估結(jié)果,為患者制定階段性用藥方案,對(duì)于BMD水平處于正常控制范圍內(nèi)者,做好條目(1)和(2)的相關(guān)治療,同時(shí)適當(dāng)予以鈣、維生素D 制劑補(bǔ)充即可。對(duì)于BMD 已低于正常控制水平,但浮動(dòng)不大者可酌情予以雙磷酸鹽、阿倫磷酸鈉等藥物進(jìn)行抗骨吸收治療,同時(shí)可配合降鈣素治療;對(duì)于BMD 水平嚴(yán)重低于正常控制標(biāo)準(zhǔn)者,除了予以必要的血糖控制、骨量補(bǔ)充及抗骨吸收治療外,還應(yīng)結(jié)合其相關(guān)指標(biāo),予以相應(yīng)的激素補(bǔ)充及抗微血管病變等治療。

