優質護理在高血壓合并開顱血腫清除加去骨瓣減壓術中的應用
林秋紅
(廈門大學附屬第一醫院,福建 廈門 361000)
高血壓是以體循環動脈血壓升高為特征的慢性疾病[1]。近年來,我國高血壓患病率逐年遞增,本病作為臨床各種心腦血管疾病的誘發因素,若控制效果欠佳可引發不良后果。高血壓合并顱腦外傷病情較為嚴重,外傷造成的出血可形成顱內血腫,導致周圍腦組織受到壓迫。本病患者病情進展迅速,可快速引起顱內壓升高,導致神經傳導功能中斷,從而損傷腦組織[2]。目前,臨床醫師針對高血壓合并顱腦外傷采取的手術治療方案主要包括開顱血腫清除+去骨瓣減壓術、小骨窗顱內血腫清除術等[3]。本研究在我院高血壓合并顱腦外傷患者圍手術期間開展優質護理,分析其實施效果,報道如下。
1 資料與方法
1.1 一般資料
選取2018年 5月至 2021年 12月我院62例高血壓合并顱腦外傷患者為觀察對象分為普通組和優質組,每組31例,此項研究經醫院倫理委員會批準。
納入標準:均符合《高血壓基層診療指南(2019年)》[4]中高血壓相關診斷標準(非同日3 次血壓測定舒張壓≥90mmHg 和或收縮壓≥140mmHg);合并顱腦外傷;均知情同意。
排除標準[5]:合并其他腦部嚴重疾病者;存在手術禁忌證;存在惡性腫瘤或全身感染者。
1.2 方 法
1.2.1 普通組 常規圍手術期護理。護理人員術前常規開展病情監測、飲食護理,若存在顱內壓升高及時進行處理;術中實施心電監測并保持患者呼吸道通暢,術后密切關注患者生命體征及意識變化。
1.2.2 優質組 在普通組基礎上開展優質護理干預。(1)術前優質護理:①顱腦外傷患者多處于昏迷狀態,護理人員觀察患者是否出現脫水癥狀,合理補充水分,遵醫囑給予甘露醇快速靜滴以控制顱內壓變化;②基于患者顱腦外傷的特殊性,昏迷期間護理人員密切監測其血壓變化,若出現數值過高現象,立即通知醫師采取靜脈給藥方式降壓,將血壓嚴格控制在可手術范圍內;③昏迷患者無法自行進食與排泄,導致其機體代謝處于負氮平衡,護士經過嚴格評估后依據患者實際病情安排鼻飼、尿管及胃管處理,以預防泌尿系統及肺部發生感染;④患者昏迷期間,護士指導家屬通過呼喚、播放音樂以及語言交流等催醒方式對患者大腦神經進行刺激,還可采用肢體按摩等方式刺激;⑤患者進行術前常規檢查時護士全程陪同,并做好隨時搶救的準備。(2)術中優質護理:①護理人員依據手術需求合理擺放臥位方式;②術中所需器械、相關物品準備充分,術中患者血壓、心電圖若出現明顯變化,立即告知醫師并協助展開相應處理,配合完成各項手術操作;③強化無菌操作意識,在手術開展期間嚴格遵守無菌技術原則,降低感染風險。(3)術后優質護理:①手術結束后,護士將患者體位調整為仰臥位(頭部抬高20。),引流管合理擺放并借助小別針進行妥善固定,定期查看引流液顏色及量的變化、做好詳細記錄,一旦發現引流液呈紅色,立即通知醫師采取處理措施;②嚴密監測患者血壓波動值,并以24h 內血壓變化為依據合理調整硝酸甘油滴注劑量,將血壓控制在合適范圍內;③術后及時與患者交流,掌握其當前內心真實想法,通過健康知識宣講告知患者控制血壓的重要性、督促其堅持用藥;④指導家屬多給予患者鼓勵及關愛,幫助其樹立康復信念,以積極樂觀的心態配合術后康復;⑤勤換衣物、維持患者皮膚衛生清潔,指導家屬及時清理患者排泄物,必要時應用氣墊床,防止患者因術后長期臥床而并發壓瘡;依據患者呼吸道分泌情況遵醫囑實施霧化治療,預防肺部感染。待患者生命體征平穩后,指導并督促其早期開展康復訓練,促進機體恢復。
1.3 觀察指標
(1)對兩組收縮壓(SBP)及舒張壓(DBP)進行測量,并統計兩組手術時長及住院時長。(2)觀察兩組患者圍術期間并發癥發生情況。(3)運用運動功能評定量表(FMA)、日常生活活動能力量表(ADL)及美國國立衛生研究院卒中量表(NIHSS)分別對患者肢體功能、生活活動能力及神經功能恢復情況進行評價,其中FMA 與ADL 分值越大、NIHSS 分值越小、表示患者恢復情況越佳[6]。
1.4 統計學處理
2 結 果
2.1 兩組一般資料比較
兩組性別、年齡、合并疾病及術前血壓等一般資料比較,差異無統計學意義(P>0.05),如表1 所示。
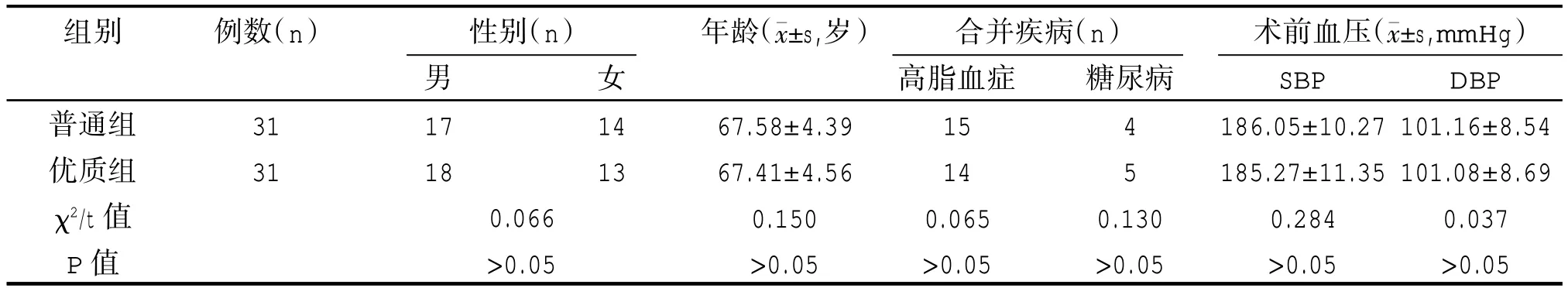
表1 兩組一般資料比較
2.2 兩組血壓及圍術期指標比較
兩組干預前血壓相關指標比較,差異無統計學意義(P>0.05),優質組患者干預后 SBP、DBP 數值明顯低于普通組,其手術、住院時長均短于普通組,差異有統計學意義(P<0.05),如表2 所示。
表2 兩組血壓及圍術期指標比較()
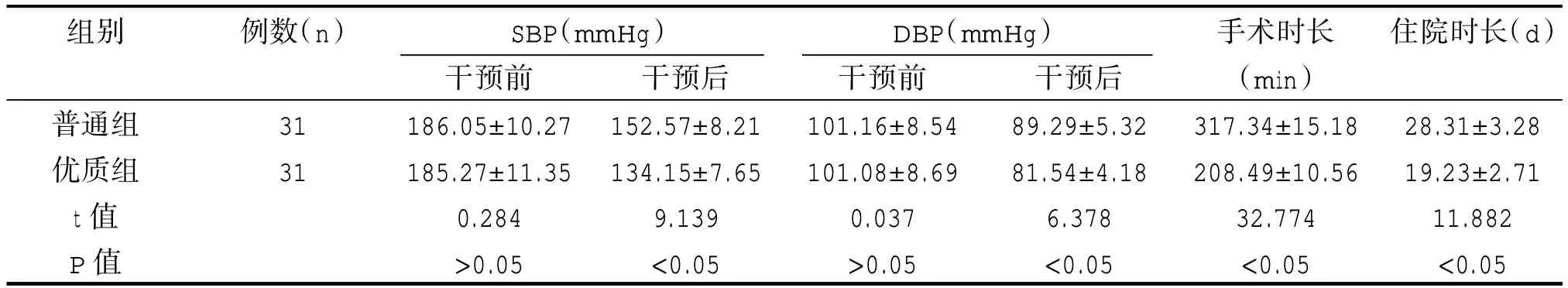
表2 兩組血壓及圍術期指標比較()
組別例數(n)SBP(mmHg) DBP(mmHg) 住院時長(d)普通組優質組t 值P 值31 31干預前186.05±10.27 185.27±11.35 0.284>0.05干預后152.57±8.21 134.15±7.65 9.139<0.05干預前101.16±8.54 101.08±8.69 0.037>0.05干預后89.29±5.32 81.54±4.18 6.378<0.05手術時長(min)317.34±15.18 208.49±10.56 32.774<0.05 28.31±3.28 19.23±2.71 11.882<0.05
2.3 兩組并發癥發生情況比較
優質組并發癥發生率明顯低于普通組,差異有統計學意義(P<0.05),如表 3 所示。
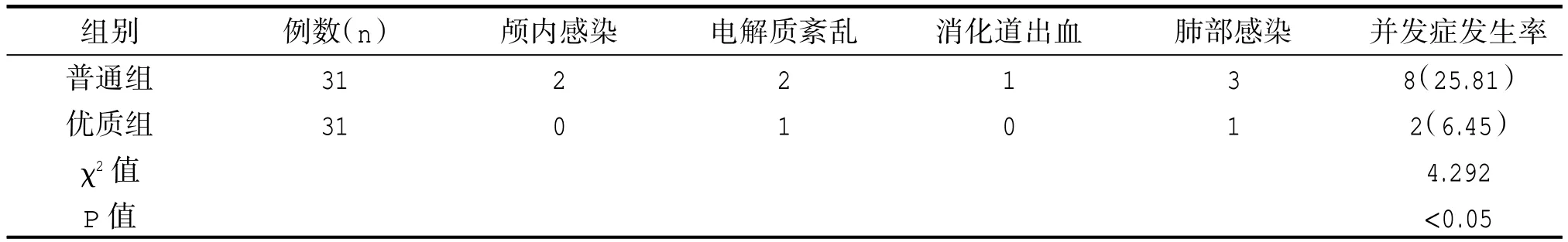
表3 兩組并發癥發生情況比較[n(%)]
2.4 兩組患者恢復情況比較
兩組干預前運動功能、日常生活活動能力及神經功能評分比較,差異無統計學意義(P>0.05),優質組患者干預后FMA 及ADL 評分均高于普通組,其NIHSS 得分顯著低于普通組,差異有統計學意義(P<0.05),如表 4 所示。
表4 兩組患者恢復情況比較(,分)
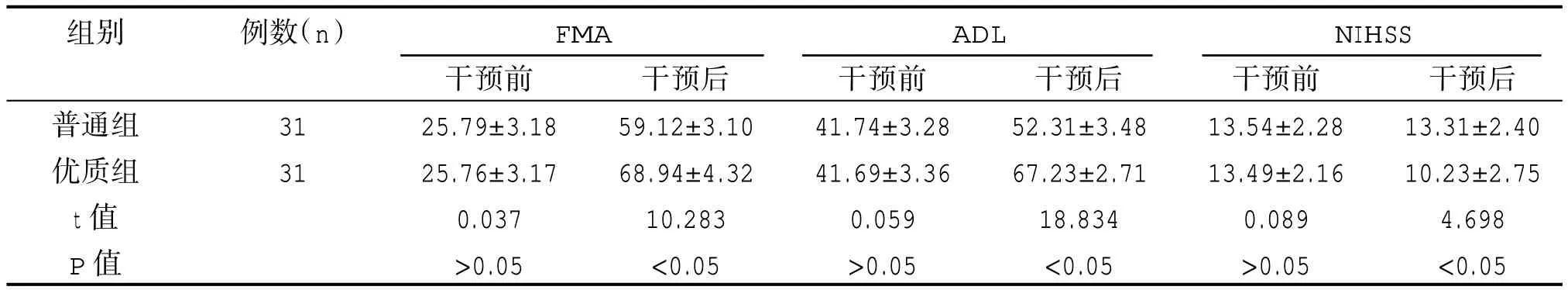
表4 兩組患者恢復情況比較(,分)
組別例數(n)FMA ADL NIHSS普通組優質組t 值P 值31 31干預前25.79±3.18 25.76±3.17 0.037>0.05干預后59.12±3.10 68.94±4.32 10.283<0.05干預前41.74±3.28 41.69±3.36 0.059>0.05干預后52.31±3.48 67.23±2.71 18.834<0.05干預前13.54±2.28 13.49±2.16 0.089>0.05干預后13.31±2.40 10.23±2.75 4.698<0.05
3 討 論
高血壓合并顱腦創傷患者手術結束清醒狀態下容易因住院治療引發的角色轉變、環境差異、生活無法自理等情況而遭受心理打擊,使其逐漸產生負面情緒,其對術后治療及康復的依從性下降,不利于病情恢復[7-8]。既往常規圍術期護理干預中護士通常遵醫囑執行一系列護理活動,以達到改善患者臨床癥狀的作用,但這種護理模式存在片面性、缺乏靈活性等弊端,護士容易忽略患者心態變化對術后康復的影響[9]。故臨床又開始積極探索更為科學合理的護理方案。
黃紅利等學者報道中認為,高血壓腦出血開顱去骨瓣減壓術后治療中輔助開展優質護理干預,能夠有效提高患者生活質量,改善預后[10]。優質護理干預是指由專業護士嚴格執行科學且規范化護理操作,并對護理各環節實施優化(例如針對昏迷患者開展肢體被動活動),以促進患者預后改善[11]。術中生命體征波動過大可對手術進程產生負面影響,因此高血壓合并顱腦創傷患者術前血壓的控制尤為必要。本研究結果顯示,優質組患者干預后SBP、DBP數值明顯低于普通組,其手術、住院時長均短于普通組,差異有統計學意義(P<0.05),分析原因可能為優質護理模式中護理人員在高血壓合并顱腦創傷患者昏迷狀態下嚴格遵醫囑用藥、術后患者清醒時開展健康宣教,能夠有效調節其血壓水平,確保手術順利開展。此外,優質護理模式要求護士具備較強的責任感及服務意識,能夠敏感地發現患者病情尤其是血壓的變化,確保術前準備工作全面、細致,盡最大限度地降低患者手術風險。本研究中,優質組并發癥發生率低于普通組,差異有統計學意義(P<0.05),這表示優質護理模式更注重細節關懷,通過強化基礎護理、注重無菌操作,能夠有效減少感染、壓瘡等并發癥的發生,促使患者盡快恢復。本文還指出,優質組患者干預后FMA 及ADL 評分均高于普通組,其NIHSS 得分明顯低于普通組,差異有統計學意義(P<0.05),充分說明優質護理模式下可提升護理人員對高血壓合并顱腦外傷患者相關護理風險的防范意識,以確保其開展的臨床護理工作具有準確性、科學性以及全面性,有助于患者術后各項功能恢復。
綜上所述,開顱血腫清除+去骨瓣減壓術的圍術期間開展優質護理方案,能夠有效控制高血壓合并顱腦外傷患者血壓水平,確保手術順利開展,并減少并發癥的發生,促使患者各項功能快速恢復,從而縮短住院時間,值得臨床采納與推廣。

