喉罩通氣對全麻腹腔鏡膽囊切除術患者麻醉效果的影響*
遲曉慧,程晶晶,陳永學,魏紅芳
(邯鄲市中心醫院 麻醉科,河北 邯鄲 056000)
我國的膽石癥患病率已上升至8%~10%,其中80%以上的病例為膽囊結石,有臨床癥狀的膽囊結石患者約為50%[1-2]。目前,臨床上治療膽囊結石等膽囊良性疾病的方法仍主要以手術切除膽囊為主,傳統的開腹膽囊切除術可引起患者出現嚴重的疼痛,影響了術后生活質量和形體美觀[3]。腹腔鏡膽囊切除術具有創傷小、痛苦少及術后恢復快的優勢,已被作為近年來治療膽囊息肉和膽囊結石疾病的主要術式,成為外科學中最常見的腹部微創手術[4]。喉罩通氣是近年來用于臨床的全麻手術機械通氣方式,具有對氣道創傷小、操作簡捷的優勢[5],但仍缺乏對喉罩在全麻膽囊切除術中應用的效果評價證據,故本研究針對氣管內插管與喉罩對全麻腹腔鏡膽囊切除中的應用效果進行了對比分析,現報道如下。
1 對象與方法
1.1 研究對象
選擇2018年5月—2020年8月慢性結石性膽囊炎擇期行全麻腹腔鏡膽囊切除術患者作為研究對象,要求符合:(1)影像學檢查證實為膽囊結石,且具有臨床癥狀,經與患者溝通同意手術;(2)影像學檢查膽囊結石多見,結石最大直徑>2 cm,出現膽囊壁鈣化、增厚;(3)影像學檢查證實存在膽囊息肉且直徑>10 mm的患者;(4)膽石病程超過10年的患者;(5)臨床資料完整且均在本院進行術后治療護理直至出院,均可完成本研究之評價指標的觀察。排除標準:(1)合并惡性腫瘤、自身免疫病、血液病、心腦卒中、肝腎功能不全的患者;(2)入組之前1個月內有應用免疫抑制劑、糖皮質激素的患者;(3)有咽喉腫痛、氣道梗阻、張口度受限及肺順應性低等喉罩應用禁忌癥的患者。共納入患者160例,應用隨機數字表法均分為觀察組(喉罩通氣)和對照組(氣管內插管通氣),觀察組患者男性46例、女性34例,年齡25~61歲、平均(38.64±6.65)歲;對照組患者男性48例、女性32例,年齡26~61歲、平均(38.29±7.03)歲。2組患者均對本研究知情并簽署知情同意書。
1.2 麻醉方法
2組患者術前均常規禁食禁水等術前準備,入室前給予0.5 mg阿托品肌肉注射,入室開放靜脈通道后行心率(heart rate,HR)、平均動脈壓(mean artery pressure,MAP)、血氧飽和度(blood oxygen saturation,SpO2)監測,同時監測患者的心電圖;2組患者均給予2%利多卡因噴霧進行咽喉部麻醉,咪唑安定3 mg、2 μg/kg芬太尼、0.1 mg/kg維庫溴銨及1~2 mg/kg丙泊酚進行麻醉誘導;觀察組患者置入喉罩后連接呼吸機、對照組進行氣管插管后連接呼吸機,潮氣量設定為8 mL/kg、呼吸頻率設定為12 次/min、吸呼比設定為1∶2、新鮮氣流量設定為1 L/min,采用間歇正壓通氣模式;術中采用靜脈輸注丙泊酚和瑞芬太尼進行麻醉維持,丙泊酚血漿靶濃度維持于2~4 mg/L,間斷靜脈注射維庫溴銨維持肌松;術畢追加靜脈注射托烷司瓊 5 mg和曲馬多100 mg,并常規給予新斯的明2 mg和阿托品1 mg;待患者神經反射恢復、神志清醒、循環及血氧狀態穩定后,拔除喉罩或氣管導管,觀察5 min無異常后送往麻醉恢復室。
1.3 觀察指標
1.3.1臨床資料 收集 2組患者年齡、性別、美國麻醉醫師協會(American Society of Anesthesiologists,ASA)分級及糖尿病等臨床資料。
1.3.2術后下呼吸道感染[6]根據《醫院感染診斷標準》記錄2組患者術后住院期間下呼吸道感染情況。
1.3.3術中指標 分別于麻醉前、麻醉誘導時、置入喉罩或氣管插管時、手術30 min時、拔除喉罩或氣管導管時記錄2組患者HR、MAP及SpO2水平;記錄2組患者圍術期的麻醉起效時間、阻滯完全時間、自主呼吸恢復時間、定向力恢復時間及蘇醒時間;記錄2組患者圍術期的麻醉并發癥(漏氣、咽痛、術中嗆咳、蘇醒期躁動)的發生情況。
1.4 統計學分析
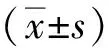
2 結果
2.1 一般臨床資料
2組患者在年齡、性別構成、ASA分級、疾病構成等方面比較,差異均無統計學意義(P>0.05)。見表1。
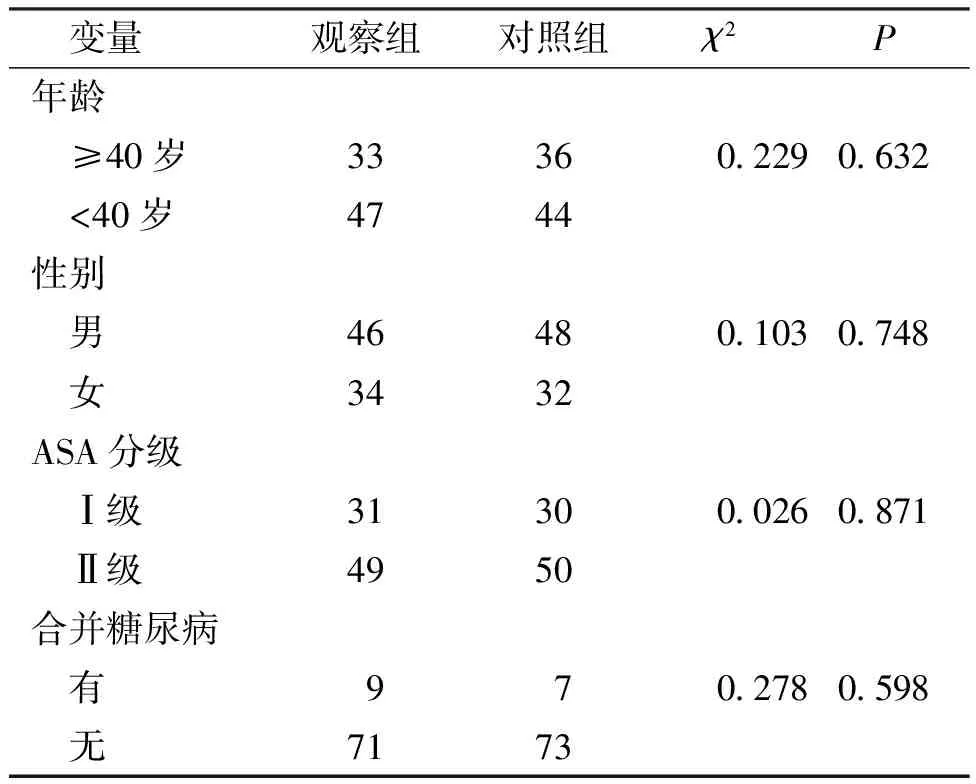
表1 觀察組和對照組患者一般臨床資料(n)
2.2 下呼吸道感染
觀察組和對照組患者術后分別有5例和13例發生下呼吸道感染,感染率分別為6.25%和16.25%,差異有統計學意義(χ2=4.006,P=0.045)。
2.3 HR、MAP及SpO2
結果顯示,2組患者麻醉前HR和MAP水平比較,差異均無統計學意義(P>0.05);對照組患者麻醉誘導時HR和MAP水平均明顯低于觀察組,但置入喉罩或氣管插管時、手術30 min時及拔除喉罩或氣管導管時HR和MAP水平則明顯高于觀察組,差異均有統計學意義(P<0.05);2組患者術中各監測時點時SpO2水平比較,差異均無統計學意義(P>0.05)。見表2。
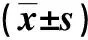
表2 觀察組和對照組患者術中各時點HR、MAP及SpO2的比較
2.4 麻醉效果和蘇醒時間
2組患者的麻醉效果指標和蘇醒時間比較,差異均無統計學意義(P>0.05)。見表3。
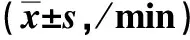
表3 觀察組和對照組患者的麻醉效果及蘇醒時間
2.5 麻醉并發癥
觀察組患者漏氣發生率高于對照組,但術中嗆咳、蘇醒期躁動的發生率低于對照組,差異均有統計學意義(P<0.05);2組患者咽痛的發生率比較,差異無統計學意義(P>0.05)。見表4。
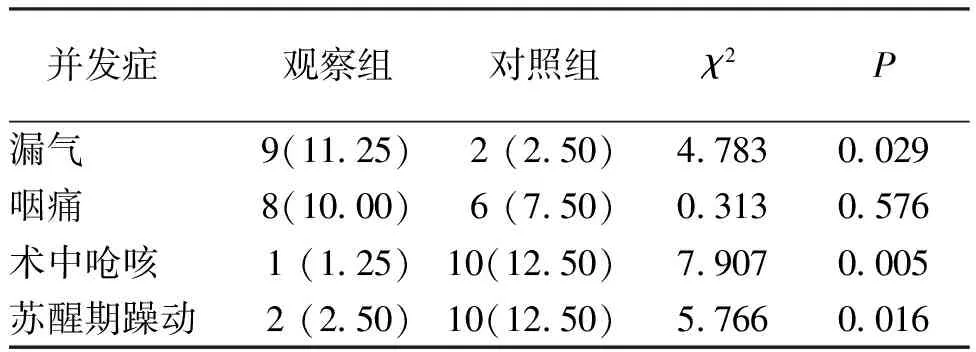
表4 觀察組和對照組患者麻醉并發癥的發生情況[n(%)]
3 討論
腹腔鏡膽囊切除術后感染的病原菌具有較強的耐藥性,治療難度較大,故預防和控制術后感染是腹腔鏡膽囊切除術圍術期管理的重要任務[7-8]。作為外科手術的重要部分,麻醉管理決定著手術麻醉的效果、患者術中生命體征的穩定及術后鎮痛效果,同時麻醉管理方式也會對患者的術后感染發生率產生顯著的影響[9-10]。氣管內插管和喉罩是目前臨床應用的主要麻醉氣道管理方式,二者是否在預防患者術后下呼吸道感染方面具有差異,是一項重要的臨床問題[11-12]。本研究結果顯示,與氣管插管比較,全麻腹腔鏡膽囊切除術中應用喉罩通氣可使患者的術中血流動力學指標更加穩定,并降低術后下呼吸道感染發生率,說明喉罩通氣在全麻腔鏡膽囊切除術中具有較好的應用效果,有助于預防術后感染的發生。從20世紀50年代以來,機械通氣逐漸廣泛應用于臨床,成為全身麻醉管理的和危重癥患者搶救的重要措施[13-14];而建立人工氣道是進行機械通氣的首要環節,經鼻或經口氣管插管是建立人工氣道的常用技術操作,能夠建立和保持氣道通暢、維持通氣功能、促進氣體交換功能[15-16]。而喉罩通氣是從1983年開始逐漸應用于臨床的一種人工通氣道,由通氣管和圍繞喉部的環形封閉罩構成,其原理是通過置入咽喉部的環形充氣罩形成氣道密封,通氣方式介于面罩與氣管導管之間,與氣管內插管相比,喉罩通氣道具有操作簡單、損傷小及術后并發癥少等優勢[17-18]。大量研究已表明,喉罩氣道管理方式可以降低術后呼吸道感染的發生風險[19-21]。氣管插管是引發術后呼吸道感染的重要因素之一,全身麻醉氣管插管術后呼吸道感染的主要病原菌是革蘭陰性菌,銅綠假單胞菌和大腸埃希菌對慶大霉素、頭孢吡肟、阿莫西林及諾氟沙星等均具有較高的耐藥率,年齡、體質量、吸煙史、手術部位、基礎疾病、麻醉通氣時間、住院天數、術后延遲拔管、插管熟練度、口腔和呼吸道護理、抗菌藥物的使用及拔管指征完全均可對全身麻醉氣管插管患者術后的呼吸道感染率產生顯著的影響。同時,麻醉時間、喉鏡消毒劑消毒方式、多次過濾器、盲探插管、經口插管及插管偏深等麻醉管理因素也會對全麻氣管插管手術患者的下呼吸道感染風險產生影響[22]。因此,在全方位實施干預措施的同時,利用喉罩通氣等新型麻醉管理方式增強對全麻術后下呼吸道感染的預防控制效果,應是麻醉醫師努力的重要方向。
本研究結果顯示,喉罩通氣患者與氣管插管通氣患者的蘇醒時間基本相當,應用喉罩通氣患者術中易發生漏氣,而應用氣管插管通氣患者術中易出現嗆咳、蘇醒期躁動等,但2組患者咽痛發生率較為接近,這說明與氣管插管相比,應用喉罩通氣的并發癥相對輕微。近年來,對于喉罩通氣和氣管插管通氣的蘇醒時間和并發癥的研究較多,但結果有所差異。有研究結果顯示,喉罩通氣可降低患者膽囊手術中蘇醒期躁動、心動過速及咽喉不適等并發癥的發生率,縮短拔管時間和清醒時間[23];但有研究結果顯示,與氣管插管通氣相比較,喉罩通氣并不能降低患者肺部并發癥的發生率[24]。本研究結果提示喉罩通氣只能降低特定種類的術后并發癥,對于其它種類的并發癥并不能發揮顯著的改善作用。近年有研究表明,影響喉罩通氣患者術后并發癥的因素較多,包括充氣方法、罩囊壓力及喉罩類型等多個方面,故不能對于喉罩通氣降低并發癥的作用做出籠統的結論[25]。
綜上所述,與氣管插管通氣相比,全麻腹腔鏡膽囊切除術中應用喉罩通氣可更好地維持術中患者的血流動力學指標,降低術后下呼吸道感染率,且對蘇醒時間和術后并發癥無不良影響。

