針麻用于機械通氣患者鎮痛鎮靜臨床研究
樊 藝,霍 銳,祖 建,周競崢
(1.重慶市中醫院急診重癥醫學科/急診科,重慶 400021;2.重慶市南川區中醫醫院急診科,重慶 408400)
有創機械通氣是ICU中常見的治療手段,鎮痛鎮靜是機械通氣的基本治療。目前鎮痛鎮靜治療主要有賴于藥物,隨著鎮痛鎮靜觀念的普及,藥物鎮痛鎮靜的弊端亦逐漸暴露,如引起不同程度的呼吸循環抑制,排痰能力下降,胃腸道功能減弱,造成了機械通氣時間的延長、醫療成本及病死率增加[1]。針麻起源于我國20世紀50年代手術室麻醉。經過半個多世紀的研究證實:針麻雖然具有鎮痛不全、肌松不全,內臟牽拉反射難以解除的主要問題,但其具有一定的鎮痛效果是確切的,是得到國際科學界認可的。針麻輔助藥物用于各類手術麻醉可以減少術中麻醉藥物用量,減少術中循環波動,加快術后恢復[2]。本研究將針麻與藥物相結合用于機械通氣患者鎮痛鎮靜治療,評價針麻用于機械通氣患者鎮痛鎮靜的療效與安全性,現報道如下。
1 臨床資料
共60例,均為重慶市中醫院重癥醫學科(ICU)患者,預期行有創機械通氣時間大于72h,按照隨機數字法分為兩組,除治療過程中符合剔除標準的6例,總計納入54例,分為試驗組28例和對照組26例。試驗組男15例、女13例,年齡(62.4±10.5)歲,APACHE Ⅱ評分(19.0±7.1)分,CPOT評分(4.6±1.1)分,SAS評分(5.8±0.7)分。對照組男14例、女12例,年齡(63.2±11.1)歲,APACHEⅡ評分(19.0±7.1)分,CPOT評分(4.6±1.1)分,SAS評分(5.8±0.7)分。兩組性別、年齡、APACHE Ⅱ評分、重癥監護室疼痛觀察工具(CPOT)評分和鎮靜-躁動(SAS)評分比較均無顯著性差異(P>0.05),具有可比性。
納入標準:①入住ICU中需有創機械通氣;②預判需有創機械通氣的時間超過3天;③鎮靜鎮痛治療前重癥監護室疼痛觀察工具評分≥3分,鎮靜-躁動評分≥5分;④簽署試驗知情同意書。
排除標準:①持續昏迷,無法對患者鎮靜鎮痛評估;②存在鎮靜鎮痛禁忌,如嚴重休克,嚴重心動過緩;③嚴重肝腎功能異常、心肌損害。④對鎮靜鎮痛藥物過敏。
剔除標準:因病情變化無法繼續預定的治療方案。
2 研究方法
兩組治療前均進行重癥監護室疼痛觀察工具(CPOT)評分,和鎮靜-躁動(SAS)評分。然后試驗組用右美托咪定聯合瑞芬太尼聯合針麻進行鎮靜鎮痛。對照組予用右美托咪定聯合瑞芬太尼進行鎮靜鎮痛。
右美托咪定用法:靜脈泵入,初使負荷1μg/kg,10min勻速泵入,維持劑量0.1~0.8μg/kg.H,根據目標鎮靜評分調節。
瑞芬太尼用法:靜脈泵入,初使負荷劑量為0.1μg/kg.min,泵入5min后以0.025μg/kg/min加減,根據鎮痛目標評分調節。
鎮靜鎮痛目標:隨時調整右美托咪定和瑞芬太尼劑量,使患者重癥監護室疼痛觀察工具(CPOT)評分在1分上下,鎮靜-躁動(SAS)評分在3分上下。
針麻操作方法:穴位選合谷、內關、足三里、三陰交。操作方法為選用0.3mm×50mm的一次性無菌針灸針,刺入深度為1.5cm,然后連接電針儀,波形選擇2 Hz/100 Hz交替的疏密波,強度在0.5~5.0 mA范圍之內,以患者能耐受為準。
3 觀察指標
比較治療后各階段(24h、48h、72h)給予右美托咪定和瑞芬太尼的總劑量。
72h內發生不良事件的次數,包括血壓顯著降低、心率顯著降低、澹妄發作、躁動發作。(心率顯著下降指治療過程中心率小于55次/分;血壓顯著下降指患者的收縮壓小于90mmHg或在原有血壓基礎之上下降幅度超過40mmHg或收縮壓小于90mmHg;鎮靜-躁動(SAS)評分>5分,定義為躁動;重癥監護澹妄篩查表(ICDSC)總分>4分定義為譫妄。)
用SPSS23.0版軟件進行統計分析處理,計數資料用χ2檢驗,如兩個獨立的樣本計量資料不符合正態性分布則采用秩和檢驗,如果兩個獨立的樣本計量資料符合正態性分布則采用t檢驗。P<0.05為差異有統計學意義。
4 研究結果
兩組各階段(24h、48h、72h)給予右美托咪定和瑞芬太尼的用量比較見表1-表2。
表1 兩組各階段使用右美托咪定劑量比較 (μg,±s)
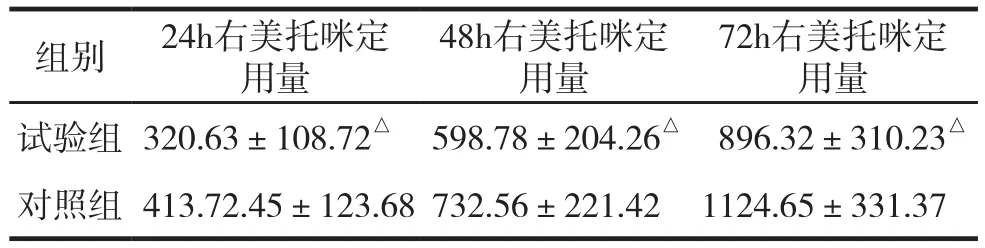
表1 兩組各階段使用右美托咪定劑量比較 (μg,±s)
注:與對照組比較,△P<0.05。
組別 24h右美托咪定用量48h右美托咪定用量72h右美托咪定用量試驗組 320.63±108.72△ 598.78±204.26△ 896.32±310.23△對照組 413.72.45±123.68 732.56±221.42 1124.65±331.37
表2 兩組各階段使用瑞芬太尼劑量比較 (mg,±s)

表2 兩組各階段使用瑞芬太尼劑量比較 (mg,±s)
注:與對照組比較,△P<0.05。
組別 24h瑞芬太尼用量48h瑞芬太尼用量72h瑞芬太尼用量試驗組 1.23±0.28△ 2.37±0.41△ 3.58±061△對照組 1.45±0.32 2.81±0.53 4.21±0.73
兩組72小時內不良事件發生次數比較見表3。
表3 兩組72h內不良事件發生次數比較 (次,±s)

表3 兩組72h內不良事件發生次數比較 (次,±s)
注:與對照組比較,△P<0.05。
組別 血壓下降次數心率下降次數躁動發生次數譫妄發生次數試驗組 0.18±0.42△ 0.13±0.32 0.93±0.72 0.19±0.52對照組 0.62±0.53 0.15±0.38 1.03±0.86 0.22±0.61
5 討 論
大多數ICU患者均需要接受鎮靜鎮痛治療,然而鎮靜鎮痛治療的同時,與鎮靜鎮痛藥物相關的并發癥也越來越被臨床工作者所關注,絕大多數鎮痛鎮靜藥物均有不同程度的呼吸循環抑制作用,可能會使患者血壓的下降、呼吸受到抑制、咳嗽咳痰能力減弱,進而導致肺部感染機率的增加、延長機械通氣時間、苯二氮卓類藥物會增加譫妄的發生。除上述公認的鎮痛鎮靜并發癥以外,近年來研究發現,鎮痛鎮靜藥物還可能從以下方面對機體產生不良影響。
有研究表明阿片類鎮痛藥物對免疫功能的影響與暴露劑量密切相關。小劑量瑞芬太尼會導致NK細胞數量減少,B細胞分化障礙,腫瘤壞死因子(TNF)表達抑制,白介素-4表達抑制,大劑量阿片類鎮痛藥的免疫抑制作用已經得到了一致證實[3]。大劑量丙泊酚與咪達唑侖對天然免疫以及獲得性免疫功能有嚴重的抑制作用[4]。危重癥發生胃腸功能障礙非常常見,而胃腸功能障礙與預后密切相關。大多數鎮靜鎮痛藥物均可導致胃腸蠕動降低、胃潴留,影響預后。危重患者長期入住ICU常導致ICU獲得性虛弱,ICU獲得性虛弱導致脫機困難,增加住院費用,導致死亡率升高。目前研究認為,長時間大劑量鎮靜鎮痛藥物是造成ICU獲得性虛弱的重要原因之一[5]。
中醫認為疼痛的病機有三:一是體內外各種邪氣侵襲經絡,阻遏“營氣”,破壞了心營宣通。二是經絡的拘急牽引,多與寒邪中人有關。三是經絡空虛,營血枯澀。以上三種痛癥病機,有一個共同特點就是“營氣”都有不同程度的阻滯。針麻是在針刺技術的基礎上發展起來的一項新技術。針麻的作用是通過針刺干擾俞穴“營氣”,借經絡的向心性傳導加強“心氣”“精血”的互根互守,達到調神目的,從而減輕疼痛。另一方面,針刺的作用還在于激發精氣,疏導經脈,通調氣血,氣血通暢即可不痛。
近幾十年針麻臨床實踐中可以觀察到部分穴位具有一定全身性作用如:合谷、內關、足三里、三陰交、陽陵泉等[6]。另一方面較多的針麻工作者認為穴位有相對特異性,例如,甲狀腺手術常用合谷、內關、扶突;胃手術常用足三里、上亙虛等。至于穴位為什么有這樣的相對特異性,大多是用中醫的理論進行解釋,按照“經脈所過,主治所在”的循經取穴原則。
經過半個多世紀的發展,針麻具有一定鎮痛效果已得到公認,有研究表明外科手術時應用針刺方法可以減少麻醉藥用量40%[7]。針藥復合麻醉在術中還具有穩定呼吸和循環功能的作用。對于終末期肝臟疾病而接受肝移植術的患者實施針藥復合麻醉,可以有效降低術中發生低血壓的嚴重程度。而電刺激足三里可以控制術中血壓升高,減少術野出血[8]。研究表明針藥復合麻醉能夠減少麻藥用量,縮短蘇醒時間,減少麻醉復蘇過程中意外發生率,同時針藥復合麻醉可減少術后認知功能障礙的發生。針麻促進術后蘇醒、減少術后認知功能障礙的發生可能與減少麻藥用量有關[9]。研究表明針刺麻醉可以起到防治術后惡心嘔吐的效果。同時,在穴位選擇上,內關被普遍認為是抑制(PONV)效果最為確切的穴位[10]。研究認為,手術及麻醉會影響患者免疫功能,影響患者預后。針藥復合麻醉可減輕術后免疫抑制,加快恢復免疫功能[11]。有研究表明在冠心病患者行腹腔鏡膽囊摘除術時給予針刺復合全麻時靜脈血肌酸激酶(CK)、乳酸脫氫酶(LDH)和心肌肌鈣蛋白T (cTnT)的上升均減輕,說明針藥復合麻醉對心肌具有一定保護作用[12]。有研究報道針藥復合麻醉在開顱手術中也具有保護腦功能的作用[13]。
針麻聯合藥物用于機械通氣患者的鎮痛鎮靜能減少鎮痛鎮靜藥物用量,減少并發癥。

