單孔胸腔鏡肺葉切除術與三孔胸腔鏡手術治療早期的療效及對免疫功能和肺功能的影響
張 偉 張 林 趙雄飛 徐 鵬 四川省綿陽市第三人民醫院胸外科 621000
我國2015年數據統計,男性肺癌發病率及死亡率均居惡性腫瘤首位,女性發病率居惡性腫瘤首位,死亡率居第2位[1]。其中,非小細胞肺癌(NSCLC)占肺癌發生率的80%~85%[2]。目前,肺葉切除術聯合相應淋巴結清掃是治療NSCLC的首選手段[3]。傳統的胸腔鏡肺葉切除術一般采用三孔法,隨著技術的進步和觀念的改進,單孔胸腔鏡技術得到推廣。在既往的報道中,利用單孔胸腔鏡行肺段切除術的報道比較多[4],而使用單孔胸腔鏡肺葉切除術治療早期NSCLC的較少報道。本文通過回顧性分析,探討單孔胸腔鏡與三孔胸腔鏡肺葉切除術治療早期NSCLC的療效及對免疫功能和肺功能的影響。
1 對象與方法
1.1 觀察對象 回顧性分析2018年2月—2020年1月我院胸外科收治的66例行胸腔鏡肺葉切除術的NSCLC患者的臨床資料。納入標準:(1)符合肺癌的診斷標準,且術后病理檢測結果為NSCLC;(2)腫瘤直徑≤5cm,未發生胸壁大血管;(3)術前檢查未發生遠處轉移;(4)既往無胸腔手術,術中胸腔無粘連;(5)手術方式為胸腔鏡肺葉切除術+系統性淋巴結清掃。排除標準:(1)其他部位轉移的肺癌;(2)已發生遠處轉移或侵犯胸壁大血管;(3)術中轉開胸手術者。根據手術方式的不同分為單孔組和三孔組。單孔組28例,男19例,女9例,年齡35~78歲,平均年齡(62.12±12.56)歲;腫瘤部位:中上葉20例,下葉8例;腫瘤直徑21~45mm,平均腫瘤直徑(32.12±8.54)mm;TNM分期:Ⅰ期19例,Ⅱ期7例,Ⅲ期2例。三孔組38例,男25例,女13例,年齡32~76歲,平均年齡(61.12±11.76)歲;腫瘤部位:中上葉28例,下葉10例;腫瘤直徑22~47mm,平均腫瘤直徑(31.22±8.14)mm;TNM分期Ⅰ期24例,Ⅱ期11例,Ⅲ期3例。兩組一般資料比較差異無統計學意義(P>0.05)。本研究經醫院倫理委員會審批。
1.2 手術方法 單孔組采用單孔法:患者常規全麻,雙腔氣管插管,術中單肺通氣,健側臥位。消毒、在腋前線第4或第5肋間隙行3~5cm切口,放置切口保護套,胸腔鏡及手術操作器械均經此切口進入患者胸腔,術后于此切口后角放置引流管,常規關胸,縫合皮膚,對肺組織行冰凍病理檢查,術后將患者送至監護室。三孔組采用三孔法:術前準備與單孔法一致,術中分別于腋前線第4或第5肋間隙行3~4cm切口(主操作孔),腋后線第5~6肋間隙行1.5cm左右切口(副操作孔),腋中線第7肋間隙行2cm左右切口(觀察孔),行肺葉切除+清掃淋巴結,術后放置引流管,后續操作同單孔法。
1.3 觀察指標 (1)圍手術期指標:手術時間、術中出血量、術后24h胸腔引流量、拔管時間、術后住院時間及術后24h疼痛評分。疼痛評分采用視覺模擬量表(VAS)[9]進行,分值越高,表明疼痛越嚴重。(2)淋巴結清掃情況:淋巴結清掃數目、淋巴結清掃站數、N2淋巴結清掃數、N2淋巴結清掃站數。(3)兩組術后并發癥:肺部感染、肺漏氣、肺不張、胸腔積液、乳糜胸等。(4)免疫功能指標:于術前及術后7d分別檢測CD4+、CD8+、CD4+/CD8+、自然殺傷細胞(NK)。(5)肺功能指標:分別于術前及術后3個月行肺功能檢測,比較兩組用力肺活量(FVC)、第1秒用力呼氣容積(FEV1)及FEV1/FVC(%)指標。
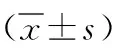
2 結果
2.1 圍手術期指標 單孔組平均手術時間長于三孔組,而術中出血量明顯少于三孔組,術后住院時間短于三孔組,術后24h VAS評分低于三孔組(P<0.05)。兩組術后24h胸腔引流量、拔管時間比較差異無統計學意義(P>0.05)。見表1。
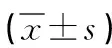
表1 兩組圍手術期指標比較
2.2 淋巴結清掃結果 兩組淋巴結清掃結果比較差異均無統計學意義(P>0.05)。見表2。
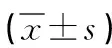
表2 兩組淋巴結清掃結果比較
2.3 術后并發癥 兩組術后并發癥發生率比較差異無統計學意義(P>0.05)。見表3。
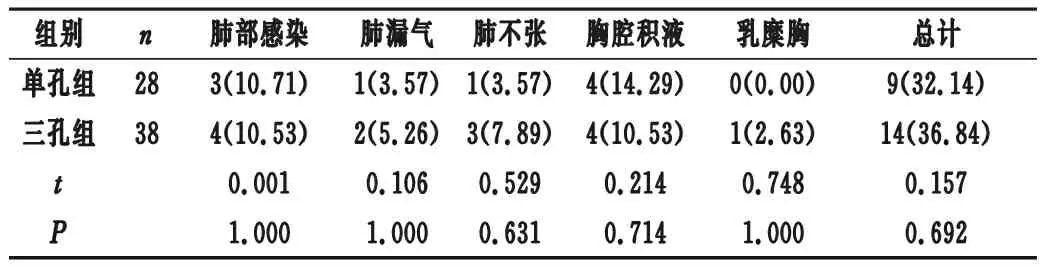
表3 兩組術后并發癥比較[n(%)]
2.4 免疫功能指標 術后7d,兩組CD4+、CD8+及NK均降低,且三孔組低于單孔組(P<0.05);三孔組CD4+/CD8+均低于術前及同期對照組(P<0.05)。見表4。
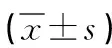
表4 兩組術前及術后7d免疫功能指標比較
2.5 肺功能指標 術后3個月,兩組FVC、FEV1及FEV1/FVC均升高(P<0.05),且單孔組高于三孔組(P<0.05)。見表5。
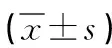
表5 兩組術前及術后3個月肺功能指標比較
3 討論
胸腔鏡下肺葉切除術是NSCLC患者一種安全、有效的治療方法,是胸外科治療疾病的重要手段。在不影響臨床療效、加快患者術后康復的情況下尋求更加微創的方法治療NSCLC是臨床胸外科醫師一直關注的重點[5]。隨著科學技術的進步和醫學水平的發展,胸腔鏡技術已日趨成熟,由原來的多孔慢慢向三孔、雙孔以及更微創的單孔發展。
在本文中,單孔組平均手術時間長于三孔組。分析原因可能是單孔組胸腔鏡和操作器械均從一個切口進出,器械之間會相互干擾,且單孔手術對術者及扶鏡者之間的配合度要求較高[6],因此,術中花費時間較長。但單孔手術切口長度較短,切口數量較少,避免了術中多切口對患者血管的損傷[7],減少了術中出血量,術后24h疼痛的程度較低,因此患者術后恢復較快,住院時間相應也縮短。單孔組術后僅在手術切口處留置引流管,相對來說位置較高不利于引流,因此,單孔組24h胸腔引流液少于三孔組,術后拔管時間長于三孔組,且術后胸腔積液的發生率略高于三孔組。
本文中,兩組淋巴結清掃總數、站數,N2淋巴結清掃總數、站數比較差異均無統計學意義。由此說明,單孔和三孔的手術治療效果相當,均可達到根治肺癌的目的[8]。一般情況下,由于肺動脈細支的存在,強行分離易造成更多肺組織的損傷,因此三孔組更易出現術后漏氣、肺不張等并發癥,因切口多,術后感染的情況也更易發生。本文中,兩組術后并發癥發生率比較差異無統計學意義,可能與本研究樣本量少有關,且三孔胸腔鏡手術相對較熟練。本文術后7d兩組免疫功能指標均降低,但三孔組下降程度更明顯,提示兩種術式均對患者免疫功能有一定的損傷[9],但單孔組恢復更快。分析原因可能是單孔鏡更微創、創傷更小,術中出血量更少,且避免了對周圍組織的損傷,機體應激反應小,因此免疫功能恢復更快。本文中,術后3個月兩組FVC、FEV1及FEV1/FVC均明顯升高,且單孔組比三孔組升高更明顯。說明肺癌術后患者的肺功能均得到恢復,但單孔組患者術后的恢復更好。這可能與單孔組較少破壞胸壁完整性,且創傷小,對前鋸肌、背闊肌及肋間肌等呼吸肌的損傷較小有關[10]。
綜上所述,兩種胸腔鏡均具備較好的臨床治療效果和整體安全性,但單孔胸腔鏡具備更微創的優點,對患者造成的手術切口及創傷更小,更利于患者的肺功能恢復。

