中醫延續性辨證施膳管理對乙型肝炎肝硬化失代償期營養風險狀態的影響*
王紅霞,張 琰,曹海英,韓 宇,許紅麗,王向麗
(1.河南省中醫院,河南 鄭州 450002; 2.河南中醫藥大學,河南 鄭州 450046)
肝硬化(hepatic cirrhosis)是一種臨床常見的彌漫性、進行性、慢性肝病,其發病率和病死率逐年增加[1-2],已成為全球健康負擔的主要原因[3]。肝硬化的病因因地而異,西方國家最常見的病因是酒精中毒、C型肝炎病毒感染和非酒精性脂肪性肝病,而亞太地區肝硬化的主要病因是乙型肝炎,其中我國有77%的肝硬化由乙型肝炎引起[4-6]。每年有10%的肝硬化患者發展為失代償,失代償期病情已無法逆轉,表現為肝功能減退及門靜脈高壓,患者會出現營養不良,發生上消化道出血、肝性腦病、繼發感染等并發癥,造成病死率增加[7-9]。據報道,肝硬化失代償期5年病死率高達70%~86%[10]。有研究顯示,高達80%的肝硬化患者存在營養不良的狀況[11-12],而充足的營養是肝硬化治療過程中對抗營養不良和感染的關鍵[13]。因此,對乙型肝炎肝硬化失代償期患者加強營養支持尤為重要。中醫延續性辨證施膳管理是根據患者的疾病證候、體質特點,結合食物的四性、五味及歸經,在患者出院后給予連續性的個體化膳食方案、膳食知識講解以及飲食管理等。目前,中醫辨證施膳在臨床中已經取得顯著的效果[14-16],但臨床尚缺乏對肝硬化失代償期水濕內阻證患者進行辨證施膳管理的相關研究。2018年8月—2020年6月,筆者采用中醫延續性辨證施膳管理治療乙型肝炎肝硬化失代償期水濕內阻證38例,觀察其對患者營養風險狀態的影響,總結報道如下。
1 一般資料
選擇河南省中醫院肝膽脾胃病科收治的乙型肝炎肝硬化失代償期水濕內阻證患者38例,其中男21例,女17例;年齡29~67歲,平均(47.8±9.36)歲;身體質量指數(BMI)平均(23.87±2.73)kg/m2;微型營養評分平均(9.11±1.03)分;中醫證候評分平均(22.89±4.83)分;Child-Pugh分級為B級32例,C級6例;合并慢性疾病23例;大專及以上學歷4例,高中學歷19例,初中及以下學歷15例;未婚1例,已婚35例,離異2例。
2 病例選擇標準
2.1 西醫診斷標準
按照《肝硬化中西醫結合診治方案(草案)》[17]和《慢性乙型肝炎防治指南(2015年更新版)》[18]中乙型肝炎肝硬化失代償期的診斷標準。
2.2 中醫辨證標準
按照《肝硬化中西醫結合診治方案(草案)》[17]辨證為水濕內阻證。主癥:①腹脹如鼓,按之堅滿或如蛙腹;②脅下痞脹或疼痛;③脘悶納呆,惡心欲吐;④舌苔白膩或白滑。次癥:①小便短少;②下肢浮腫;③大便溏薄;④脈細弱。具備主癥2項(第1項必備)和次癥1項即可確診。
3 試驗病例標準
3.1 納入病例標準
①符合上述西醫診斷標準和中醫辨證標準者;②年齡18~70歲者;③經微型營養評定量表評估確定存在營養不良風險者;④自愿受試并簽署知情同意書者。
3.2 排除病例標準
①合并心血管、腦血管、呼吸、消化、血液、泌尿系統等嚴重原發性疾病者;②惡性腫瘤患者;③伴有大量腹水、嚴重感染、上消化道出血、肝腎綜合征或肝性腦病Ⅱ度以上者;④因其他疾病長期服用某些肝毒性藥物者;⑤妊娠或哺乳期婦女;⑥精神病患者;⑦入組前進行營養干預者。
4 治療方法
患者在住院期間接受常規治療和飲食指導,主要包括:①詢問患者日常飲食,分析其飲食結構,根據患者病情和活動量,按照《中國居民膳食指南(2016)》[19]制定營養均衡的飲食方法;②告知患者日常飲食注意事項;③禁止飲酒、吸煙。
所有患者均辨證為水濕內阻證,治宜益氣健脾祛濕。方予四花利濕湯,藥物組成:木棉花15 g,雞蛋花9 g,厚樸花6 g,芫花9 g,蒼術9 g,茯苓30 g,澤瀉9 g,甘草6 g。隔兩日1劑,水煎服。膳食輔以山藥紅棗粥、蓮薏粥、扁豆紅棗湯、茯苓煮雞肝、黃芪燉牛肚、鵪鶉補脾湯、八寶全鴨、羊肉羹、黃豆紅棗茶、洋芋汁、蘋果汁,每周選擇1個食療方煮2碗,每日2次食用。忌食性寒食物,如苦瓜、海帶、馬齒莧、空心菜、荸薺等。
對所有患者采用中醫延續性辨證施膳管理。①成立中醫延續辨證施膳管理小組:小組成員主要包括營養師1名,負責制定患者的食譜;主任醫師2名,負責辨證;主治醫師1名,負責隨訪評估;研究生3名,負責數據收集、整理和統計分析。②健康管理平臺:研究生定期推送健康相關知識,強化辨證施膳管理的內容,動態獲取各網站的健康信息,并分類與實現個性化推送。③咨詢平臺:患者在咨詢平臺輸入相應關鍵詞或主題詞后即可收到后臺自動回復的內容,如對智能解答不滿意,可選擇與研究生一對一交流。研究生耐心解答問題,向患者及家屬講解科學選擇與辨別各類常規食物營養構成的方法和量化食品交換的方法,強調飲食營養均衡的重要性,并要求患者詳細記錄每天的飲食情況。2名研究生于每晚19:00~21:00輪流給予解疑,使患者的部分問題可在家自行解決,避免患者頻繁地往返醫院。④微信群:患者可在公眾群里相互交流,分享成功或失敗實例,如此可消除患者顧慮,使其積極主動配合膳食治療,促進康復。⑤醫師每周1次微信遠程視頻查房,評估患者營養需求和患者自我管理疾病的能力,及時調整營養治療方案。⑥患者在管理平臺的智能問卷版塊進行測評,反饋知識掌握程度、心理動態等,系統將自動統計、分析數據并及時將結果反饋給研究生,以便及時調整。
患者于連續接受治療6個月后判定療效。
5 觀測指標及方法
5.1 中醫證候評分
按照《中藥新藥臨床研究指導原則(試行)》[20]相關評分標準,對脘悶腹脹、胸脅疼痛、食欲不振、惡心嘔吐、大便稀溏、小便短少等主要癥狀按無、輕度、中度、重度分別計0,2,4,6分,評分越高表明癥狀越嚴重。
5.2 實驗室指標
抽取患者清晨空腹血,檢測血漿白蛋白(Alb)、天冬氨酸氨基轉移酶(AST)、谷丙轉氨酶(ALT)、總膽紅素(TBil)的水平。
5.3 微型營養評定量表評分
采用微型營養評估簡表(mini-nutrition short form, MNA-SF)[21]對患者營養狀況進行評估,該表包括進食量、體質量情況、BMI、活動能力、精神疾病、急性疾病或應激情況6個條目,滿分為14分。12~14分表示正常營養狀態;8~11分表示存在營養不良風險;≤7分表示營養不良。
5.4 安全性指標
于治療前后對患者進行血常規、尿常規、腎功能、電解質檢查,觀察有無毒副作用。
6 療效判定標準
按照《中藥新藥臨床研究指導原則(試行)》[20]相關標準。顯效:臨床癥狀、體征均明顯改善,中醫證候總積分減少≥70%。有效:臨床癥狀、體征均有所減輕,中醫證候總積分減少30%~<70%。無效:臨床癥狀無改善或加重,中醫證候總積分減少<30%。
7 統計學方法
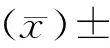
8 結 果
8.1 臨床療效
顯效13例,有效22例,無效3例,有效率為92.11%。
8.2 治療前后中醫證候評分對比
患者治療3個月和6個月的中醫證候評分均較治療前明顯下降,差異有統計學意義(P<0.01);患者治療6個月的中醫證候評分較治療3個月下降更為明顯,差異有統計學意義(P<0.01)。見表1。
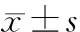
表1 乙型肝炎肝硬化失代償期患者治療前后中醫證候評分對比分,
8.3 治療前后實驗室指標對比
與治療前對比,患者治療3個月和6個月的Alb水平明顯升高,AST、ALT、TBil水平明顯下降,差異有統計學意義(P<0.01);與治療3個月對比,患者治療6個月的Alb、AST、ALT、TBil水平改善更為明顯,差異有統計學意義(P<0.01)。見表2。
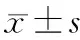
表2 乙型肝炎肝硬化失代償期患者治療前后實驗室指標對比
8.4 治療前后MNA-SF評分對比
患者治療3個月和6個月的MNA-SF評分均較治療前明顯升高,差異有統計學意義(P<0.01);患者治療6個月的MNA-SF評分較治療3個月升高更為明顯,差異有統計學意義(P<0.01)。見表3。
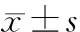
表3 乙型肝炎肝硬化失代償期患者治療前后MNA-SF評分對比分,
8.5 安全性評價
治療6個月后,患者血常規、尿常規、腎功能、電解質檢查均未見異常。
9 討 論
肝臟是機體糖、蛋白質和脂肪代謝的重要器官。肝硬化后,肝臟對糖、蛋白質、脂肪等營養物質及能量的代謝出現障礙,使機體處于營養不良狀態[22]。營養不良是肝硬化失代償期常見的并發癥[23],可導致患者殘疾、頻繁住院、住院時間延長、生活質量下降、生存期縮短,甚至導致死亡[24-26]。研究[27]發現,營養不良的病因主要包括營養攝入不足、合成減少、吸收不良、流失過多、代謝紊亂等。此外,營養不良被認為是乙型肝炎肝硬化失代償期發病率和病死率重要的預測因素[28-29]。相關研究指出,正確的飲食管理不僅可以滿足機體需求,減輕肝臟負擔,還能提高肝硬化患者血漿白蛋白水平,提高機體抵抗力,縮短住院時間,提高生活質量[30-32]。因此,采取針對性的飲食管理措施,確保肝硬化失代償期患者營養充足,對于減少營養不良的發生、降低病死率具有重要的意義[33]。目前,針對營養不良的干預措施包括中醫藥膳[34]、飲食管理[35]、營養制劑[36]、益生菌[37]等,但這些治療措施缺乏整體性和個體化的觀念,這在一定程度上限制了治療效果。
中醫學認為,乙型肝炎肝硬化可歸為“脅痛”“黃疸”“鼓脹”范疇,其發生營養不良的病因為先天稟賦不足、感染癘疫之毒、飲食失宜及七情內傷等因素;病機為脾虛、腎虛、肝郁,伴隨濕、熱、瘀、毒的形成,本虛標實相互影響;治療應從肝脾同調、脾腎同調、調理脾胃、行氣化濕等方面著手[38]。有研究發現,肝硬化失代償期的營養狀況與中醫證型存在一定的相關性[39]。中醫藥膳是健脾祛濕的有效手段[40]。肝硬化失代償期的癥狀主要包括乏力、納呆、腹脹、脅痛、小便短少等,本次研究經中醫辨證施膳治療后,患者的納呆、腹脹癥狀得到明顯改善。對本研究治療前后的中醫證候評分進行對比,結果顯示,治療3個月和6個月的中醫證候評分均顯著減低(P<0.01),且隨著時間的推移逐漸降低,表明中醫延續性辨證施膳管理可以有效緩解患者的癥狀,提高治療效果。張宇等[41]對乙型肝炎肝硬化失代償期患者進行健脾疏肝湯干預,結果治療組的中醫證候積分低于對照組,有效率高于對照組,此與本研究的結論相一致。
四花利濕湯能夠改善肝硬化的癥狀,作用機制可能與其能健脾祛濕保肝有關。方中木棉花性涼,味甘,歸大腸經,具有清熱、利濕、解毒的功效;雞蛋花性涼,味甘,歸肺、大腸經,具有清熱解毒、保肝的作用;蒼術性溫,味辛,歸脾、胃、肝經,燥濕健脾;厚樸花性溫,味苦、辛,歸脾、胃經,理氣化濕,健脾開胃;茯苓性平,味甘,歸脾經,利水滲濕,健脾寧心;澤瀉性寒,味甘,歸腎、膀胱經,清熱利濕消腫;芫花性溫,味辛,歸肺、脾經,瀉水逐飲;甘草性平,味甘,補脾益氣,清熱解毒。現代藥理學研究表明,木棉花提取物總黃酮具有改善肝損傷的作用[42];茯苓可有效抑制乙型肝炎病毒,且有保護肝臟的作用[43];澤瀉具有保護肝損傷、抑制轉氨酶升高和肝臟腫大等功效[44];甘草具有抗病毒、抑制肝纖維化等功效[45-46]。
有研究表明,Alb、AST、ALT、TBil等指標的變化能夠反映肝臟的功能及治療的效果,可在一定程度上評估和預測病情[47]。本研究結果顯示,患者在接受治療后,Alb水平顯著上升,AST、ALT、TBil水平顯著下降(P<0.01),且隨著治療時間的延長逐漸加強(P<0.01),提示中醫延續性辨證施膳管理可以改善乙型肝炎肝硬化失代償期患者的肝功能。此與羅美華[48]、章曉云等[49]對失代償期乙型肝炎肝硬化患者實施個性化營養方案可以促進肝功能恢復的研究結果是一致的。先前研究表明,營養不良與肝硬化失代償期患者并發癥發生率、生存期及生活質量密切相關[50]。肝功能的恢復可以促進機體對熱量、蛋白質等營養物質的吸收,從而改善患者的營養不良狀態[51]。因此,在給予營養支持的同時改善肝功能是糾正肝硬化失代償期營養狀態的重要舉措。本研究結果顯示,患者治療3個月和6個月的MNA-SF評分均顯著升高(P<0.01),證實了中醫延續性辨證施膳管理不僅可以促進肝硬化失代償患者肝功能的恢復,還可以改善乙型肝炎肝硬化失代償期患者的營養狀況,降低營養不良風險,促進身體健康,提高生活質量。此外,患者治療后的血常規、尿常規、腎功能、電解質檢查均未見異常,提示該方案安全,無毒副作用。
綜上所述,中醫延續性辨證施膳管理可以有效緩解乙型肝炎肝硬化失代償期水濕內阻證患者的臨床癥狀,改善患者的營養狀況,促進肝功能恢復,安全有效,為臨床提供了一種新的治療選擇。

