持續顱內壓監測預警在重型顱腦損傷手術患者中的臨床效果觀察
李 娜,潘 鋒(通信作者)
(郯城縣第一人民醫院神經外科 山東 郯城 276199)
重型顱腦損傷是腦損傷的嚴重類型,具有病情急,復雜,進展迅速,兇險程度高的特點,可合并胸、腹等多種損傷存在。顱腦損傷造成的腦損傷、腦出血及或繼發腦水腫,引起顱內壓升高,腦疝形成,是臨床患者致死、致殘率高主要原因。如何快速解除顱內壓升高,預防腦疝形成是臨床治療的關鍵點。標準大骨瓣開顱減壓是臨床最重要的手段,能快速有效控制顱內壓。如何能準確把握好手術時機,是保證臨床治療效果,有效改善患者預后的臨床難點。近年來,郯城縣第一人民醫院開展了重型顱腦損傷患者行持續顱內壓監測以預警顱內壓,能夠有效為確定重型顱腦損傷患者手術時機提供參考依據。本文選取2018 年1 月—2020 年10 月間郯城縣第一人民醫院收治的120 例重型顱腦損傷患者,分析在重型顱腦損傷手術中持續顱內壓監測預警的臨床效果,現報道如下。
1.資料與方法
1.1 一般資料
選取2018 年1 月—2020 年10 月間郯城縣第一人民醫院收治的120 例重型顱腦損傷患者,隨機將患者分為顱內壓監測預警組(觀察組)與傳統方法組(對照組)各60 例。納入標準:①頭部外傷史,入院時格拉斯哥昏迷(Glasgow Coma Scale, GCS)評分<8 分,神經系統有陽性體征,持續昏迷>6 h 以上、或再傷后24 h內再次昏迷>6 h,診斷符合閉合性顱腦損傷臨床重型的相關分類標準。排除標準:①入院后GCS 評分為3 分的瀕死患者;②開放性腦損傷;③急診手術患者;④合并嚴重多發傷;⑤有嚴重原發疾病患者;⑥有原發感染或嚴重感染傾向、原發性腦干損傷患者。觀察組男39 例,女21 例;年齡19 ~84 歲,平均(58.3±10.5)歲;入院時GCS 評分:3 ~4 分10 例,5 ~6 分27 例,7 ~8 分23 例;單純多處腦挫裂傷21 例,腦挫裂傷合并有硬腦膜下血腫16 例,腦挫裂傷合并有腦內血腫23 例。對 照 組 男37 例,女23 例; 年 齡20 ~85 歲,平 均(57.9±10.7)歲;入院時GCS 評分:3 ~4 分11 例,5 ~6 分25 例,7 ~8 分24 例。其中:單純多處腦挫裂傷22 例,腦挫裂傷合并硬腦膜下血腫17 例,腦挫裂傷合并腦內血腫21 例。兩組患者一般資料比較,差異無統計學意義(>0.05),具有可比性。本研究符合《赫爾辛基宣言》要求。
1.2 方法
持續顱內壓監測預警組(觀察組):(1)在患者辦理入院后,立即在患者腦實質或腦室內置入索菲薩顱內壓監護傳感探條。(2)床旁持續動態監測顱內壓,設定報警值,并記錄繪制顱內壓變化曲線。(3)依據顱內壓監測結果為依據,確定患者動態的、個性化的治療方案,及時、準確把握手術時機。(4)如果監測的顱內壓低于25 mmHg(1 mmHg ≈0.133 kPa)的患者,依據病情變化,可應用甘露醇等藥物降低顱內壓,同時動態復查顱腦CT;如果監測顱內壓升高大于25 mmHg,并持續30 min 以上患者,則提示該患者有開顱去大骨瓣減壓的指征,要及時評估,擇機手術;如果監測顱內壓大于45 mmHg 患者,要立即開顱減壓。傳統方法組(對照組):(1)患者辦理入院后,常規進行血壓、瞳孔及意識狀態等生命體征監測,動態、隨時復查顱腦CT。(2)病情變化評估主要依據患者意識狀態變化,瞳孔大小、光反射情況,顱腦CT 檢查腦組織結構變化的影像學表現等,依據此信息再綜合評估,確定開顱手術時機。兩組患者開顱減壓的手術方式,一般常規性治療方案,均一致。
1.3 觀察指標
(1)觀察指標:包括患者術后意識恢復時間,常見并發癥發生情況,住院時間;患者顱內壓升高情況下醫務人員反應時間和預后GOS 評分。出院隨訪10 個月,進行患者預后評分。(2)評價標準:根據監測指標,統計兩組患者術后意識恢復時間、平均住院時間和并發癥發生率,以及GOS 來評估兩組患者預后。5 分為恢復正常或基本恢復正常生活;4 分為可獨立生活,有輕度殘疾;3 分為生活需要幫助,有重度殘疾遺留;2 分為植物生存;1 分為死亡;4 ~5 分為預后良好;1 ~3 分為預后不良。
1.4 統計方法
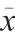
2.結果
2.1 兩組預后比較
觀察組預后良好率(63.33%)高于對照組(45.00%),差異有統計學意義(<0.05),見表1。
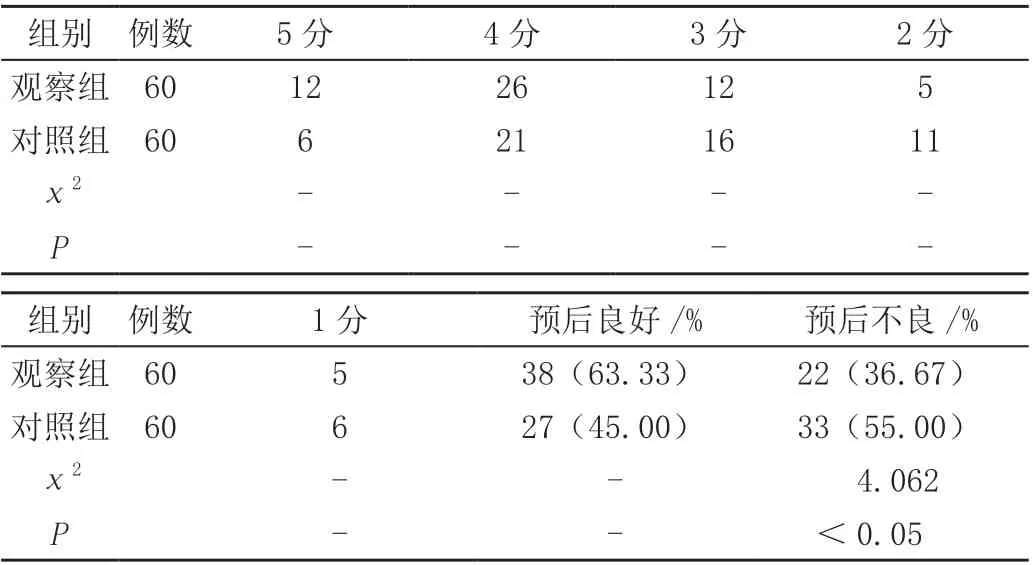
表1 兩組重型顱腦損傷患者GOS 評分比較
2.2 兩組治療指標比較
術后,觀察組感染電解質紊亂、腎衰竭、消化道出血、腦梗死并發癥總發生率低于對照組,差異有統計學意義(<0.05),見表2;術后,觀察組意識恢復時間早于對照組,平均住院時間均短于對照組,差異有統計學意義(<0.05),見表3;觀察組顱內壓增高情況下1 h 內醫務人員反應率(100.00%)高于對照組(68.33%),差異有統計學意義(<0.05),且觀察組均為及時反應,見表4。

表2 兩組術后并發癥出現率比較(例)
表3 兩組術后相關治療指標比較( ± s, d)
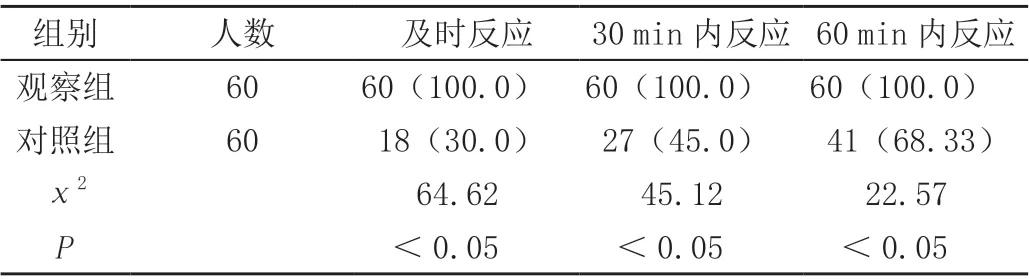
表4 兩組顱內壓增高情況下醫務人員反應情況比較[n(%)]
3.討論
顱腦損傷是臨床常見多發病,多因道路交通事故、高空墜落、跌倒等意外事件造成,發病率居創傷的首位,僅次于四肢。近年來,顱腦損傷的臨床診治水平及與其相關的基礎研究均取得了突出進展,但其病死率和致殘率仍高居全身各部位之首。重型顱腦損傷是腦損傷的嚴重類型,在整個顱腦損傷患者中占比超過20%,病死率致殘率較高。一直以來,降低重型顱腦損傷患者病死率致殘率是神經外科醫師所追求的目標。隨著科學技術的發展進步,越來越多的先進技術應用于臨床,為學科發展提供了越來越多的機遇和疾病治療手段。重型顱腦損傷患者顱內壓增高、腦疝是其致死致殘的主要原因。顱內壓增高是由于腦挫裂傷、顱內血腫,并由其并發的腦水腫所引起,是重型顱腦損傷常見癥狀。急劇升高的顱內壓是導致腦疝形成,繼發腦干損傷,心、肺、腎等多器官功能衰竭危及患者生命重要因素。因此,了解和掌握顱內壓變化是神經外科醫師救治重型顱腦損傷患者的關鍵及重要指標,如何控制患者顱內壓穩定在合理區間是臨床救治重型顱腦損傷,保障患者預后的關鍵。大骨瓣開顱減壓術能快速有效解除顱內高壓,減少繼發性神經損害,降低致殘致死風險,是改善患者預后關鍵一步,是臨床治療重型顱腦損傷的最有意義治療手段。
在臨床工作中,傳統方法是以患者臨床癥狀、體征和顱腦CT 腦結構性變化,如腦中線移位、環池有無等影像學資料,作為臨床評估顱腦損傷患者顱內壓水平的依據,根據預估的顱內壓變化水平制定治療方案,或給予患者經驗性脫水治療或手術治療。此方法主要依據醫生臨床經驗,具有一定盲目性和主觀性,尤其容易錯過患者開顱手術減壓最佳時機,喪失最佳治療機會。本研究通過有創持續顱內壓動態監測,對重型顱腦損傷患者行顱內壓預警,與傳統經驗性預測方法相比,有創動態顱內壓監測不僅能夠實時監測顱內壓情況,而且依據顱內壓變化曲線也能反映出顱內壓動態變化過程,對患者顱內壓變化評估更具科學性、客觀性;不僅能夠避免或減少甘露醇等脫水劑使用帶來的不利因素,降低并發癥,而且能夠為臨床預警病情變化,做到精準評估,把握手術時機,預防腦疝發生。持續動態顱內壓監測,可降低臨床醫師治療重型顱腦損傷盲目性、主觀性帶來的不足,提高治療規范性。當兩組患者顱內壓增高到病情變化時,醫務人員反應時間有明顯不同,進一步印證了顱內壓監測對預防腦疝發生的有效性。本文結果顯示,觀察組預后良好率(63.33%)高于對照組(45.00%),差異有統計學意義(<0.05)。本文結果與余文運等、葉春芬與王坤玉、華言國等一致。進一步印證了顱內壓監測用于預警重型顱腦損傷手術時機有明顯的治療優勢。顱內壓監測可以應用于顱腦創傷患者圍手術期救治的全過程中。在顱內壓監測下,術前可以動態、客觀和科學的判斷手術指征;術中可預警有無顱內遲發病變并提示及時進行相應處理;術后持續動態顱內壓監測可以降低鎮靜鎮痛而帶來的意識觀察的難度,對顱內病變及時預警,為檢查和治療贏得先機。
綜上所述,重型顱腦損傷患者進行持續動態的顱內壓監測,可準確預警手術時機,制定個性化精準治療方案,對改善患者預后具有重要的臨床意義。建議神經外科醫生準確掌握這一技術,利用這一技術手段,提供更具客觀性和科學性信息,提高顱內高壓管理的效果,這也是精準治療一部分。因此,顱內壓監測是重型顱腦損傷臨床管理中不可或缺的重要手段,具備臨床應用價值。

