凸陣探頭輔助髂筋膜間隙阻滯在髖關節置換術圍術期鎮痛的應用
林漢城 周毅娟
1 廈門大學附屬第一醫院麻醉科,福建省廈門市 361022; 2 廈門市海滄醫院麻醉科
髖部骨折是老年人跌倒后最常見的,也是最嚴重的骨科創傷之一[1],患者往往合并多種嚴重的基礎疾病(如COPD、高血壓、糖尿病等),加之骨折所引起的大量出血、疼痛、深靜脈血栓形成和肺部并發癥使其致殘率和死亡率隨時間的延長而明顯升高[2-4]。因此,對于老年患者髖部骨折,特別是移位性的股骨頸骨折,及時手術仍是治療的重要手段,而髖關節置換術是目前主要的治療方式[5]。骨折使具有敏感痛閾的骨膜引起劇烈的疼痛,尤其是術前的過床和腰麻定位時的側臥屈曲更是極度痛苦。雖然應用阿片類藥物(如芬太尼)能在一定程度上緩解疼痛,但也僅限于靜息疼痛,對于動態疼痛則收效甚微[6]。此外阿片類藥物的副作用(特別是對老年人)可加劇術后譫妄、惡心嘔吐、嗜睡,甚至呼吸抑制的風險,嚴重影響患者的手術預后。
為此,亟需探究一種新的鎮痛方案,考慮髖關節受腰叢分支神經:股神經、閉孔神經和股外側皮神經的支配(走行于髂筋膜深面,同位于髂筋膜間隙內)[7],實施髂筋膜間隙阻滯(Fascia iliaca compartment block,FICB)不僅可以減少阿片類藥物的消耗及其副作用的發生,而且具有良好的術后鎮痛作用[8-10],提高患者腰麻的舒適度和滿意度。本研究旨在評估超聲引導下髂筋膜間隙阻滯在老年髖關節置換術圍術期鎮痛的應用療效,為其在臨床中的推廣和應用提供參考依據。
1 資料與方法
1.1 一般資料 本研究經醫院倫理委員會批準,告知患者和(或)家屬并簽署知情同意書。選取2019年5月—2021年4月于本院擬行擇期單側髖關節置換術的老年患者60例。納入標準:(1)年齡60~95歲;(2)ASA分級Ⅰ~Ⅲ級。排除標準:(1)認知功能障礙;(2)嚴重肥胖:體重指數(BMI)>35;(3)存在FICB和腰麻禁忌證;(4)對局麻藥過敏和長期阿片類藥物的服用者。采用隨機數字表法將患者分為靜脈注射芬太尼組(IVFE組)和髂筋膜間隙阻滯組(FICB組),每組30例。兩組一般臨床資料比較無統計學差異(P>0.05)。見表1。
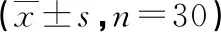
表1 兩組一般資料比較
1.2 研究方法 患者術前常規禁食8h、禁飲2h,未用術前藥;入室后給予吸氧(5L/min)、監測生命體征,橈動脈穿刺監測有創動脈壓;對患者再次進行完整的視覺疼痛模擬評分(分值0~10分,評分越高越疼痛)解釋,以達到完全理解。IVFE組患者每次靜脈注射芬太尼0.5μg/kg,根據疼痛評分追加芬太尼(≤3次),5min后取側臥屈曲位,患肢朝上,于L3~4行單次細針腰麻(Spinal anesthesia,SA),給予0.375%的輕比重羅哌卡因10~15mg;調整麻醉平面達T10水平即行手術。手術由同一組外科醫生完成。FICB組行髂筋膜間隙阻滯后,觀察15min后再行腰麻(方法同上)。FICB方法同Yuan Q等[11]論述報道的,即髂前上棘上入路法:患者平仰臥位,將凸陣探頭橫向置于髂前上棘上方,然后緩慢向內側滑動,確定腰大肌位于髂肌內側,且高回聲髂筋膜覆蓋其表面。按壓探頭并使其尾部向臍傾斜以確保視野內未見腸道;然后,采用平面內進針技術,神經阻滯針(21G×100mm;Pajunk,Germany)沿髂肌表面由外向內上側方向推進,直至針尖位于髂筋膜下方并靠近腰大肌。注入生理鹽水3ml,觀察液體擴散情況,回抽無血后緩慢注入0.25%羅哌卡因30ml[12],在注射過程中根據影像調節針尖位置,使藥液充分擴散,可觀察到局麻藥覆蓋髂肌和腰大肌或在髂肌和腰大肌之間擴散,拔出針頭,覆蓋小敷料。患者切皮前10min內接受負荷劑量0.5μg/kg右美托咪定后連續泵注0.2~0.5μg/(kg·h)至術畢前30min;術中根據血流動力學的波動(基線值±20%)給予適量的麻黃堿或去甲腎上腺素。術后予標準化鎮痛護理,即自控靜脈鎮痛泵(Patient-controlled intravenous analgesia,PCIA)及追加鎮痛藥,泵液為地佐辛0.3mg/kg+氟比洛芬酯200mg+帕諾洛司瓊0.5mg+生理鹽水至100ml。
1.3 觀察指標 采用視覺模擬疼痛(VAS)評分評估干預前,干預后5min、10min、15min,腰麻定位時,術畢時,術后4h、8h、12h、24h及48h患者的疼痛程度。記錄干預前、腰麻定位時及術畢時患者的平均動脈壓及心率情況。記錄并比較兩組患者術后相應時間點PCIA按壓次數及追加鎮痛藥的例數。記錄患者腰麻定位的質量(0,不滿意;1,滿意;2,良好;3,最佳)和操作時長。由病房護士記錄患者術后48h內的麻醉相關不良反應(如頭暈頭痛、惡心嘔吐、譫妄、尿潴留等)及首次下床時間。統計患者對麻醉的滿意度(是/否)。
2 結果
2.1 兩組各時點的VAS評分比較 兩組干預后VAS評分均顯著降低,而IVFE組VAS評分在腰麻定位時再次顯著升高(P<0.05)。與IVFE組相比,FICB組術后4h、8h、12h的VAS評分均有顯著降低(P<0.05)。術后其他時點的VAS評分差異無統計學意義(P>0.05)。見表2。
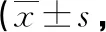
表2 兩組各時點VAS評分比較分)
2.2 兩組三個時間點的平均動脈壓及心率比較 與干預前相比,IVFE組腰麻定位時的平均動脈壓和心率均顯著升高(P<0.05),而在FICB組則明顯降低(P<0.05),術畢時均表示出顯著的降低(P<0.05)。兩組間在腰麻定位時存在明顯差異(P<0.05),其他時點無統計學差異(P>0.05)。見表3。
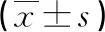
表3 兩組平均動脈壓及心率的比較
2.3 兩組術后相應時間點PCIA按壓次數比較 與FICB組相比,IVFE組術后4h、8h、12h及24h的PCIA按壓次數顯著增加(P<0.001),而在術后48h時未見明顯差異(P>0.05)。見表4。
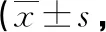
表4 兩組術后PCIA按壓次數比較次)
2.4 兩組腰麻定位的質量、操作時長、麻醉滿意度及術后首次下床時間比較 FICB組患者腰麻定位質量、操作時長和麻醉滿意度均顯著優于IVFE組(P<0.05)。術后首次下床活動時間明顯短于IVFE組(P=0.001)。見表5。
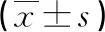
表5 兩組腰麻定位的質量、操作時長、麻醉滿意度及術后首次下床時間比較
2.5 兩組術后麻醉相關不良反應及追加鎮痛藥的例數比較 兩組各不良反應對比差異無統計學意義(P>0.05),但IVFE組不良反應總發生率顯著高于FICB組(P=0.001)。術后追加鎮痛藥的例數IVFE組顯著多于FICB組(P=0.002)。見表6。
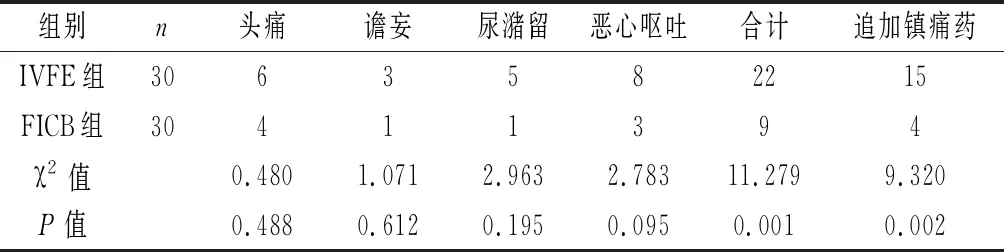
表6 兩組術后麻醉相關的不良反應發生率比較(n)
3 討論
本研究是一項單盲、隨機對照試驗,FICB操作和芬太尼注射、腰麻分別由2名技術經驗豐富的麻醉醫生實施,未對IVFE組患者進行FICB安慰劑對照實驗[13]。依據Vermeyle K等[14]研究顯示腹股溝韌帶上入路局麻藥擴散的MRI顯像特征,采用了未曾報道的凸陣探頭超聲引導下髂前上棘上入路法以求探索出一種更完善的阻滯技術。試驗除了靜態疼痛評分外,未采取任何方法來評估芬太尼或FICB的療效,筆者認為在SA定位前和術后的任何被動髖關節屈曲、內旋的運動都是額外的、不必要的疼痛刺激。
腰叢作為髖關節的重要支配神經叢,自Dalens B等[15]闡述并實施FICB成功阻滯腰叢分支后,大量的研究報道進一步證實髂筋膜間隙阻滯是一種極具價值的前路腰叢阻滯技術[2, 9, 16],也進行了不同的輔助方法和進針入路的比較。以此闡明了無論如何阻滯腰叢的分支神經,結果才是重點,不必拘泥于特定技術。FICB是一種操作簡便、安全有效的鎮痛方法。隨著超聲技術的普及[17-18],實現了神經阻滯的精準定位,提高和完善了鎮痛效果且并發癥很少,然而藥液的不定向擴散和異變的神經走向影響了阻滯效果,本研究放棄常規的高頻線陣探頭而運用凸陣探頭使藥液直接覆蓋腰大肌表面,用較小的劑量阻滯更多的腰叢分支以達到更佳的鎮痛效果。為此,筆者將在今后進行不同探頭下FICB的鎮痛優劣的比較試驗。
對于髖關節置換術,腰麻一直是首選的麻醉技術[19-20],不僅麻醉效果確切、鎮痛完善,還可以輔助術后鎮痛,然而其對患者的血流動力學影響較大。本研究發現單側腰麻和嚴格控制麻醉平面是不錯的改良方法[21]。良好的體位是腰麻成功的先決條件,然而極度的疼痛造成肢體的僵硬成了理想體位的阻礙,因而在定位時提供足夠的鎮痛不僅能提高患者的舒適度,而且改善了腰麻的體位,從而快速完成腰麻[22],本研究結果顯示,FICB組患者腰麻的定位質量、操作時長及麻醉滿意度具有顯著優勢。
本研究中,兩種干預措施的VAS評分均顯著降低,然而相較于靜脈注射芬太尼,超聲引導下FICB,在腰麻定位時能提供更佳的鎮痛作用,患者的血壓和心率也更加平穩,避免術中血流動力學劇烈波動引起心腦血管意外,且執行腰麻的時間更短、定位質量更高。Bantie M等研究者[6]將IVFE、FICB和股神經阻滯三者相互比較,也提出與本研究相似的結論。然而,其IVFE組在定位時的VAS評分比本研究更低,這可能與其芬太尼使用的劑量較大有關,但其未對術后的鎮痛差異做進一步研究。
筆者在日常的臨床工作中發現,髖部骨折的老年患者不僅需要顧及包括術前、術中及術后整個圍術期的疼痛管理,對靜脈鎮痛藥的副作用和麻醉相關不良反應也是不容忽視。本研究結果證實,FICB的實施相關不良反應總發生率較低。本研究尚存不足之處,患者實施FICB時未按公斤體重給予羅哌卡因,可能造成部分患者鎮痛的不足或超長,影響疼痛的評分;患者性別比例差異較大,樣本量小,雖然符合統計學的樣本量,但還需進一步進行多中心大樣本量的臨床探討研究。
綜上所述,對于髖部骨折的老年患者,超聲引導下髂筋膜間隙阻滯提供了更佳的圍術期鎮痛,改善患者體位質量,縮短腰麻時間,對患者血流動力學影響小,且并發癥很少,因而可能更實用于老年髖關節置換術。

