新型動態適形弧技術在周圍型肺癌立體定向放射治療中的應用
魏 鵬, 張愛平, 陳其超, 楊君東, 劉衛東, 葉書成
(1.濟寧醫學院附屬醫院腫瘤科, 山東 濟寧 2720002.濟寧腫瘤醫院放射治療中心, 山東 濟寧 272011)
肺癌是臨床中最常見的腫瘤,根據國際癌癥研究機構(International Agency for Research on Cancer,IARC)2021年最新發布的全球癌癥統計報告,肺癌已成為全球發病率第二和死亡率第一的癌癥[1,2]。根據我國國家癌癥中心數據統計顯示,每年新發肺癌病例接近80萬例,其中約80%為非小細胞肺癌[3]。立體定向體放射治療(stereotactic body radiation therapy,SBRT)已成為不能手術或者拒絕手術的早期非小細胞肺癌患者的標準治療手段[4]。動態適形弧放射治療(dynamic conformal arc therapy,DCAT)技術是將多葉準直器的適形能力與旋轉弧形射束相結合,從而產生適用于腫瘤部位的持續改變的劑量分布。DCAT相對于目前常用的容積旋轉調強放射治療(volumetric-modulated arc therapy,VMAT)在降低多葉準直器、機架角度與腫瘤靶區運動之間的相互影響的同時大大減少了治療時間,被用于各類腫瘤的治療[5,6]。相對于劑量率恒定且無子野形狀優化功能的傳統動態適形弧(classical dynamic conformal arc,CDCA)技術,Monaco治療計劃系統提供了劑量率可變與子野形狀優化功能的現代動態適形弧(modern dynamic conformal arc,MDCA)技術。本研究對比了2種不同技術的SBRT放射治療計劃在劑量學上的差異,為臨床應用提供參考。
1 資料與方法
1.1臨床資料:回顧性分析濟寧醫學院附屬醫院2016年1月至2020年1月期間行SBRT治療的15例周圍型肺癌患者,其中5例左側肺癌,10例右側肺癌,年齡52~86歲,平均年齡(68±11)歲,男性8例,女性7例。
1.2納入與排除標準:納入標準:有完整的臨床病例資料;患者診斷為周圍型非小細胞肺癌;未發現遠處轉移。排除標準:有放射治療禁忌癥患者。
1.3儀器設備:采用Brilliance Big Bore CT模擬機(荷蘭飛利浦公司);Versa HD型醫用電子直線加速器(瑞典醫科達公司);以及Monaco 5.11.03放射治療計劃系統(瑞典醫科達公司)。
1.4定位方法:采用立體定向固定體架、腹壓板和真空負壓袋相結合的方式進行患者仰臥位體位固定,雙手交叉自然抱頭。使用Brilliance大孔徑CT模擬機進行四維CT掃描。掃描范圍為上界環狀軟骨,下界第12胸椎(包括整個全肺),掃描條件為120kV,300mAs,3mm層厚螺旋掃描。
1.5靶區與危及器官勾畫:由胸部腫瘤病區高年資醫師根據國際輻射單位和測量委員會(International Commission on Radiation Units and Measurements,ICRU)62號報告,將窗寬和窗位分別調至1000 HU和-600 HU,進行10個時相的腫瘤靶區(gross tumor volume,GTV)勾畫。將10個時相的GTV在平均密度投影圖像上生成內靶區(internal target volume,ITV)。計劃靶區(planning target volume,PTV)為ITV在三維方向上均勻外擴5mm的區域。參考美國放射治療腫瘤學組(Radiation Therapy Oncology Group,RTOG)標準[7],勾畫全肺、心臟、脊髓、肋骨、大血管、食管、氣管樹等危及器官。
1.6治療計劃設計:靶區PTV處方劑量為48Gy,治療次數為4次,要求100%的處方劑量包繞95%的PTV體積,90%處方劑量至少包含99%的PTV體積。應用Monaco5.11.03治療計劃系統進行計劃設計,采用非均整高劑量率模式6 MV FFF X射線,最大劑量率為1400 MU/min,計算網格為2mm,統計學不確定度為0.5%,Versa HD型醫用電子直線加速器模型,80對多葉準直器,葉片寬度為5mm,治療角度為220度的單弧動態適形弧。CDCA計劃劑量率恒定,無子野形狀優化功能,而MDCA計劃劑量率可變且具有子野形狀優化功能。其他優化參數2種計劃保持一致。參考美國放射治療腫瘤學組(Radiation Therapy Oncology Group,RTOG)標準,MDCA和CDCA計劃均按95%的PTV接受100%的處方劑量進行歸一化處理。見圖1。

圖1 2種治療計劃的劑量分布圖
1.7治療計劃評估:靶區PTV劑量參數:靶區最大劑量Dmax、最小劑量Dmin、平均劑量Dmean、適形度指數(conformity index,CI)、均勻性指數(heterogeneity index,HI)和梯度指數(gradient index,GI)。CI=(TVPI)2/(TV*VPI),式中TVPI為處方劑量線所包圍的靶區體積,TV表示靶區體積,VPI表示處方劑量線包圍的所有區域的體積,CI值越接近1表明靶區適形度越好;HI=D5%/D95%,式中D5%和D95%為包圍PTV體積的5%和95%的最小劑量,HI值越接近1表明靶區均勻性越好;GI=V50%/TV,式中V50%為50%處方劑量線所包圍的所有區域的體積,GI值越小表明劑量跌落的越快[8]。危及器官評價參數:評價脊髓、心臟、肋骨、大血管、食管、氣管樹等危及器官的最大受照劑量Dmax;雙肺Dmean、V13.5Gy、V12.5Gy以及除靶區PTV外的所有正常組織(healthy tissue,HT)的Dmean;其中Dmean表示雙肺接受照射劑量的平均值,V13.5Gy、V12.5Gy分別表示13.5 Gy和12.5 Gy劑量照射肺體積的絕對體積。治療計劃執行效率平均參數:評價治療計劃的機器跳數和出束時間。
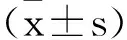
2 結 果
2.1靶區和危及器官劑量學比較:2種計劃靶區和危及器官劑量參數結果列于表1。兩種計劃得到的靶區和危及器官的劑量學參數均能滿足臨床需求。兩種計劃得到的靶區Dmax、HI均無統計學差異(P>0.05);MDCA計劃的Dmean和Dmin分別低于和高于CDCA計劃,差異有統計學意義(t=-2.766、4.774,P<0.05);MDCA計劃在CI和GI上明顯優于CDCA計劃,差異有統計學意義(t=15.791、-12.055,P<0.05)。圖1顯示了一例患者的2種計劃的平面劑量分布圖。MDCA計劃得到的雙肺Dmean、V13.5、V12.5均低于CDCA計劃,差異有統計學意義(t=-4.712、-3.604、-2.923,P<0.05);兩種計劃得到的心臟、食管、氣管樹、脊髓的Dmax等參數相比均無統計學意義(P>0.05);對于肋骨Dmax、大血管Dmax和HT Dmean等參數MDCA計劃低于CDCA計劃,差異有統計學意義(t=-5.799、-3.943、-4.774,P<0.05)。
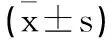
表1 15例周圍型肺癌患者不同計劃的靶區和危及器官劑量參數
2.2治療計劃執行效率比較:MDCA計劃的機器跳數與CDCA計劃相比差異無統計學意義(P>0.05);MDCA計劃和CDCA計劃的平均出束時間分別為98.51和84.87s,MDCA計劃與CDCA計劃相比增加了16.07%,差異有統計學意義(t=-8.824,P<0.05)。見表2。
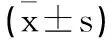
表2 15例周圍型肺癌患者不同治療計劃執行效率參數
3 討 論
SBRT具有單次劑量大、治療分次少、腫瘤體積小等特點,單次劑量的增大導致計劃具有較大的機器跳數,增加了單次治療時間。Stathakis等[6]報道了DCAT與VMAT相比,DCAT可以獲得與VMAT近似的劑量分布,但DCAT的機器跳數降低了2.5倍,大大縮短了治療時間。治療時間縮短可以減輕患者的不適感,降低患者分次內體位移動、器官體積變化等不確定因素對治療精度的影響,同時治療時間的縮短可以提高加速器的利用效率。
本研究中,2種計劃靶區PTV的Dmax和HI均沒有明顯差異,但是PTV的Dmin有明顯差異,顯示MDCA計劃要高于CDCA計劃。CI和GI有顯著差異,MDCA計劃具有更好的劑量適形度,同時具有更快的劑量跌落,降低了靶區周圍的危及器官。MDCA計劃在雙肺Dmean、V13.5Gy、V12.5Gy,肋骨Dmax、大血管Dmax以及正常組織的Dmean明顯優于CDCA計劃,降低了放療相關毒副反應。子野形狀優化與可變劑量率的應用,增強的計劃的質量。在機器跳數方面,2種計劃沒有顯著性差異,但在出束時間上MDCA計劃要大于CDCA計劃,主要由于MDCA計劃子野數量的增多。與傳統模式相比,無均整濾過模式具有半影小、散射小,適合治療肺部等小體積靶區等優點,被廣泛應用到臨床[9]。我們前期也做過相關研究,結果顯示無均整過濾模式相比傳統模式出束時間縮短了52.9%,平均劑量率提高了110.6%[10]。本研究應用了無均整濾過模式,最大劑量率可達1400MU/min,2種計劃出束時間都在2min以內,大大縮短了治療時間。
綜上所述,MDCA和CDCA計劃在靶區劑量覆蓋方面均能滿足臨床要求,但在靶區適形度和劑量梯度方面優于CDCA計劃,同時MDCA計劃可以更好的保護雙肺、肋骨、大血管和正常組織。臨床中推薦選擇使用子野形狀優化和可變劑量率功能的MDCA計劃。

