胰島素治療肺結核合并2型糖尿病的療效
汪胤
410013 湖南省胸科醫院,湖南長沙
近年來,隨著我國糖尿病發患者群的逐漸增加,糖尿病也逐年低齡化。與此同時,肺結核疾病的患病率也在逐年攀升。肺結核合并糖尿病患者的發病率較高。同時兩種疾病互相影響。對于肺結核合并糖尿病患者的治療主要從控制血糖水平為主[1]。以往糖尿病患者控制血糖主要以藥物為主。但是當患者合并肺結核后,單一服用降糖藥物臨床效果并不顯著。由于2型糖尿病合并肺結核患者的逐年遞增,嚴重威脅著人們的健康和生命安全,逐步引發較多關注。因此,良好的血糖控制可以使得肺結核合并糖尿病的癥狀得以改善,最大程度上促進肺結核的康復。為了驗證其臨床價值,本次選取湖南省胸科醫院患者進行調查研究,現報告如下。
資料與方法
選取2019年10月-2020年10月在湖南省胸科醫院接受肺結核合并2型糖尿病治療的62例患者作為研究對象。按照隨機數字表法分為兩組,各31 例。試驗組男18例,女13例;年齡45~77歲,平均(61.00±1.07)歲;病程3~10年,平均(6.50±0.82)年;學歷水平:小學學歷5 例,初中學歷20 例,大專及以上學歷6例。對照組男20 例,女11 例;年齡46~77 歲,平均(61.50±1.25)歲;病程4~10年,平均(7.00±0.95)年;學歷水平:小學學歷6例,初中學歷18例,大專及以上學歷7例。兩組患者基本資料比較,差異無統計學意義(P>0.05),具有可比性。
納入標準:①符合2 型糖尿病、肺結核的診斷標準;②痰涂片抗酸桿菌屬于陽性;③空腹血糖2次均≥9.0 mmol/L;④餐后血糖均>12.0 mmol/L[2]。
排除標準:①器官衰竭者;②身患嚴重心肺疾病者;③合并其他干擾性疾病者。
方法:所有參與研究的患者均在試驗前1 周禁止使用任何藥物,可以繼續口服降糖藥、皮下注射胰島素及嚴格控制飲食等[3]。對照組采取二甲雙胍(生產企業:石家莊以嶺藥物股份有限公司;批準文號:H20054790)進行口服(具體用藥劑量據患者血糖情況調整),1 個月為1 個療程,連續接受治療3 個療程。給予試驗組應用胰島素進行治療(具體用藥劑量據患者血糖情況調整),將空腹血糖把控在7.0 mmoL/L 左右,餐后血糖控制在10 mmol/L左右。
觀察指標:①炎癥因子評價。檢查肺結核患者用藥前后身體炎癥因子水平,指標包括白介素6(IL-6)、白介素8(IL-8)和腫瘤壞死因子(TNF-α)[4]。②兩組患者治療前后的空腹血糖(FBG)、餐后2 h血糖(2 hPG)和糖化血紅蛋白(HbA1c)等血糖水平進行觀察比較。③分析兩組患者同時使用不同藥物治療3個月后的臨床有效率。a.顯效:患者肺結核病灶表現為吸收,程度在>50%,呈現出鈣化、纖維化現象,呈現出空洞閉合現象,對患者實施痰菌檢測,獲得陰性結果,患者臨床癥狀均轉為正常;b.有效:患者病灶表現為吸收,程度<50%,空洞有效縮小,對其實施痰菌檢測,獲得陰性結果,患者臨床癥狀獲得改善;c.無效:患者肺部病灶呈現出較差吸收,空洞未表現出顯著改變,甚至表現出擴大現象,對患者實施痰菌檢測,仍獲得陽性結果,臨床癥狀未發生變化。總有效率=(顯效+有效)/總例數×100%。④兩組患者給予治療后的痰菌轉陰率比較。
統計學方法:采用SPSS 17.0 統計學分析系統展開數據處理;計量資料用(±s)表示,采用t檢驗;計數資料用[n(%)]表示,采用χ2檢驗;以P<0.05 為差異有統計學意義。
結 果
兩組患者炎癥因子評價:治療前,兩組患者IL-6、IL-8和TNF-α水平比較,差異無統計學意義(P>0.05);治療后,兩組患者IL-6、IL-8 和TNF-α 水平均低于治療前,試驗組用藥效果優于對照組,差異均有統計學意義(P<0.05),見表1。
表1 兩組患者炎癥因子評價(±s)
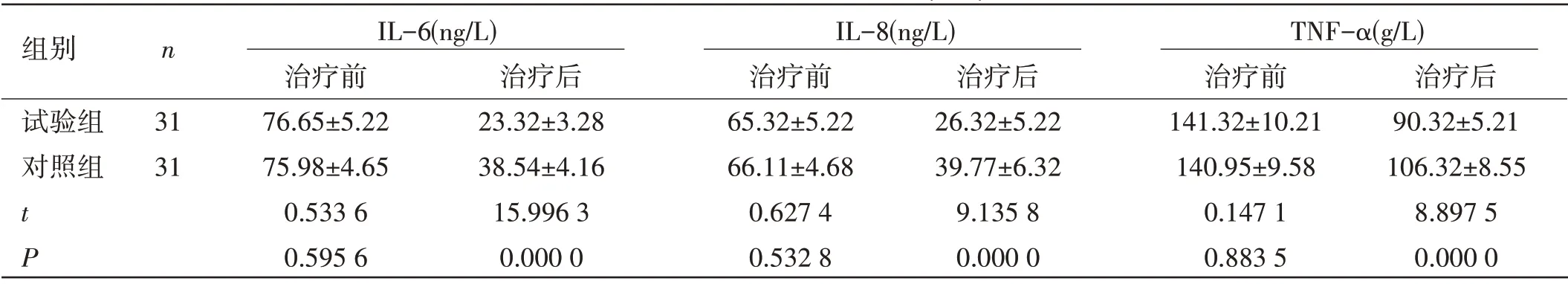
表1 兩組患者炎癥因子評價(±s)
組別 n IL-6(ng/L) IL-8(ng/L) TNF-α(g/L)治療前 治療后 治療前 治療后 治療前 治療后試驗組 31 76.65±5.22 23.32±3.28 65.32±5.22 26.32±5.22 141.32±10.21 90.32±5.21對照組 31 75.98±4.65 38.54±4.16 66.11±4.68 39.77±6.32 140.95±9.58 106.32±8.55 t 0.533 6 15.996 3 0.627 4 9.135 8 0.147 1 8.897 5 P 0.595 6 0.000 0 0.532 8 0.000 0 0.883 5 0.000 0
兩組患者血糖水平改善情況比較:用藥前,兩組患者的FBG、2 hPG 與HbA1c血糖水平比較,差異無統計學意義(P>0.05);用藥后,試驗組患者的FBG、2 hPG 與HbA1c血糖水平低于對照組,差異有統計學意義(P<0.05),見表2。
表2 兩組患者血糖水平改善情況比較(±s)
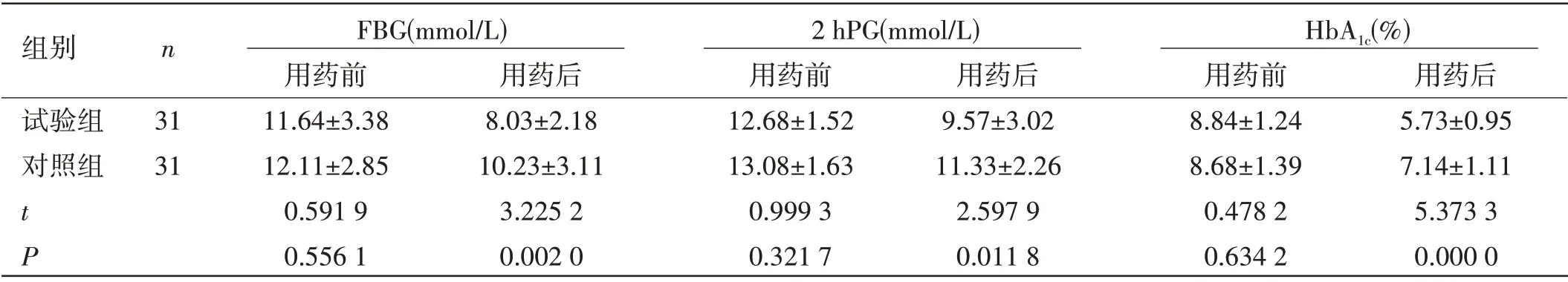
表2 兩組患者血糖水平改善情況比較(±s)
組別 n FBG(mmol/L) 2 hPG(mmol/L) HbA1c(%)用藥前 用藥后 用藥前 用藥后 用藥前 用藥后試驗組 31 11.64±3.38 8.03±2.18 12.68±1.52 9.57±3.02 8.84±1.24 5.73±0.95對照組 31 12.11±2.85 10.23±3.11 13.08±1.63 11.33±2.26 8.68±1.39 7.14±1.11 t 0.591 9 3.225 2 0.999 3 2.597 9 0.478 2 5.373 3 P 0.556 1 0.002 0 0.321 7 0.011 8 0.634 2 0.000 0
兩組患者療效比較:兩組治療總有效率比較,差異無統計學意義(P>0.05),見表3。
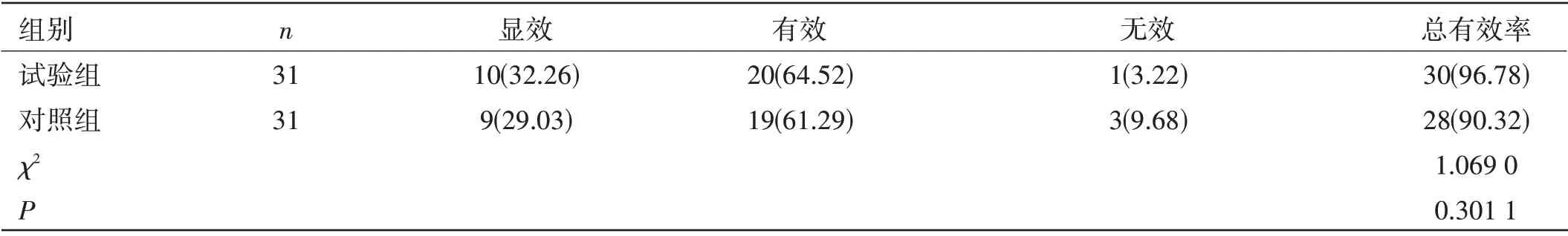
表3 兩組患者效療比較[n(%)]
兩組患者給予治療后的痰菌轉陰率比較:試驗組的痰菌轉陰率(64.70%)高于對照組(94.11%),差異有統計學意義(χ2=12.130 4,P=0.000 4)。
討 論
隨著我國人均生活水平的不斷提高和生活方式的大幅度轉變,使得各類代謝疾病發生率逐漸升高,其中,2型糖尿病合并肺結核的發生率升高明顯。
糖尿病患者主要臨床表現為血糖升高。但是由于糖尿病患者免疫力下降,因此很容易發生支原體感染。糖尿病會破壞患者的免疫系統,從而導致肺結核病癥的加重,肺結核作為高代謝類的一種臨床疾病,需要大量的胰島素,使得糖尿病病情更為嚴重[5]。血糖較高時,患者自身會出現代謝紊亂與損傷免疫,使得結核分枝桿菌不斷繁殖和生長,無法殺滅結核分枝桿菌,提高病灶吸收的難度,使其發生毒副反應,進而出現結核病惡化。高血糖會降低抗結核的藥物濃度,降低抗結核的成功率[6-7]。因此控制好血糖可以顯著緩解肺結核合并糖尿病癥狀的表現與預后,降低其傳染率,增強肺結核的臨床效果。文獻表明,糖尿病是導致肺結核危險的主要因素,影響臨床效果的同時也是引起復發的因素之一,結核病容易影響糖尿病的代謝水平,使胰島功能的敏感性降低,無法更好地控制血糖,甚至引發酮癥酸中毒等[8-9]。目前臨床對于肺結核合并糖尿病的治療主要以降低血糖為主。常用的降血糖方式為口服降糖藥物,但是對于單一糖尿病,治療效果顯著,對于兩種疾病相結合單一用藥效果并不理想。通過對患者使用胰島素注射的方式,能夠顯著提高血糖降低水平。本回顧性分析研究結果顯示,試驗組血糖數據呈低水平,同時試驗組的臨床指標改善情況更佳,再一次驗證胰島素治療肺結核合并2型糖尿病這一治療方法的有效性。
綜上所述,將胰島素用于肺結核合并2 型糖尿病的臨床治療中效果較好,可以顯著降低臨床指標與血糖,作用機制與降低血糖有助于免疫功能的恢復,促使良好地糾正代謝,阻斷分枝桿菌繼續生長繁殖,更好地發揮藥物效果,促進痰菌轉陰率和病灶的吸收,具有廣泛推廣以及應用的價值。

