經腹與腹膜外途徑腹腔鏡前列腺癌根治術治療局限期前列腺癌患者的臨床效果
盧依剛,張文圣,萬濱
江西省九江市第一人民醫院泌尿外一科 (江西九江 332000)
前列腺癌是指發生在前列腺的一種上皮性惡性腫瘤,主要表現為排尿困難、尿頻、咳嗽時漏尿、排尿時疼痛等,與年齡、遺傳、種族、飲食等因素有關。臨床通過根治性手術或者根治性放療方式治療體內癌細胞未發生轉移、處于前列腺癌局限期的前列腺癌患者,可獲得良好的治療效果。在治療局限期前列腺癌患者的手術中,以腹腔鏡前列腺癌根治術較為常見,而腹腔鏡前列腺癌根治術又分為經腹腔途徑腹腔鏡前列腺癌根治術與經腹膜外途徑腹腔鏡前列腺癌根治術。有學者提出,經腹腔途徑腹腔鏡前列腺癌根治術中需經過腹腔,對腹腔臟器有一定的影響,患者的術后恢復速度較慢[1]。而經腹膜外途徑腹腔鏡前列腺癌根治術可減少因經腹腔途徑所導致的腸道損傷,術后患者可盡早恢復進食,將該術式應用于局限期前列腺癌患者中,利于患者術后恢復[2]。基于此,本研究探討經腹與腹膜外途徑腹腔鏡前列腺癌根治術治療局限期前列腺癌患者的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料
選擇2020年2月至2021年2月我院收治的70例局限期前列腺癌患者為研究對象,根據入院時間的先后將其分為對照組(2020年2—7月,35例)與試驗組(2020年8月至2021年2月,35例)。對照組年齡45~78歲,平均(57.93±4.28)歲;病程1~6個月,平均(3.57±0.22)個月;體質量指數19~26 kg/m2,平均(23.78±1.06)kg/m2。試驗組年齡47~78歲,平均(57.98±4.32)歲;病程1~5個月,平均(3.49±0.20)個月;體質量指數18~25 kg/m2,平均(23.71±1.03)kg/m2。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準,且已獲得患者及家屬同意。
納入標準:符合《歐洲泌尿學會更新前列腺癌診療指南》[3]中局限期前列腺癌相關診斷標準;經前列腺特異性抗原篩查、直腸檢查、B超和活組織檢查等確診為局限期前列腺癌;腫瘤分期為T1~T2期。排除標準:合并紅細胞疾病;合并變態反應性疾病;已有淋巴結轉移或骨轉移。
1.2 方法
對照組采用經腹腔途徑腹腔鏡前列腺癌根治術治療:患者取平臥位,行全身麻醉,在臍上方1 cm處做一長1 cm的切口,逐層切開直達腹腔,置入腹腔鏡,插入10 mm觀察Trocar,再在患者左右側腹直肌旁、臍下方2 cm、左右髂前上棘內上方2 cm處各做一小切口,置入相應手術器械;切開盆底腹膜,暴露雙側盆內筋膜,并用超聲刀將盆內筋膜切開,游離輸精管后將其切斷,切開直腸前筋膜前層;分離前列腺后方,游離精囊前側,離斷雙側輸精管,用剪刀斷開前列腺尖部,完整切除前列腺、精囊;最后留置引流管,間斷縫合各切口,切口敷料包扎,手術完成。
試驗組采用經腹膜外途徑腹腔鏡前列腺癌根治術治療:患者取平臥位,行全身麻醉,于腹中線臍下緣與腹直肌下方間做一長約2 cm的切口,分離各層組織,并橫行切開腹直肌前鞘至恥骨后間隙;然后置入沖氣囊,建立腹膜外間隙,沿該通道插入10 mm觀察Trocar,行盆腔淋巴結清掃,清除膀胱頸及前列腺表面脂肪,通過超聲刀找到膀胱頸,并將其前壁橫向切開,游離精囊與輸精管;之后鈍性切開直腸前筋膜,充分游離前列腺底部,用超聲刀切斷前列腺側韌帶,游離前列腺底部及兩側,切斷前列腺尖部尿道;最后止血、沖洗創面,縫合膀胱頸尿道,常規縫合關閉各切口并固定引流管,切口敷料包扎,手術完成。
1.3 評價指標
(1)免疫功能:于術前、術后7 d,采集患者空腹肘靜脈血5 ml,以3 000 r/min離心15 min后獲得血清樣本,而后以單向免疫擴散法,用自動特定蛋白分析儀(美國Dade-beh-ring,BN100 型)檢測患者血清免疫球蛋白A(immunoglobulin A,IgA)、免疫球蛋白G(immunoglobulin G,IgG)、免疫球蛋白M(immunoglobulin M,IgM)水平。(2)并發癥:比較兩組術后直腸損傷、下肢深靜脈血栓形成、閉孔神經麻痹、吻合口瘺等并發癥發生情況。
1.4 統計學處理
2 結果
2.1 兩組手術前后的血清IgA、IgG、IgM水平比較
術前,兩組血清IgA、IgG、IgM水平比較,差異均無統計學意義(P>0.05);術后7 d,兩組血清IgA、IgG、IgM水平均低于術前,但試驗組血清IgA、IgG、IgM水平均高于對照組,差異有統計學意義(P<0.05),見表1。
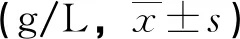
表1 兩組手術前后的血清IgA、IgG、IgM水平比較
2.2 兩組術后并發癥發生情況比較
試驗組術后并發癥發生率低于對照組,差異有統計學意義(P<0.05),見表2。
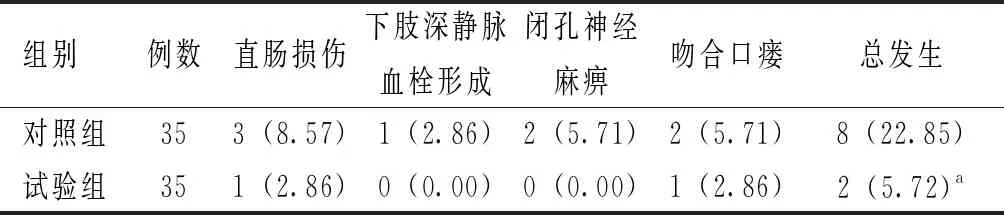
表2 兩組術后并發癥發生情況比較[例(%)]
3 討論
前列腺癌屬于男性常見惡性腫瘤,針對處于局限期的前列腺癌患者,臨床治療首選前列腺癌根治術,經手術治療后患者通常能夠獲得較好的預后。既往開放性經會陰或經恥骨根治術是治療局限期前列腺癌患者的常用術式。近年來,隨著微創技術的發展,腹腔鏡前列腺癌根治術被廣泛用于前列腺癌患者的臨床治療中,相較于傳統開放手術,具有創傷小、術后康復快等優勢。
腹腔鏡前列腺癌根治術的入路途徑可分為經腹膜外途徑與經腹腔途徑。有學者認為,經腹腔途徑腹腔鏡前列腺癌根治術雖然具有寬闊的手術視野,但手術中難以保障腹腔臟器的完整性[4]。而經腹膜外途徑腹腔鏡前列腺癌根治術無需經過腹腔,可減小對腸道的干擾,為腹腔器官、腸道功能提供保障[5]。本研究結果顯示,術后7 d,兩組血清IgA、IgG、IgM水平均低于術前,但試驗組血清IgA、IgG、IgM水平均高于對照組,差異有統計學意義(P<0.05),表明采用經腹膜外途徑腹腔鏡前列腺癌根治術治療局限期前列腺癌患者可保護其免疫功能。相較于健康人群,局限期前列腺癌患者的細胞免疫功能較低,經手術治療后,受手術創傷對機體內環境的影響,機體細胞免疫功能較難恢復,但經腹膜外途徑腹腔鏡前列腺癌根治術由于是通過腹膜外入路,因此避免或減少了對腸道的干擾,在一定程度上促進了患者術后腸道功能的恢復,改善了患者的免疫功能,而免疫功能改善可減輕機體應激反應和炎癥反應。本研究結果還顯示,試驗組術后并發癥發生率低于對照組,差異有統計學意義(P<0.05),表明采用經腹膜外途徑腹腔鏡前列腺癌根治術治療局限期前列腺癌患者可降低術后并發癥發生風險。相較于經腹腔途徑腹腔鏡前列腺癌根治術,經腹膜外途徑腹腔鏡前列腺癌根治術的手術難度較低,且同樣可以獲得清晰的手術視野,能夠較快地暴露和處理前列腺組織,減輕對前列腺周圍組織的損傷,從而降低并發癥發生風險。
綜上所述,采用經腹膜外途徑腹腔鏡前列腺癌根治術治療局限期前列腺癌患者的效果顯著,有助于保護患者的免疫功能,降低術后并發癥的發生風險。

