腹腔鏡下微創手術治療特殊部位子宮肌瘤的安全性分析
劉國紅


摘? 要:目的? 評估特殊部位子宮肌瘤患者實施腹腔鏡下微創手術治療的臨床效果及安全性。方法? 選取2020年3月~2021年3月夏津縣人民醫院78例特殊部位子宮肌瘤患者為研究對象,分組方法是隨機數表法,將患者分成試驗組與參照組,每組39例。參照組應用常規手術治療、試驗組應用腹腔鏡下微創手術治療,分析兩組患者的手術前后卵巢功能指標、術后并發癥情況、臨床相關指標及手術前后免疫功能指標。結果? 兩組子宮肌瘤患者手術前后卵巢功能指標差異無統計學意義(P>0.05)。試驗組術后切口感染、盆腔粘連、殘余肌瘤、低血壓等并發癥發生率較參照組低,差異有統計學意義(P<0.05)。兩組患者手術時間差異無統計學意義(P>0.05)。試驗組患者對比參照組出血量、疼痛感評分較低、排氣時間統計指標較短,差異有統計學意義(P<0.05)。兩組患者手術前免疫功能指標、手術后CD8+差異無統計學意義(P>0.05)。試驗組患者對比參照組手術后CD3+、CD4+、CD4+/CD8+統計指標較高,差異有統計學意義(P<0.05)。結論? 特殊部位子宮肌瘤患者行腹腔鏡下微創手術治療效果顯著,不會影響患者卵巢功能,患者安全性水平相對較高,患者的手術創傷相對較小,且能夠保障患者的免疫系統功能。
關鍵詞:特殊部位子宮肌瘤;腹腔鏡;微創手術;安全性
中圖分類號:R737 文獻標識碼:A 文章編號:1009-8011(2022)-11-00-04
子宮肌瘤是女性常見病之一,尤其在中青年育齡期女性之中發病率較高,據悉,全球范圍內30周歲以上女性子宮肌瘤發病率超過40%,中國有超過6 500萬子宮肌瘤患者[1]。該病臨床癥狀不明顯,部分患者伴有下腹墜痛、包塊、陰道不規則流血問題,一般多在常規健康體檢中發現。常規手術對患者產生了較大的創傷,患者術后并發癥發生率相對較高,預后效果欠佳,對患者免疫系統功能產生危害,故影響其臨床應用效果。對此,本研究針對微創手術在特殊部位子宮肌瘤治療方面的應用優勢進行討論。本研究針對2020年3月~2021年3月夏津縣人民醫院收治的78例特殊部位子宮肌瘤患者的手術方案進行分析,對比常規手術治療與腹腔鏡下微創手術治療的應用效果。報道如下。
1? 資料與方法
1.1? 一般資料
選取2020年3月~2021年3月夏津縣人民醫院78例實施治療的特殊部位子宮肌瘤患者為研究對象,分組方式:隨機數表法,分別設置為試驗組與參照組,每組39例。試驗組患者年齡22~47歲,平均年齡(34.60±6.88)歲;子宮肌瘤直徑18~69 mm,宮肌瘤平均直徑(43.57±10.64) mm;有子宮角病灶15例、子宮下段或宮頸部位肌瘤11例、闊韌帶病灶13例。參照組患者年齡22~46歲,平均年齡(34.57±6.84)歲;子宮肌瘤直徑18~70 mm,子宮肌瘤平均直徑(43.63±10.66)mm;子宮角病灶14例、子宮下段或宮頸部位肌瘤13例、闊韌帶病灶12例。對兩組患者年齡、子宮肌瘤直徑數據資料進行對比分析,差異無統計學意義(P>0.05)。全部研究內容均經由夏津縣人民醫院醫學倫理委員會批準。患者了解本研究,自愿參與。
1.2? 納入與排除標準
納入標準:①經超聲檢查確診為特殊部位子宮肌瘤[2];②具備子宮肌瘤切除術指征。
排除標準:①精神類疾病患者;②凝血功能異常患者;③重度感染性疾病患者。
1.3? 方法
手術前3 d,對全部特殊部位子宮肌瘤患者進行飲食指導,選擇高蛋白、高維生素、高纖維素、少渣、清淡、易消化的飲食,做好患者腸道準備工作,同時給予患者1 000倍新潔爾滅清洗劑每日早晚灌洗陰道,提升患者陰道清潔水平。手術前1 d晚飯盡量選擇流食或半流食,術前8 h禁食、6 h禁水,術前給予患者肥皂水灌腸。參照組應用常規手術治療,特殊部位子宮肌瘤患者取仰臥位,實施氣管插管全身麻醉,在患者下腹部正中位做一切口,切口長度根據患者腫瘤直徑選擇。逐層分開直至暴露子宮,明確患者子宮肌瘤位置后,實施鈍性切除,采用可吸收線予以縫合,確保無出血點后沖洗術野,安放引流管并逐層縫合。
試驗組應用腹腔鏡下微創手術治療,特殊部位子宮肌瘤患者取截石位,實施氣管插管全身麻醉,在患者臍部做一切口,長度為10 mm,置入套管后放置腹腔鏡,予以二氧化碳氣腹處置,維持氣腹壓力為13 mmHg(1 mmHg≈0.133 kPa)。分別在右側髂前上棘與臍部左下方做一切口,長度為5 mm,分別置入手術器械,在腹腔鏡引導下鈍性切除子宮肌瘤,采用可吸收線予以縫合,確保無出血點后沖洗術野,安放引流管并逐層縫合。術后每15 min測量患者體溫、血壓、心率,直至徹底蘇醒,蘇醒后改為每2 h測量1次。術后患者需常規去枕仰臥8 h,期間始終對其實施加壓包扎,清醒后6 h一般可采用半坐臥位方式,每2 h可協助患者調整體位,提高患者術后舒適度。加壓包扎一般持續12 h,期間可為患者進行皮膚和肌肉按摩,提高患者舒適性,24 h后患者實際情況下床活動,并對患者進行鼓勵,提高患者術后康復積極性與主動性。
全部患者均予以出院前指導,術后3個月嚴禁同房,如患者處于育齡期,術后1~2年需做好避孕,人工流產及妊娠會對患者子宮功能造成嚴重影響,極易導致特殊部位子宮肌瘤患者發生附件炎性癥狀。手術后患者極易發生下腹部輕度疼痛、尿痛、尿頻等癥狀,上述表現為正常現象,告知患者發生后無需驚慌,隨著患者術后恢復可自行消失。
1.4? 觀察指標
觀察兩組患者手術前、手術4周后卵巢功能指標,包括黃體生成素(卵泡期:2.12~10.89 mIU/mL、排卵期:19.18~103.03 mIU/mL、黃體期:1.20~12.86 mIU/mL、絕經期:10.87~58.64 mIU/mL)、雌二醇(卵泡期為94~433 pmol/L、黃體期為499~1 580 pmol/L、排卵期為704~2 200 pmol/L、絕經期為40~100 pmol/L)、促卵泡生成素(1.7~8.5 U/L)、竇狀卵泡數[3]。
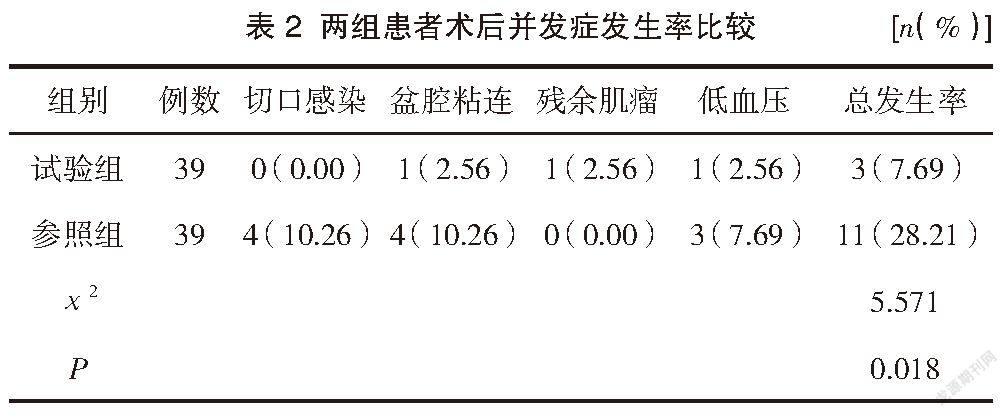
記錄患者術后并發癥情況,包括切口感染、盆腔粘連、殘余肌瘤、低血壓等,并發癥發生率=并發癥發生例數/總例數×100.00%。
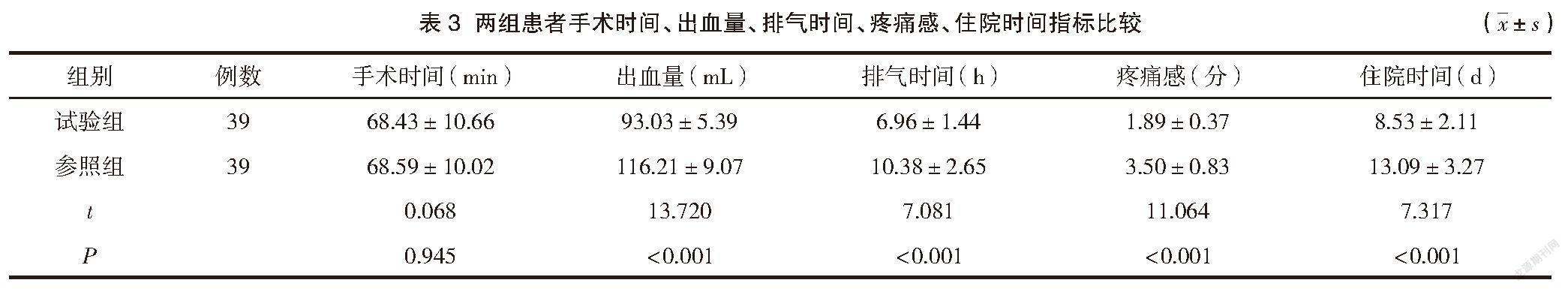
統計特殊部位子宮肌瘤患者臨床相關指標,包括手術時間、出血量、疼痛感評分、排氣時間,疼痛感通過視覺模擬評分法予以評價,滿分為10分,分數高則說明特殊部位子宮肌瘤患者疼痛感越強烈。
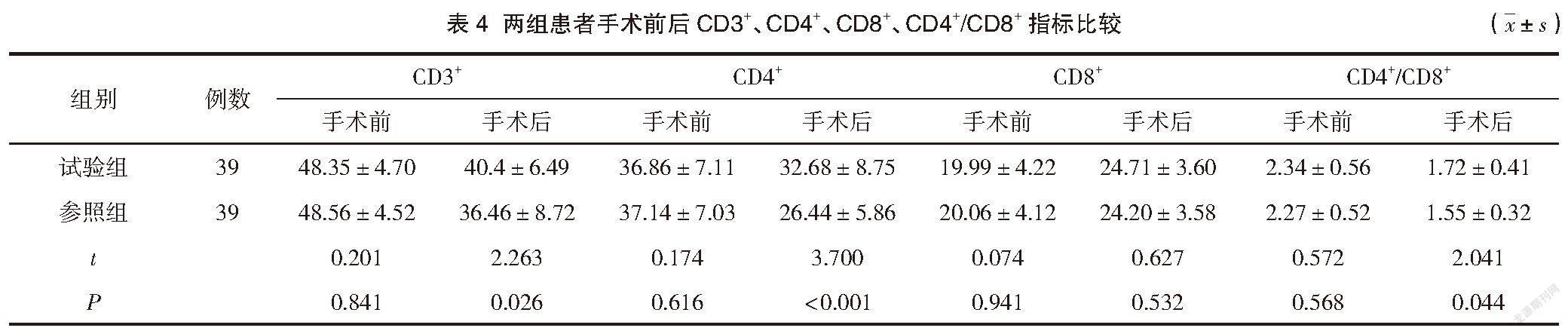
檢測特殊部位子宮肌瘤患者手術前后免疫功能指標,包括CD3+(60%~80%)、CD4+(35%~55%)、CD8+(20%~30%)、CD4+/CD8+(1.4~2.0)[4]。
1.5? 統計學分析
2? 結果
2.1? 兩組患者手術前后黃體生成素、雌二醇、促卵泡生成素、竇狀卵泡數指標比較
手術前后兩組患者黃體生成素、雌二醇、促卵泡生成素、竇狀卵泡數指標具有一致性,差異無統計學意義(P>0.05)。見表1。
2.2? 兩組患者并發癥發生率
手術后,試驗組患者與參照組比較,試驗組術后切口感染、盆腔粘連、殘余肌瘤、低血壓等并發癥發生率較低,差異有統計學意義(P<0.05)。見表2。
2.3? 兩組患者手術時間、出血量、排氣時間、疼痛感、住院時間指標比較
兩組患者手術時間比較差異無統計學意義(P>0.05)。試驗組患者對比參照組出血量、疼痛感評分較低、排氣時間統計指標較短,差異有統計學意義(P<0.05)。見表3。
2.4? 兩組患者手術前后CD3+、CD4+、CD8+、CD4+/CD8+指標比較
兩組患者手術前免疫功能指標、手術后CD8+比較差異無統計學意義(P>0.05)。試驗組患者對比參照組患者手術后CD3+、CD4+、CD4+/CD8+統計指標較高,差異有統計學意義(P<0.05)。見表4。
3? 討論
子宮肌瘤好發于青壯年女性,早期臨床癥狀相對不明顯,但隨著肌瘤體積逐漸增大,患者多表現為下腹疼痛、陰道不規則流血、腹部包塊、月經異常等癥狀,近些年,子宮肌瘤患者發病年齡更加年輕化。手術是治療子宮肌瘤的重要手段,開腹手術形式切口長度較長、患者術后恢復慢,極易造成患者術后并發癥發生率升高等問題[5-7]。對此,本研究針對特殊部位子宮肌瘤患者實施常規手術治療與腹腔鏡下微創手術治療的應用效果,結果顯示,兩組特殊部位子宮肌瘤患者手術前后黃體生成素、雌二醇、促卵泡生成素、竇狀卵泡數指標具有一致性,試驗組患者經由手術后,與參照組的患者手術后進行比較,其術后切口感染、盆腔粘連、殘余肌瘤、低血壓并發癥發生率較低。兩組患者手術時間比較差異無統計學意義(P>0.05),試驗組的特殊部位子宮肌瘤患者對比參照組患者出血量、疼痛感評分較低、排氣時間統計指標較短,兩組患者手術前免疫功能指標、手術后CD8+比較差異無統計學意義(P>0.05),試驗組患者對比參照組患者手術后CD3+、CD4+、CD4+/CD8+統計指標較高。腹腔鏡下微創手術能夠有效保護特殊部位子宮肌瘤患者卵巢功能,對患者機體的損傷相對較小,患者術后恢復時間相對較短,能夠有效減少患者術后并發癥發生率,患者術后安全性水平有所升高[8-11]。子宮肌瘤為激素依賴性的腫瘤疾病,患者多存在腹部疼痛,存在繼發性貧血癥狀,有月經異常表現等,常規手術為特殊部位子宮肌瘤患者比較常用的治療方法,可以獲得一定治療效果,不過,腹腔鏡下微創手術屬于微創術式,對患者手術創傷比較輕,患者痛苦較小,術后機體恢復速率較快。另外,腹腔鏡下微創手術不用予以患者開腹操作,對其腹腔帶來的干擾較輕,術后患者腹腔相關內環境比較穩定,可以減少術后并發癥,手術治療安全性比較高[12]。本研究結果顯示,通過微創手術形式治療特殊部位子宮肌瘤,對患者激素分泌及卵巢功能的影響相對較小。另外,由于腹腔鏡下微創手術形式所造成的切口較小,患者完全恢復后其瘢痕極小,故不會對美觀性產生影響[13-15]。有研究顯示,和常規手術治療相比較,對特殊部位子宮肌瘤患者實行腹腔鏡下微創手術治療的優越性較好,存在進一步應用價值。
綜上所述,采取腹腔鏡下微創手術治療的特殊部位子宮肌瘤患者術中出血量比采取常規手術治療的患者更少,患者手術用時、術后恢復排氣用時、住院天數得以縮短。表明腹腔鏡下子宮肌瘤剔除術并未明顯提升手術操作難度,且對患者手術損害較少,可減少患者痛苦,改善預后。
參考文獻
[1]帥瑜,紀妹,趙曌,等.達芬奇機器人系統在子宮肌瘤剔除術中的應用[J].國際生殖健康/計劃生育雜志,2018,37(3):217-220.
[2]子宮肌瘤的診治中國專家共識專家組.子宮肌瘤的診治中國專家共識[J].中華婦產科雜志,2017,52(12):793-800.
[3]孫莉,楊波,楊紅玉,等.腹腔鏡手術后特殊類型子宮肌瘤復發的相關因素及病理分析[J].河北醫藥,2019,41(18):2805-2808.
[4]黃勇,李彥曦,刁蓉.腹腔鏡下微創手術治療特殊部位子宮肌瘤的效果及對卵巢內分泌功能的影響[J].重慶醫學,2019,48(3):407-410.
[5]張瑜.陰式子宮肌瘤剝除術及腹腔鏡下子宮肌瘤剝除術兩種微創術式的效果觀察[J].臨床醫藥文獻電子雜志,2020,7(9):77-78.
[6]王麗霞,周群艷.腹腔鏡與陰式子宮肌瘤剔除術治療特殊部位子宮肌瘤的臨床效果[J].浙江創傷外科,2019,24(1):105-107.
[7]田藝,張坤,蘇青,等.腹腔鏡下子宮肌瘤微創剔除術治療子宮肌瘤臨床療效及對患者應激反應的影響研究[J].陜西醫學雜志,2018,47(1): 93-95.
[8]趙偉雪,張麗.陰式子宮肌瘤剝除術及腹腔鏡下子宮肌瘤剝除術兩種微創術式的效果觀察[J].實用婦科內分泌電子雜志,2019,6(20):156-157.
[9]李寶珠.陰式子宮肌瘤剔除術及腹腔鏡下子宮肌瘤剝除術兩種微創術式的效果觀察[J].臨床醫藥文獻電子雜志,2018,5(44):46,48.
[10]劉艷麗,郭亮生,張思佳,等.經臍手術刀肌瘤分碎術與電動肌瘤分碎術在腹腔鏡子宮肌瘤剔除術中應用的比較[J].中國微創外科雜志,2021,21(10):912-917.
[11]林俊東,王祖琛,徐紹鵬,等.腹腔鏡子宮肌瘤切除術和超聲引導下經皮微波消融治療單發肌壁間子宮肌瘤的療效比較[J].中國性科學,2021,30(4):65-69.
[12]趙娜,李茜,霍竹惠,等.比較腹腔鏡下子宮肌瘤剔除術與傳統開腹子宮肌瘤剔除術治療子宮肌瘤的效果[J].云南醫藥,2021,42(5):451-452.
[13]姜玉芳.腹腔鏡子宮肌瘤剔除術與開腹手術對子宮肌瘤治療的臨床療效[J]. 中國衛生標準管理,2021,12(10):45-48.
[14]楊彩霞,陳秀華,聶義,等.腹腔鏡下子宮肌瘤剔除術的臨床價值及優越性研究[J].中國實用醫藥,2019,14(18):10-11.
[15]鄒巧瑜.微創腹腔鏡子宮肌瘤剔除術治療子宮肌瘤患者的臨床效果及其預后質量分析[J].中國醫學創新,2020,17(11):126-129.

