急性期破裂顱內動脈瘤患者腰穿外引流術治療研究
黃安金,袁榮軍,關鍵恒
中山市火炬開發區醫院腦科,廣東中山 528400
顱內動脈瘤指的是腦內動脈壁結構發育不良,或由于動脈硬化以及腦外傷等原因使得動脈壁老化或損傷, 而導致局部血管壁向外膨大并產生囊狀瘤體[1-2]。當患者血壓異常升高、用力或緊張過度等情況下則容易突發顱內動脈瘤破裂, 導致顱內蛛網膜下腔出血,容易引發嚴重并發癥,威脅患者的健康及安全,具有較高的傷殘率以及病死率,對此進行積極有效的治療非常重要[3-4]。臨床中,針對急性期破裂顱內動脈瘤的治療以電解脫彈簧圈栓塞技術為主, 其可以降低出血率,同時降低手術風險,但該技術不能將病灶周圍蛛網膜下腔淤積血塊予以清除, 容易導致腦血管痙攣等并發癥, 因此需要輔助腰穿外引流術治療[5-6]。 該次研究隨機選擇2018 年10 月—2020 年10 月50 例急性期破裂顱內動脈瘤患者作為研究對象,分析實施腰穿外引流術治療的臨床效果,現報道如下。
1 資料與方法
1.1 一般資料
隨機選擇50 例急性期破裂顱內動脈瘤患者,將其按照入院時間分為對照組和研究組, 每組25 例,對照組中男11 例、 女14 例; 年齡40~65 歲, 平均(48.96±4.78) 歲; 顱內動脈瘤病程0.5~2 年, 平均(1.02±0.23)年。 研究組中男10 例、女15 例;年齡42~66 歲,平均(48.88±4.81)歲;顱內動脈瘤病程0.5~2年,平均(1.03±0.24)年。 兩組基礎資料比較,差異無統計學意義(P>0.05)。具有可比性。該次研究經過醫院倫理委員會批準。
納入標準:符合診斷標準[7];對該次研究知曉且同意參與。
排除標準:腦疝患者;顱內壓嚴重增高者;有腰穿禁忌證者;全身嚴重感染(如嚴重膿毒癥)、休克或瀕于休克以及生命體征不穩的瀕死者;合并嚴重心肺肝腎功能障礙者。
1.2 方法
對照組實施常規破裂動脈瘤彈簧圈栓塞術,術后予腰椎穿刺治療, 腰椎穿刺的穿刺點選在L3~4或L4~5椎間隙,對腦脊液壓力進行測定,留取部分腦脊液予以生化檢查, 引流20~30 mL/d 的血性腦脊液,如果壓力比較高并且顏色比較深,可以1 次/d,其余間隔1 d 穿刺1 次,持續1~2 周。
研究組實施破裂動脈瘤彈簧圈栓塞術, 術后予腰穿外引流術治療,栓塞手術后24 h 內行腰大池引流治療,穿刺點位同腰穿組,局部麻醉后進針,穿刺針置入腰大池中,腦脊液開始外流,置管10~15 cm后,拔除穿刺針。 引流量(180±50)mL/d,引流時間不超過1 周。
1.3 觀察指標
①Oswestry 功能障礙指數(ODI)評價量表[8]:評估功能障礙恢復狀況,共計80 分,評分與功能障礙程度成正比。②視覺痛覺評價(VAS)量表[9]:評估疼痛感,共計10 分,評分與疼痛程度成正比。③并發癥發生情況:涉及腦積水、腦血管痙攣、癲癇、腦梗死等。④平均住院日。 ⑤通過格拉斯哥預后評分(GOS)[10]對患者恢復情況進行評估,評分為1~5 分,評分越高恢復情況越好。⑥通過健康狀況調查表(SF-36)[11]對患者生活質量改變予以評價:涉及生理功能、生理職能、軀體疼痛、情感職能、總體健康、社會功能、活力、精神健康評分,評分越高生活質量越好。
1.4 統計方法
采用SPSS 17.0 統計學軟件進行數據分析,符合正態分布的計量資料用(±s)表示,組間比較采用獨立樣本t檢驗;計數資料采用[n(%)]表示,組間比較采用χ2檢驗,P<0.05 為差異有統計學意義。
2 結果
2.1 兩組患者ODI、VAS 評分對比
治療后研究組ODI 評分、VAS 評分低于對照組,差異有統計學意義(P<0.05)。 見表1。
表1 兩組患者ODI、VAS 評分對比[(±s),分]Table 1 Comparison of ODI and VAS scores between the two groups of patients [(±s), points]

表1 兩組患者ODI、VAS 評分對比[(±s),分]Table 1 Comparison of ODI and VAS scores between the two groups of patients [(±s), points]
?
2.2 兩組患者并發癥對比
研究組并發癥總發生率低于對照組, 差異有統計學意義(P<0.05)。 見表2。
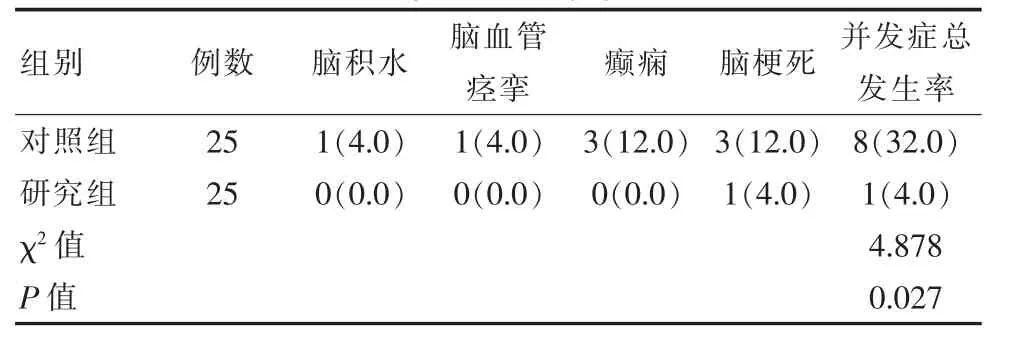
表2 兩組患者并發癥對比[n(%)]Table 2 Comparison of complications between the two groups of patients [n(%)]
2.3 兩組患者平均住院日對比
研究組平均住院日(8.56±1.12)d 比對照組(15.74±2.63)d 短,差異有統計學意義(t=12.559,P<0.001)。
2.4 兩組患者GOS 評分對比
治療前,研究組GOS 評分(2.89±1.02)分,對照組GOS 評分(2.90±1.03)分,組間對比差異無統計學意義(P>0.05),治療后,研究組GOS 評分(4.15±0.65)分,對照組GOS 評分(3.23±1.02)分,研究組評分高于對照組,差異有統計學意義(t=3.803,P<0.001)。
2.5 兩組患者SF-36 評分對比
治療前組間SF-36 評分對比差異無統計學意義(P>0.05),治療后研究組生理功能、生理職能、軀體疼痛、情感職能、總體健康、社會功能、活力、精神健康評分均高于對照組,差異有統計學意義(P<0.05)。見表3。
表3 兩組患者SF-36 評分對比[(±s),分]Table 3 Comparison of SF-36 scores between the two groups of patients [(±s),points]

表3 兩組患者SF-36 評分對比[(±s),分]Table 3 Comparison of SF-36 scores between the two groups of patients [(±s),points]
?
3 討論
顱內動脈瘤破裂出血屬于腦血管意外, 高發年齡通常為40~60 歲,且女性發生率要高于男性[12]。 據相關研究指出,這一疾病與顱內腔內壓力增高或顱內動脈管壁部分先天性缺陷有關,而腦動脈硬化、高血壓等疾病對顱內動脈瘤的發生與發展起到一定促進作用[13-14]。從先天因素分析,腦動脈管壁比較薄,同時缺乏周圍組織的支撐, 所以在血流動力學因素作用下,將會使動脈分叉部分受到沖擊,如果管壁中層本身有先天性裂隙以及胚胎血管殘留或動脈發育異常,則會導致先天性顱內動脈瘤[15]。而從后天因素分析,顱內動脈瘤的出現與創傷、感染等多種因素相關[17]。
該次研究中, 治療后研究組ODI 評分(12.78±2.20)分低于對照組(34.89±5.38)分;治療后研究組VAS 評分(1.40±0.19)分低于對照組(4.33±0.69)分,同時研究組并發癥總發生率(4.0%)低于對照組(32.0%)(P<0.05)。在李曾仕[8]研究中,觀察組治療后ODI 評分為(13.29±2.17)分低于對照組(35.27±5.21)分,VAS 評分(1.38±0.21)分低于對照組(4.29±0.74)分,并發癥發生率4.0%低于對照組28.0%(P<0.05),與該次研究結果相近, 由此可見對急性期破裂顱內動脈瘤患者實施腰穿外引流術治療的效果確切。 這主要是因為腰穿外引流術可以減少透視次數, 同時操作簡單,經安全三角區治療,避免損傷硬脊膜囊、神經根、椎管血管,具備較高的安全性,對患者術后功能障礙恢復有積極意義,可以減輕疼痛。同時因手術在局麻條件下進行, 可以避免常規全麻中產生的并發癥,并且可以使生物力學結構穩定性得到保留,減輕腦神經損害。 腰穿外引流術能夠有效清除處理蛛網膜下腔積血,降低機體內溶血氧合血紅蛋白,對新鮮腦脊液產生有促進作用, 可以在短時間內形成循環,進而對腦血管痙攣有預防作用,因此可以避免腦血管痙攣的出現[18]。 同時腰穿外引流術可以清除血性腦脊液,預防蛛網膜下腔沉積血凝塊,使腦脊液循環得到改善,進而減輕臨床癥狀,避免腦積水。 另外腰穿外引流術操作簡單, 引流管不僅可以引流腦脊液, 還可以注入藥物。 但在術中需要掌握恰當時機,盡可能在介入手術后早期開展腰穿外引流術,同時針對部分手術之前存在大量腦室積血梗阻或極有可能會出現枕骨大孔疝的患者而言, 需要先進行腦室穿刺引流,之后予以腰穿外引流術。同時術中因蛛網膜下腔半開放,需要嚴格執行無菌要求,涉及的引流管均需要做好消毒處理, 通過無菌紗布予以隔離處理,另外需要定時更換引流瓶,預防感染。
對于急性期破裂顱內動脈瘤患者而言, 腰穿外引流術的實施可以更快清除積血,減少腦血管痙攣、腦梗死、癲癇、腦積水等并發癥,有效促進功能障礙恢復,減輕疼痛,縮短住院時間,臨床價值顯著。

