中度重癥急性胰腺炎早期超聲引導下經皮穿刺置管引流術的臨床效果觀察
張凱 路志宇 高建華 杜加錄
(榆林市第一醫院普通外科二病區,陜西 榆林 719000)
急性胰腺炎(AP)是近年來臨床較為常見的急腹癥,臨床根據患者癥狀表現的不同可將急性胰腺炎分為輕癥急性胰腺炎(MAP)、中度重癥急性胰腺炎(MSAP)和重癥急性胰腺炎(SAP)三種類型[1]。超聲引導下經皮穿刺置管引流術(PCD)逐漸成為MSAP和SAP患者首選的治療方式[2],有研究表明,越早開始超聲引導下PCD治療,患者的預后情況越好[3]。本文探討早期超聲引導下經皮穿刺置管引流術(PCD)治療中度重癥急性胰腺炎(MSAP)的臨床效果。
1 資料與方法
1.1一般資料 選取本院于2019年1月至2021年1月收治的MSAP患者100例,隨機分為對照組和研究組,各50例。對照組男28例、女22例;年齡31~75歲、平均年齡(58.41±3.97)歲;BMI19.5~26.7 kg/m2、平均BMI(22.65±0.54)kg/m2;發病原因:膽源性23例、高血脂癥性15例、酒精性8例、其他4例。研究組男26例、女24例;年齡29~76歲、平均年齡(58.52±4.03)歲;BMI19.2~26.8 kg/m2、平均BMI(22.71±0.60)kg/m2;發病原因:膽源性22例、高血脂癥性16例、酒精性9例、其他3例。納入標準:符合《中國急性胰腺炎診治指南》診斷標準[4];首次發病患者;患者及家屬知情同意;配合度及依從性較高的患者;臨床資料完整者。排除標準:合并凝血功能異常者;合并腫瘤者;存在心臟、肝臟、腎臟等重要臟器器質性病變者;躁動不安,無法配合穿刺治療者;近1個月內合并其他感染性疾病者;患有免疫性疾病者。本研究通過本院倫理委員會批準。兩組患者一般資料比較差異無統計學意義(P>0.05)。
1.2方法 對照組予規范化保守治療,立即禁食禁飲, 持續胃腸減壓,采用質子泵抑制劑抑制胰腺的分泌,積極補液,糾正機體水電解質和酸堿紊亂失衡的癥狀,給予相對性抗感染、營養支持和鎮痛治療,加強對并發癥的預防等。研究組在對照組基礎上實施早期超聲引導下PCD治療,協助患者取仰臥位,利用B超對患者行全腹部檢查,評估滲出液聚集的位置、積液量以及各積液區之間是否相通,根據評估情況確定穿刺位置、穿刺方向。對患者的穿刺點進行消毒局麻,采用21~23G細針進行穿刺,穿刺時叮囑患者深吸氣后屏住呼吸,待穿刺后在恢復呼吸;當穿刺針到達合適位置后撤出針芯,抽取適量積液進行細菌培養。隨后經穿刺針置入導絲,經B超確定導絲到達積液位置后退出穿刺針,采用擴張器擴張患者的局部皮膚后連接引流袋進行引流,所有操作均需遵循無菌操作原則。
1.3觀察指標 觀察比較兩組患者的療效性指標[5][腹痛腹脹緩解時間、體溫恢復正常時間、血淀粉酶(AMY)恢復正常時間(AMY<180 U/dL)、尿淀粉酶(UAMY)恢復正常時間(UAMY<1200 U/dL)、住院總時間];治療前和治療7 d后測定患者的炎性因子水平[降鈣素原(PCT)、C反應蛋白(CRP)、腫瘤壞死因子-α(TNF-α)和白細胞介素6(IL-6)]情況并比較;觀察比較兩組患者并發癥發生情況。
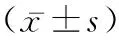
2 結 果
2.1兩組療效性指標比較 治療后,研究組各項指標恢復正常時間和住院總時間均短于對照組(P<0.05)。見表1。

表1 兩組療效性指標比較
2.2兩組炎性因子水平比較 治療前兩組炎性因子水平比較無明顯差異(P>0.05),治療后,研究組炎性因子水平均低于對照組(P<0.05)。見表2。
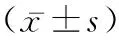
表2 兩組炎性因子水平比較
2.3兩組患者并發癥比較 治療后,研究組發生感染、腹腔內出血、腹腔間室綜合征各2例,胰腺假性囊腫1例,并發癥發生率14%;對照組發生感染7例,腹腔內出血5例,腹腔間室綜合征2例,胰腺假性囊腫3例,并發癥發生率34%。研究組并發癥發生率顯著低于對照組(χ2=5.482,P<0.05)。
3 討 論
有研究證實,超聲引導下PCD屬于一種非手術形式的微創治療方案,該方式對于清除早期胰周積液和壞死胰周組織具有顯著功效,并且還可以有效清除炎癥因子的吸收,降低患者的腹內壓,緩解其臨床癥狀的同時控制病情發展,改善患者的預后情況[6]。
本文結果顯示,研究組治療后PCT、CRP、TNF-α和IL-6水平均低于對照組(P<0.05),由此可見,早期超聲引導下PCD治療可以有效降低機體的炎性因子水平,減輕機體的炎癥反應。分析其原因,在MSAP患者發病早期,機體內的炎性因子水平的增高會增加血管的通透性,促使大量體液進入腹腔,形成胰腺相關的腹腔滲出性積液;而這些積液中大多含有炎性介質、壞死組織和酶性毒素,在大量積聚的情況極易引發機體的繼發性感染,從而增加患者的死亡風險[7]。
另外,超聲引導下PCD治療還可以減輕腹水對患者腸管和內臟神經的刺激,動態實時監測腹腔引出物,從而及時調整患者的治療方案,維持患者機體狀態的穩定,降低后續治療的難度,幫助患者快速緩解其臨床表現[8]。本文結果還顯示,研究組腹痛腹脹緩解時間,體溫、血淀粉酶和尿淀粉酶恢復正常時間以及住院總時間均短于對照組(P<0.05),研究組并發癥發生率低于對照組(P<0.05),與馬力[9]研究結果一致,證實早期超聲引導下PCD治療可以減少MSAP患者并發癥的發生,保障患者治療的安全性,為患者預后情況的改善奠定良好的基礎。
綜上,早期超聲引導下PCD治療MSAP患者有助于降低機體的炎性因子水平,減少并發癥的發生,保障患者治療安全性的同時改善其預后情況,臨床治療優勢顯著。

