助眠健身氣功治療失眠臨床療效觀察
張 良,張 明,杜 輝,汪衛東
(中國中醫科學院廣安門醫院心理科,北京 100053)
失眠是指對睡眠時間和(或)睡眠質量不滿足并影響日間功能的一類睡眠障礙,通常以入睡困難、中途醒、早醒、眠淺、多夢和日間功能障礙為主要表現,是典型的生理心理疾病[1-2]。隨著社會節奏日益加快,生活及工作壓力與日俱增,飽受失眠困擾的人越來越多。中國失眠患者高達3億余人,且患病率呈現逐年升高的趨勢[3]。長期失眠還會增加心腦血管疾病、認知功能障礙等的患病風險[4]。雖然美國睡眠醫學會基于對失眠心理機制的高度認可,將認知行為療法(cognitive behavior therapy,CBT)推薦為慢性失眠的首選治療方法,但由于患者對心理治療的接受度不高,且該療法需要患者有較高的依從性才能取得療效,對文化程度低的患者實施開展具有一定的困難,CBT在臨床運用中仍存在一定的局限性[5]。目前失眠的臨床主流治療方式仍為藥物治療,但安眠藥物只能起到對癥治療的作用,無法從根本上消除病因[6]。因此,挖掘中醫藥特色療法,探討適合于中國人的失眠干預方式至關重要。
健身氣功是以調節自身形體活動、呼吸吐納、心理狀態為主要運動形式的“三調合一”的民族傳統體育項目,是中華傳統文化的重要組成部分。習練健身氣功對于增強人的心理素質,改善人的生理功能,提高人的生活質量,提高道德修養等具有獨特的作用[7]。隨著健身氣功的全民推廣,國家體育總局健身氣功管理中心在規范健身氣功功法的基礎上,根據中醫臨床應用實踐制定了一系列健身氣功處方[8]。現代中醫心理學理論認為,失眠患者多存在以妄為常的睡眠認知及行為變化,無法達到恬淡虛無、精神內守的心理狀態,故強調失眠的治療應當遵循“以神為主,形神共治”的原則[9]。本研究試將健身氣功與中醫心理療法相結合,觀察助眠健身氣功干預失眠的臨床療效,現報道如下。
1 臨床資料
1.1 診斷標準 西醫診斷標準參照2015年《精神障礙診斷與統計手冊》[1]中有關睡眠障礙的診斷標準。中醫診斷標準參照《中醫內科常見病診療指南》[10]中有關不寐的診斷標準。
1.2 納入標準 ①符合上述診斷標準;②匹茲堡睡眠質量指數(Pittsburgh sleep quality index, PSQI)總分>7分;③未服用催眠藥物和其他治療精神病藥物,或既往服用過相關藥物,但正式入組前已停藥2周以上;④年齡18~65歲,性別不限;⑤初中以上文化程度;⑥自愿參加并簽署知情同意書。
1.3 排除標準 ①言語交流有障礙者;②合并有心、腦、肝、腎或惡性腫瘤等嚴重軀體疾病或身體活動障礙者;③排除由乙醇、藥物、發作性睡病、生物節律紊亂和抑郁、焦慮等精神障礙所導致的失眠者;④近2周服用過鎮靜催眠藥物者;⑤妊娠期及哺乳期婦女;⑥由于距離、時間等客觀因素無法堅持治療者;⑦曾練習氣功出偏者。
1.4 剔除標準 ①不符合納入標準而被納入者;②雖然已經納入,但是納入后接受其他方法治療者。
1.5 脫落標準 ①研究過程中,受試者的依從性影響到研究的有效性和安全性評價者;②研究過程中出現嚴重不良事件、并發癥或特殊生理變化,不宜接受繼續治療者;③研究過程中自行退出者;④失訪或死亡的病例;⑤病例資料不全,有效性評價受到影響者。
1.6 一般資料 研究對象均來源于中國中醫科學院廣安門醫院睡眠專題門診的失眠患者,共60例,使用隨機數字表法隨機分為對照組和治療組,每組30例。研究過程中對照組脫落3例,治療組脫落1例,實際共完成56例,其中對照組27例,治療組29例。對照組男9例,女18例,平均年齡(46.37±12.97)歲,平均受教育年限(14.63±2.72)年,平均病程(30.78±33.49)個月。治療組男11例,女18例,平均年齡(41.52±11.49)歲,平均受教育年限(14.97±2.86)年,平均病程(25.48±32.03)個月。兩組患者性別、年齡、受教育年限、病程比較,差異均無統計學意義(性別:χ2=0.129,P=0.720;年齡:t=-1.484,P=0.144;受教育年限:t=0.450,P=0.655;病程:Z=-1.322,P=0.186),具有可比性。本研究已通過中國中醫科學院廣安門醫院醫學倫理委員會審核批準(批文編號:2020-044-KY)。
2 方法
2.1 治療方法
2.1.1 治療組 采用助眠健身氣功干預。
(1)填寫健身氣功助眠問卷 問卷主體由失眠癥狀和臨床常見的失眠不合理認知構成,問卷詳細條目可參見《汪氏失眠綜合問卷》失眠癥狀部分與不合理認知部分[11],不合理認知主要包括睡眠情緒、睡眠行為、失眠不合理歸因3個方面。
(2)根據健身氣功助眠問卷辨癥狀、辨情緒、辨本因,形成對應的失眠干預方案 方案由健身氣功助眠主體功法松通功和入靜狀態下的失眠不合理認知陽性條目調整構成,認知調整方案可參見中醫心理睡眠認知導入技術[9]。主體功法作用是引導患者進入放松入靜的狀態,失眠不合理認知調整的作用是消除失眠潛在病因,改善失眠癥狀。
(3)助眠健身氣功習練步驟 ①起勢:選取舒服的坐姿或臥姿(平躺),身體中正,呼吸緩和;②跟隨引導語練習松通功:意念集中,松靜自然;③跟隨引導語調整認知:意念集中,似聽非聽,不急不躁;④收勢:意守丹田,靜養片刻,收功。
(4)引導語類型及作用 ①放松引導語:引導從肢體到內臟再到精神的放松,其作用是使身體放松與精神放松相互促進,達到入靜狀態;②認知引導語:在入靜狀態下,不合理認知從外歸因、睡眠情緒、過度關注、睡眠行為方面進行調整,作用是改變失眠的不合理認知,消除因認知導致的睡眠負性情緒、負性思維和不合理外歸因。引導語均已規范化制作,錄制成音頻,習練者在指導下自然應用即可。
(5)療程 助眠健身氣功每日練習1次,每次30 min,依次練習干預方案中的內容,干預周期為4周。
2.1.2 對照組 采用漸進式肌肉放松方案干預。
(1)填寫助眠問卷[11]問卷內容與助眠健身氣功的問卷一致。
(2)根據助眠問卷形成失眠干預方案 方案由漸進式肌肉放松訓練和失眠不合理認知陽性條目的糾正構成,認知調整方案可參見失眠認知治療[12]。
(3)漸進式肌肉放松步驟 ①失眠患者取坐姿或臥姿;②跟隨引導語進行漸進式肌肉放松訓練;③進行失眠不合理認知的糾正。
(4)療程 漸進式肌肉放松每日練習1次,每次30 min,依次練習方案中的內容,干預周期為4周。
2.2 療效評價
2.2.1 主要療效指標 以匹茲堡睡眠質量指數(Pittsburgh Sleep Quality Index, PSQI)作為工具評價受試者近1個月的睡眠質量、入睡時間、睡眠時間、睡眠效率、睡眠障礙、催眠藥物、日間功能7個因子。每個因子是按照0~3等級計算分值,各因子分值累計之和為量表總分。總分與睡眠質量呈負相關,即總分越高,睡眠質量越差。以PSQI減分率作為主要療效指標。痊愈:PSQI減分率≥75%;顯效:50%≤PSQI減分率<75%;有效:30%≤PSQI減分率<50%;無效:PSQI減分率<30%。PSQI減分率=[(治療前PSQI總分-治療后PSQI總分)÷治療前PSQI總分]×100%。
2.2.2 次要療效指標 Spiegel睡眠量表(Spiegel sleep inventory, SSI)包含了入睡時間、總睡眠時間、睡眠深度、夜醒次數、做夢和醒后感覺6項內容。每個項目內容分為0、1、3、5、7五級評分,各項目之和為量表的總分,是臨床常用來評價失眠干預療效的量表。以治療前后SSI減分率作為次要療效指標。痊愈:SSI減分率≥75%;顯效:50%≤SSI減分率<75%;有效:30%≤SSI減分率<50%;無效:SSI減分率<30%。SSI減分率=[(治療前SSI總分-治療后SSI總分)÷治療前SSI總分]×100%。
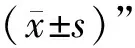
3 結果
3.1 兩組治療前后PSQI各因子分及總分比較 治療前兩組PSQI各因子分及總分比較,差異均無統計學意義(P>0.05);治療4周后,兩組患者PSQI除催眠藥物因子分以外,其余各因子分及總分均較治療前顯著降低(P<0.05);且治療組入睡時間、睡眠時間、睡眠效率評分和總分較對照組降低程度更為明顯(P<0.05)。見表1。
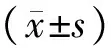
表1 兩組患者治療前后PSQI各因子分及總分比較
3.2 兩組治療前后SSI各因子分及總分比較 治療前兩組SSI各因子分及總分比較,差異均無統計學意義(P>0.05)。治療4周后,兩組患者各因子分及總分均較治療前顯著減低(P<0.05);兩組各因子分和總分降低程度比較,差異無統計學意義(P>0.05)。見表2。
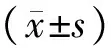
表2 兩組患者治療前后SSI各因子分及總分比較
3.3 兩組臨床療效比較
3.3.1 兩組基于PSQI評分的療效比較 兩組基于PSQI評分的療效比較,差異有統計學意義(P<0.05),治療組療效顯著優于對照組。見表3。
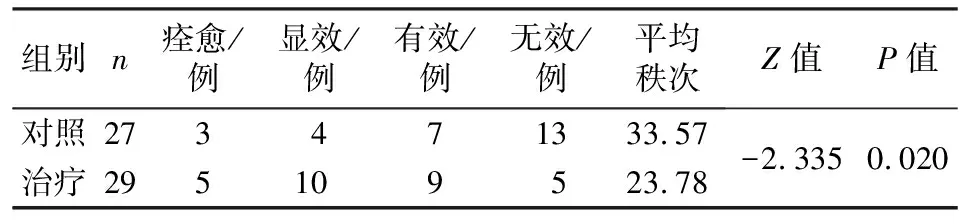
表3 兩組基于PSQI評分的療效比較
3.3.2 兩組基于SSI評分的療效比較 兩組基于SSI評分的療效比較,差異有統計學意義(P<0.05),治療組療效顯著優于對照組。見表4。

表4 兩組基于SSI評分的療效比較
4 討論
失眠的核心病機是各種原因擾神引起的神氣不和[13],神安則寐,神不安則不寐。《雜病廣要·不眠》:“心為事擾則神動,神動則不靜,是以不寐也。”[14]可見,神的活動主宰人的睡眠和覺醒狀態。因此,在失眠的治療中尤其強調對“神”的調攝[15],這里的神主要指人的思維、情志、認知等精神心理活動。現代中醫心理學認為,以環境因素、教育方式、生活事件刺激等為主的外因,通過睡眠認知、人格傾向、人格發展等內因而產生作用,最終導致失眠[16],其中失眠不合理認知在失眠人群中具備一致性[16-17],主要包括對睡眠的過度關注、失眠的不合理歸因、失眠后果的災難化、試圖控制睡眠、睡眠相關負性情緒、睡眠信心喪失等。現代心理學研究[18]表明,認知是一種心理活動,過度的認知活動能夠引起失眠。從中醫心理學病因病機角度講,認知屬于識神的功能,識神獨亢,元神失位,陽不入陰是導致失眠的病因。因此,失眠的治療重點應著眼于對元神與識神功能的調節。
睡眠是一個由陽入陰,由動入靜的過程。助眠健身氣功主體功法為靜功,通過自我習練,達到放松入靜的狀態。左曉柳[19]研究表明,中醫氣功入靜有調節自主神經功能的作用。Tadashi等[20]通過對健身氣功練習時和練習后的腦電活動進行監測,發現健身氣功練習能夠改善大腦的功能。趙丹等[21]研究表明,三線放松功可以改善老年人的睡眠質量。Cheung等[22]對10項隨機對照研究中851例癌癥患者進行Meta分析,發現健身氣功練習可以改善癌癥患者的睡眠質量和減輕疲勞癥狀。不合理認知等心理因素與失眠癥狀反復發作密切相關,然而,現有的健身氣功干預失眠的臨床研究并未引起重視[23]。本研究將助眠健身氣功與中醫心理學相結合,對失眠患者存在的不合理認知進行調節。助眠健身氣功以“入靜狀態”為基礎,入靜狀態是個體自身狀態的一種轉變,也可以說是“神”的狀態的轉變。基于元神識神論,元神屬陰,識神屬陽,識神用事,元神隱伏。白天狀態以識神主,元神隱,睡眠狀態以元神主,識神隱。入靜狀態是身體和精神的放松與安靜,松與靜相互促進,入靜狀態的關鍵是不再去有意識地想什么,不主動起念,識神不亢,元神歸位,達到調節睡眠的目的。
入靜狀態是意念集中、阻抗降低、治療干擾降低、治療內容接受度提高的一個狀態[24],為后續中醫心理認知調整的效果奠定了基礎。同時,入靜過程也是從清醒到睡眠的入睡過程的一種訓練,長期習練,可以建立新的入睡體驗,達到快速入睡的目的。可見,入靜狀態的“識神不亢”是認知調整的前提,也是快速入睡的前提。
慢性失眠的不斷持續與失眠人群對待失眠不合理的認知,以及因此產生的不良情緒有關[25]。認知屬于識神的功能,失眠不合理的認知源于識神失常。元神源于先天,為識神發揮功能提供原動力,但日常狀態下為識神所屏蔽。入靜狀態下,無思無念,識神隱退,元神為主,進行失眠不合理認知的調整,更容易達到默化或暗示的目的,以改變原本識神固有的觀念和模式,實現“調神”的目的,從根本上改變對于失眠的不合理認知,使睡眠恢復到自然的狀態。
綜上所述,助眠健身氣功通過減少后天識神的干擾,調動先天元神的自然調節作用,使識神不亢,元神歸位,陽入于陰,來達到調節睡眠的目的,能夠提高失眠患者的入睡效率,延長總睡眠時間,改善睡眠質量,臨床療效顯著。本研究尚存在對照組采用并非公認有效的療法,未結合多導睡眠監測生理指標等不足,后續研究將擴大樣本量,選用鎮靜催眠藥物作為對照組,結合生理指標,進一步深入研究助眠健身氣功的生理心理機制,并通過隨訪觀察助眠健身氣功的遠期療效。

