磁共振動態增強掃描鑒別診斷乳腺良惡性病變的價值
林建坤,劉昌華(通信作者)
陸軍第七十三集團軍醫院 (福建 廈門 361003)
乳腺癌的發病與機體雌激素水平高、乳腺癌家族史、月經初潮早、基因突變、絕經遲等因素有關,好發于40歲以上的女性,多表現為乳腺腫塊、乳腺疼痛、腋窩淋巴結腫大、乳頭溢液等,缺乏典型性臨床表現,隨著病情進展可威脅患者的生命安全,且致死率較高[1]。因此,早期準確鑒別診斷乳腺病變性質尤為重要。MRI 軟組織分辨力及空間分辨力高,可準確定位病灶,清晰顯示病灶內血管密度及血管通透性等,為醫師診斷疾病提供重要依據[2]。磁共振動態增強掃描(dynamic contrast enhanced MRI,DCE-MRI)是一種磁共振灌注加權成像方法,可通過測量血液流經血管網時的血流動力學參數,對病變的血流灌注狀態進行評價,為臨床診斷提供更多信息[3]。基于此,本研究分析DCE-MRI 鑒別診斷乳腺良惡性病變的價值,現報道如下。
1 資料與方法
1.1 一般資料
選擇2020年1月至2021年7月于陸軍第七十三集團軍醫院醫學影像科接受診斷的84例乳腺病變患者為研究對象(均為女性),年齡30~67歲,平均(45.21±3.14)歲。本研究經醫院醫學倫理委員會審核批準。
納入標準:因乳頭有淡黃色溢液、乳房疼痛、乳房觸及腫塊等表現就診;接受外科手術治療;患者及家屬已簽署研究知情同意書。排除標準:伴精神障礙性疾病;存在認知功能異常;存在重要臟器功能異常;存在MRI 檢查禁忌證,如留置人工金屬關節、放置心臟起搏器等;處于妊娠期或哺乳期;合并免疫性疾病;檢查前接受過放化療、手術等相關治療;為乳腺占位術后;為假體植入術后。
1.2 方法
選用美國GE 公司1.5T signa HD 磁共振掃描儀、乳腺專用8通道相控線圈對患者實施MRI 檢查。檢查時,患者取俯臥位,使雙側乳房自然垂于線圈內,保持呼吸平穩,胸部與線圈緊貼以減少偽影,以雙側乳腺與腋下為掃描范圍,行冠狀位、橫斷位、矢狀位掃描,掃描序列為T1WI TE 7.7 ms、TR 400 ms、層厚4.0 mm、層間隔1.0 mm、視野30 cm×30 cm、激勵次數2次、矩陣320×192,T2WI TE 108.8 ms、TR 3 200 ms、層厚4.0 mm、層間隔1.0 mm、視野30 cm×30 cm、激勵次數2次、矩陣320×192;待完成上述平掃后,實施DCE-MRI,即用高壓注射器經肘靜脈注射0.2 mmol/kg釓噴酸葡胺注射液[廣州康臣藥業有限公司,國藥準字H10950231,規格10 ml∶4.69 g(按C28H37O15N4Gd 計)],注射速率為2 ml/s,注射后1、3、5 min 實施增強掃描,并將掃描獲取的圖像傳輸至工作站,實施三維動態圖像重建,并對病灶形態、邊緣等特征進行觀察;最后經盲法閱片,即由2位資深影像學醫師獨立閱片,判斷乳腺腫塊性質,若意見不一致,共同討論至意見統一。
1.3 觀察指標
以術后病理診斷結果為金標準,觀察乳腺良惡性病變患者的MRI 影像學表現,比較MRI 平掃與DCEMRI 診斷乳腺良惡性病變的效能,分析MRI 平掃與DCE-MRI 診斷結果與術后病理診斷結果的一致性。
1.4 統計學處理
采用SPSS 21.0統計軟件分析數據。計數資料以率表示,采用χ2檢驗;一致性采用Kappa檢驗,Kappa=1表示完全一致,≥0.75表示一致性良好,0.40~0.74表示一致性一般,<0.40表示一致性較差。P<0.05為差異有統計學意義。
2 結果
2.1 術后病理診斷結果
84例乳腺病變患者,術后病理檢查發現93個病灶,其中良性病變37個,包括纖維腺瘤15個,導管內乳頭狀瘤7個,乳腺增生3個,乳腺囊腫12個;惡性病變56個,包括浸潤性小葉癌8個,浸潤性導管癌26個,原位癌7個,導管內癌15個。
2.2 乳腺良惡性病變患者的MRI 影像學表現
惡性病變邊界不規則、結節或腫塊、毛刺樣強化、周圍組織受累比例高于良性病變,光滑或分葉比例低于良性病變,差異有統計學意義(P<0.05),見表1。
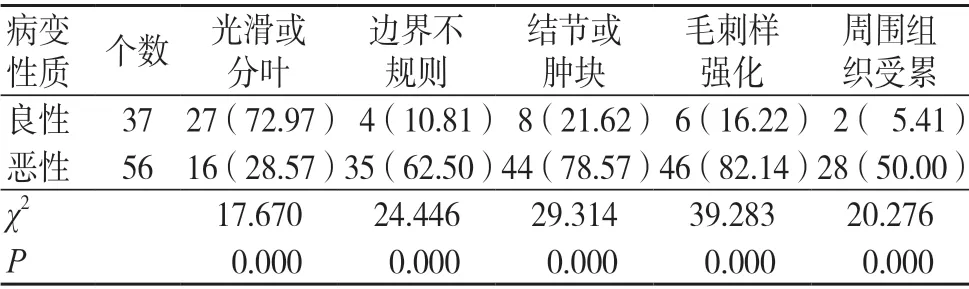
表1 乳腺良惡性病變患者的MRI 影像學表現比較[個(%)]
2.3 MRI 平掃與DCE-MRI 診斷乳腺良惡性病變的效能
以術后病理診斷結果為金標準,DCE-MRI 診斷乳腺良惡性病變的準確度高于MRI 平掃,差異有統計學意義(P<0.05);MRI 平掃與DCE-MRI 診斷乳腺良惡性病變的靈敏度、特異度比較,差異均無統計學意義(P>0.05),見表2~4。一致性檢驗結果顯示,MRI 平掃診斷結果與術后病理診斷結果的一致性一般(Kappa=0.647);DCE-MRI 診斷結果與術后病理診斷結果的一致性良好(Kappa=0.867)。
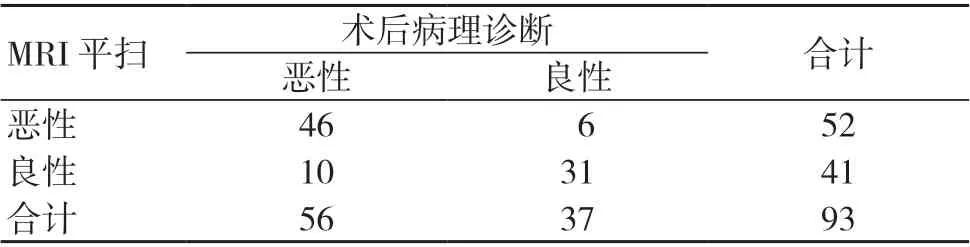
表2 MRI 平掃診斷結果(個)
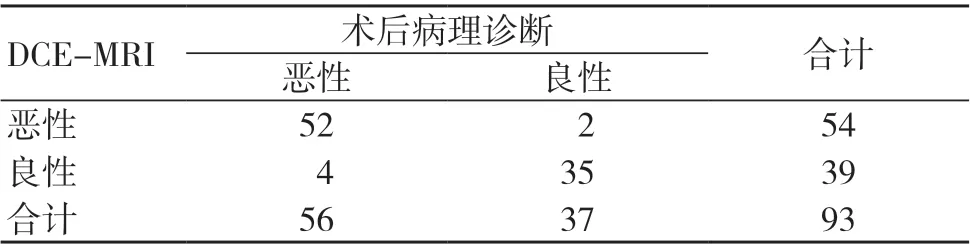
表3 DCE-MRI 診斷結果(個)
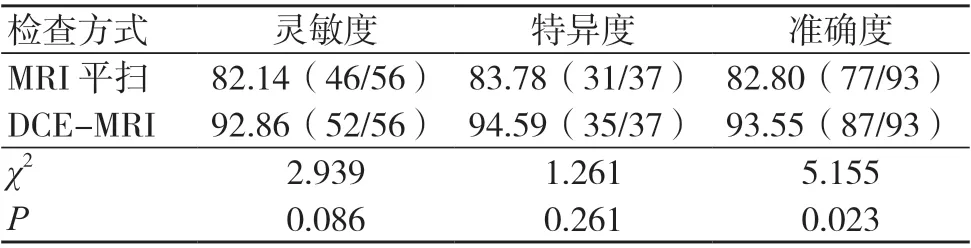
表4 MRI 平掃與DCE-MRI 診斷乳腺良惡性病變的效能比較(%)
3 討論
近年來,乳腺癌的發病年齡趨于年輕化,且發病率呈逐漸增高的趨勢。由于該病發病隱匿,臨床癥狀不明顯,確診時病情多已進展至中晚期,喪失了手術根治的最佳時機[4-5]。因此,準確鑒別診斷乳腺病變性質尤為重要。因乳腺癌屬于血管依賴性腫瘤,供氧多依賴于微血管網,大部分乳腺惡性病灶存在明顯的強化表現,而良性病灶也存在程度不一的強化表現,故乳腺良惡性病變易出現強化重疊表現,影響早期診斷特異度。鉬靶X 線、超聲均是鑒別乳腺良惡性病變的常用手段,前者可靈敏地檢出腫塊等病變,但易忽略微小病變,漏診率、誤診率較高;后者具有無放射性、快捷、簡便、無間隔掃描等優點,主要依賴病灶邊界、位置、大小、血流、回聲等實施診斷,可檢出囊實性腫塊和實質性腫塊,彌補鉬靶X 線檢查的不足,但會因脂肪組織影響透聲效果,對微小病變的檢出率亦較差[6-7]。
MRI 具有多方位、多序列成像及軟組織分辨力高等特點,且通過專用的乳腺表面線圈檢查可有效提高空間分辨力和乳腺圖像信噪比,準確反映周圍病變形態和病灶組織內血管通透性、血管密度等,在診斷乳腺病變性質中具有較高的應用價值[8-9]。本研究結果顯示,惡性病變邊界不規則、結節或腫塊、毛刺樣強化、周圍組織受累比例高于良性病變,光滑或分葉比例低于良性病變;以術后病理診斷結果為金標準,DCE-MRI 診斷乳腺良惡性病變的準確度高于MRI 平掃,兩種方法診斷乳腺良惡性病變的靈敏度、特異度比較無顯著差異;一致性檢驗結果顯示,MRI 平掃診斷結果與術后病理診斷結果的一致性一般(Kappa=0.647),DCE-MRI 診斷結果與術后病理診斷結果的一致性良好(Kappa=0.867);表明DCE-MRI可準確鑒別乳腺病變的性質。腫瘤血管數量增多、毛細血管通透性增加、動靜脈瘺是乳腺癌增強掃描強化的病理基礎,在正常成熟的血管內造影劑彌散速度緩慢,在新生血管內彌散速度較快。DCE-MRI 可通過靜脈注入順磁性造影劑,觀察造影劑的充盈程度,對病灶內血供和強化程度進行判斷,間接反映腫瘤增殖情況,便于臨床定性診斷疾病。惡性腫瘤的高代謝生長可在一定程度上造成腫瘤周圍微血管密度增高,血管內皮不成熟、血管通透性表現出快進快出的強化,且惡性腫瘤早期可刺激機體血管因子形成,改變血管通透性,促使造影劑滲出,信號增強[10]。DCE-MRI可充分利用病灶強化特點和方式,按照病灶內血流動力學變化和形態學改變實施診斷,與平掃相比可更加全面地檢查病灶,且DCE-MRI 獲取的圖像質量更好,具有較高的分辨力,便于醫師多方位分析、觀察病灶,準確鑒別病變性質[11-12];另外,DCE-MRI 充分體現了信噪比和空間分辨力的統一,可檢查乳腺內微小病變,通過后處理技術可重建腫塊與周圍血管的關系,明確腫瘤內部結構、邊緣等情況,有助于臨床治療方案的制定。
綜上所述,DCE-MRI 可準確鑒別乳腺病變的性質,便于指導臨床治療。

