TG/HDL-C 用于預測2型糖尿病合并代謝綜合征的價值分析
文詩勇 胡旗幟 劉小玲
【摘要】目的:探究2型糖尿病合并代謝綜合征應用血清三酰甘油(TG)/高密度脂蛋白膽固醇(HDL-C)比值進行預測的價值。方法:隨機抽取本院2020年5月至2021年2月期間在本院治療的170例2型糖尿病患者進行回顧性分析,其中92例糖尿病患者為A組,78例糖尿病合并代謝綜合征患者為B組。對比兩組患者的基礎資料、血壓、空腹胰島素(FINS)、空腹血糖(FBG)、低密度脂蛋白膽固醇(LDL-C)、HDL-C、總膽固醇(TC)、TG、身體質量指數(BMI)、胰島素抵抗指數(HOMA-IR)、TG/HDL-C比值。結果:兩組患者的性別、年齡、糖尿病病程、吸煙飲酒史占比以及FBG、LDL-C、TC水平對比無明顯差異(P>0.05)。兩組患者的合并高血壓占比、TG/HDL-C比值、HOMA- IR、FINS、HDL-C、TG、UA、DBP、SBP、BMI的相比差異顯著(P<0.05);各變量與2型糖尿病合并代謝綜合征進行 Logistic單因素回歸分析,合并高血壓、HOMA-IR、FINS、HDL-C、TG、UA、DBP、SBP、BMI均與2型糖尿病合并代謝綜合征密切相關。Logistic多因素回歸分析顯示, TG/HDL-C比值、HOMA-IR是2型糖尿病合并代謝綜合征的影響因素;受試者工作特征曲線顯示, TG/HDL-C比值診斷臨界點為1.42時,診斷效能最佳,曲線下面積為0.811,特異性為80.63%,靈敏性為73.37%。結論:2型糖尿病患者可以通過TG/HDL-C比值預測代謝綜合征患病風險。
【關鍵詞】2型糖尿病;代謝綜合征;三酰甘油;高密度脂蛋白膽固醇
【中圖分類號】R587.1【文獻標識碼】A 【文章編號】2096-5249(2022)05-0079-03
代謝綜合征屬于代謝紊亂癥候群的一種,主要是指機體碳水化合物、脂肪、蛋白質等物質失衡,臨床表現以高血壓、血脂異常、高血糖、肥胖等為主[1]。隨著生活質量和飲食結構的變化,致使代謝綜合征發病率明顯增加。相關臨床數據顯示,亞洲成年人的代謝綜合征患病率20%左右,國內有24.5%左右的發病率[2]。代謝綜合征是多種疾病發病危險因素,如非酒精性脂肪肝、心腦血管疾病以及2型糖尿病等。在2型糖尿病多種并發癥中,代謝綜合征具有一定促進作用。進而需判斷2型糖尿病患者是否合并代謝綜合征,有助于及早開展針對性治療,預防多種并發癥的發生。多項臨床研究顯示,三酰甘油(TG)/高密度脂蛋白膽固醇(HDL-C)比值能夠輔助胰島素抵抗、缺血性腦卒中、心血管疾病等代謝相關性疾病的診斷[3-4]。因此本次針對 TG/HDL-C 比值用于預測2型糖尿病合并代謝綜合征的價值進行研究,并將2020年5月至2021年2月在本院治療的170例2型糖尿病患者納入研究。
1 對象與方法
1.1研究對象
回顧性分析本院2020年5月至2021年2月在韶關市第三人民醫院治療的170例2型糖尿病患者資料,其中92例糖尿病患者為A 組,78例糖尿病合并代謝綜合征患者為B 組。
納入標準:(1)所有患者均與版《中國2型糖尿病防治指南》(2013年)中2型糖尿病相關診斷標準相符[5];(2)年齡18~75歲。
排除標準:(1)1型糖尿病患者;(2)糖尿病嚴重并發癥患者;(3)肝腎功能嚴重異常患者;(4)合并惡性腫瘤患者;(5)哺乳妊娠期患者;(6)其他內分泌功能異常患者。
1.2方法
分析患者臨床資料,整理和記錄患者的性別、年齡、吸煙飲酒史、糖尿病病程、高血壓、身體質量指數(BMI)、空腹胰島素(FINS)、空腹血糖(FBG)、低密度脂蛋白膽固醇(LDL-C)、HDL-C、總膽固醇(TC)、TG、胰島素抵抗指數(HOMA-IR)、TG/HDL-C 比值。[FINS (μU/mL)× FBPG(mmol/L)]/2.25=HOMA-IR。
1.3統計學分析
采用SPSS 24.0處理相應數據。計量資料以(±s)表示,行 t 檢驗;計數資料以[ n(%)]表示,行χ2檢驗。對預測2型糖尿病合并代謝綜合征的相關因素進行 Logistic 回歸分析。通過受試者工作特征曲線(ROC)分析 TG/HDL-C 比值預測2型糖尿病合并代謝綜合征的特異性和靈敏性,計算其曲線下面積,同時計算 TG/ HDL-C比值臨界值。以P<0.05為差異有統計學意義。
2 結果
2.1兩組患者基礎資料比較
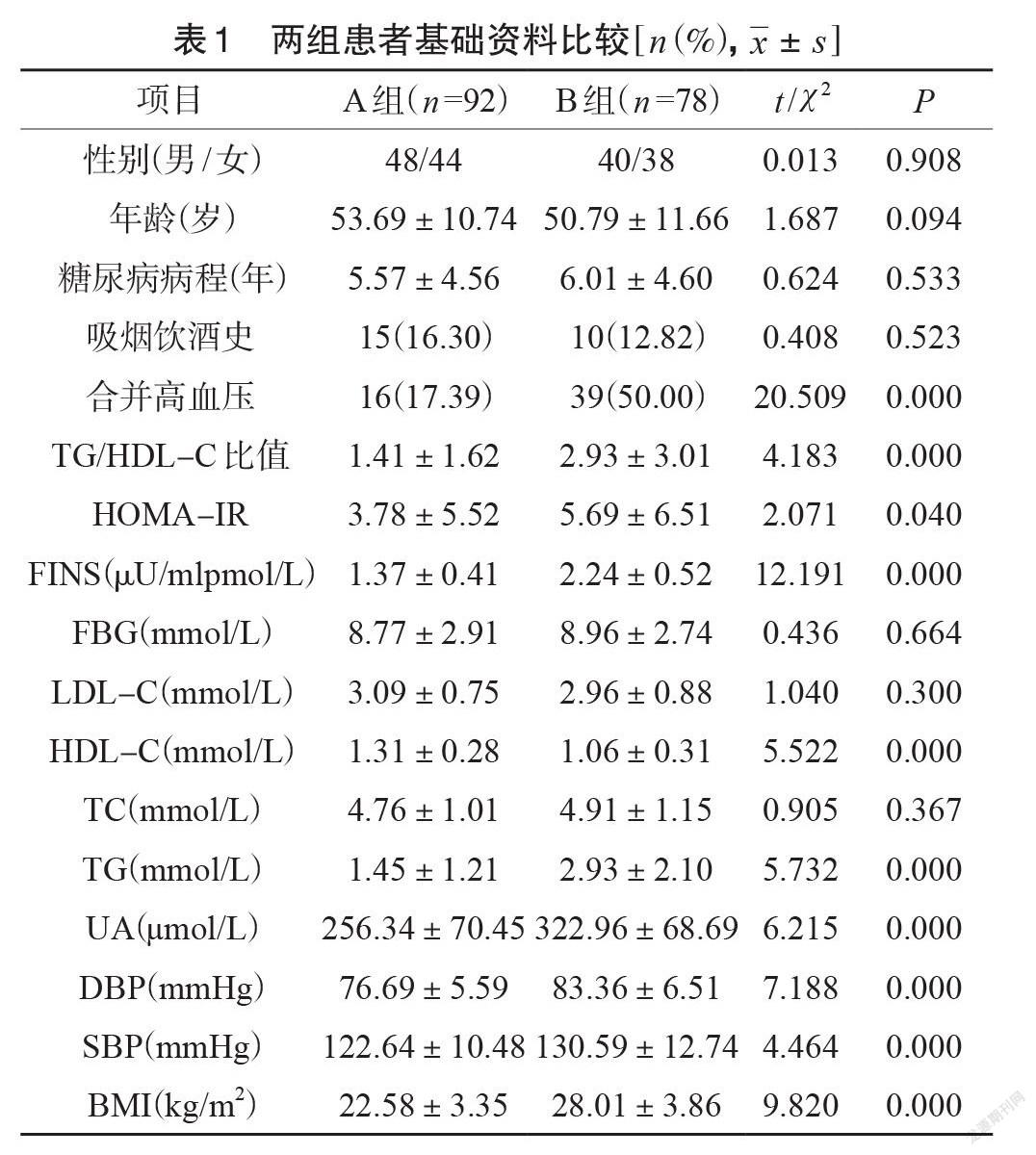
兩組患者性別、年齡、糖尿病病程、吸煙飲酒史占比以及 FBG、LDL-C、TC 水平對比無明顯差異(P>0.05)。兩組患者合并高血壓占比、TG/HDL-C、HOMA-IR、FINS、HDL-C、TG、UA、DBP、SBP、BMI 的相比差異顯著(P<0.05),見表1。
2.2多種指標預測2型糖尿病合并代謝綜合征 Logistic單因素回歸分析
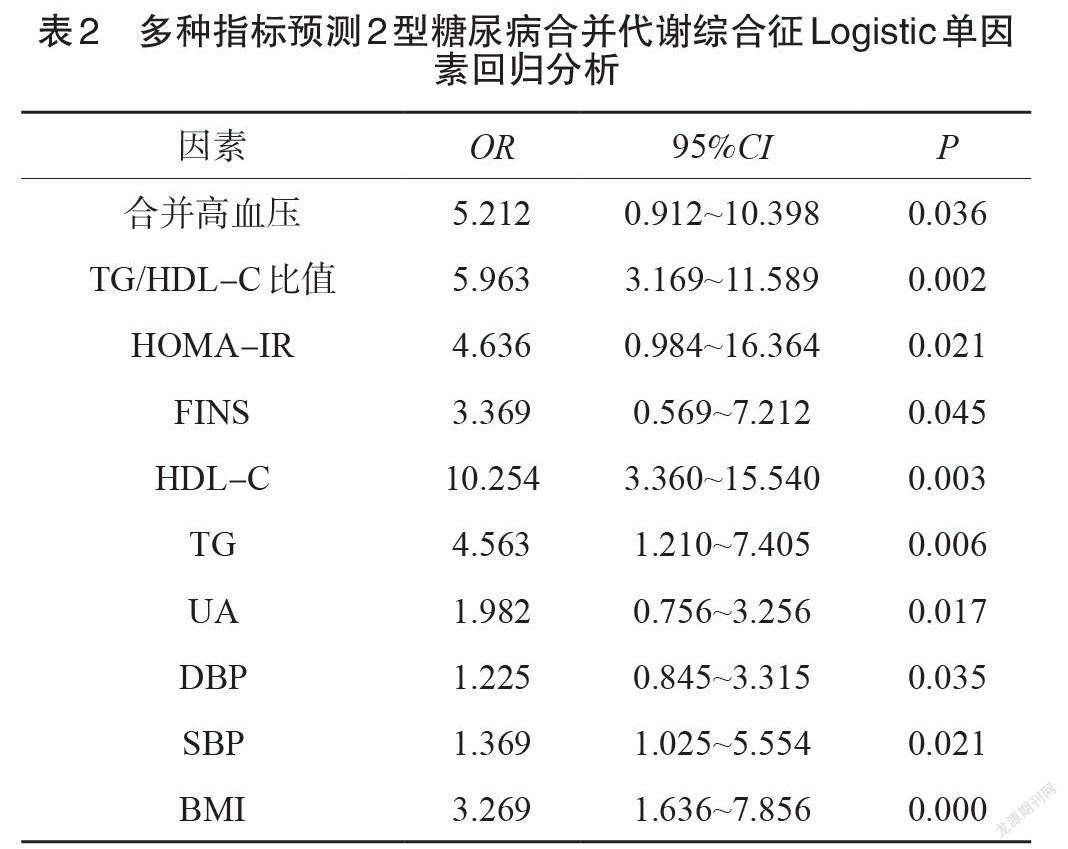
各變量與2型糖尿病合并代謝綜合征進行Logistic 單因素回歸分析,合并高血壓、 HOMA-IR、FINS、 HDL-C、TG、UA、DBP、SBP、BMI均與2型糖尿病合并代謝綜合征密切相關,見表2。
2.3多種指標預測2型糖尿病合并代謝綜合征 Logistic多因素回歸分析
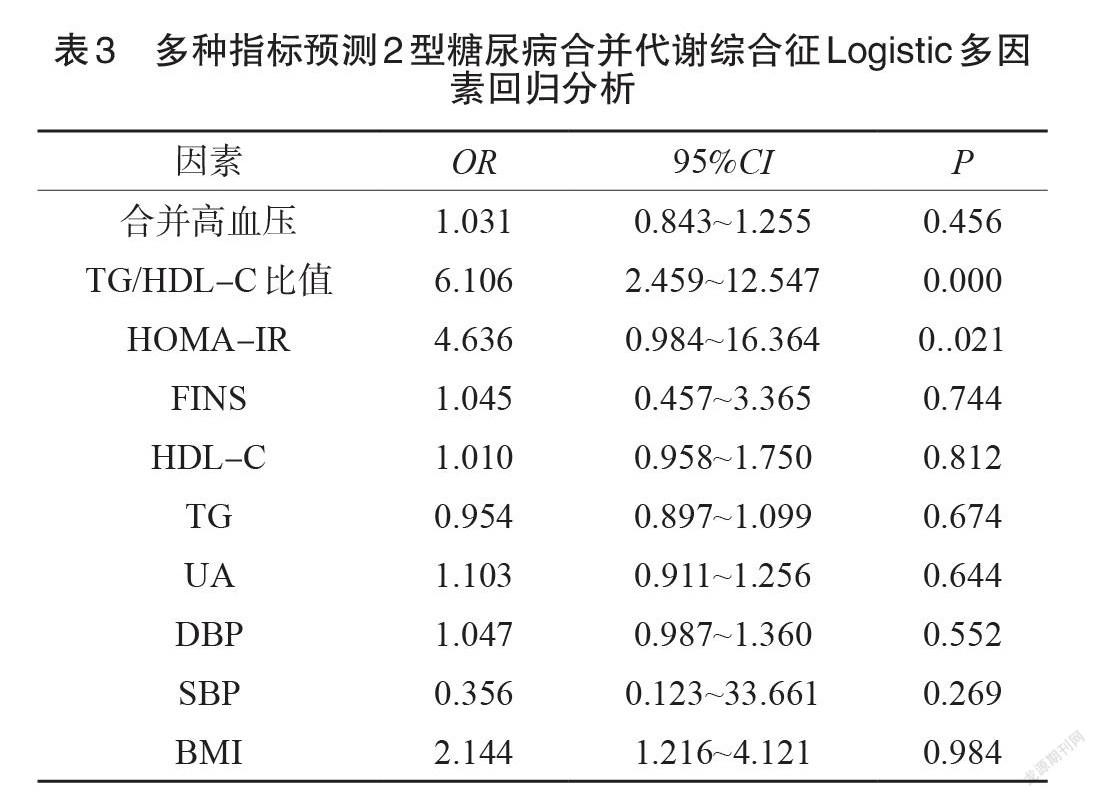
Logistic 多因素回歸分析顯示 TG/HDL-C 比值、 HOMA-IR是2型糖尿病合并代謝綜合征的影響因素,見表3。
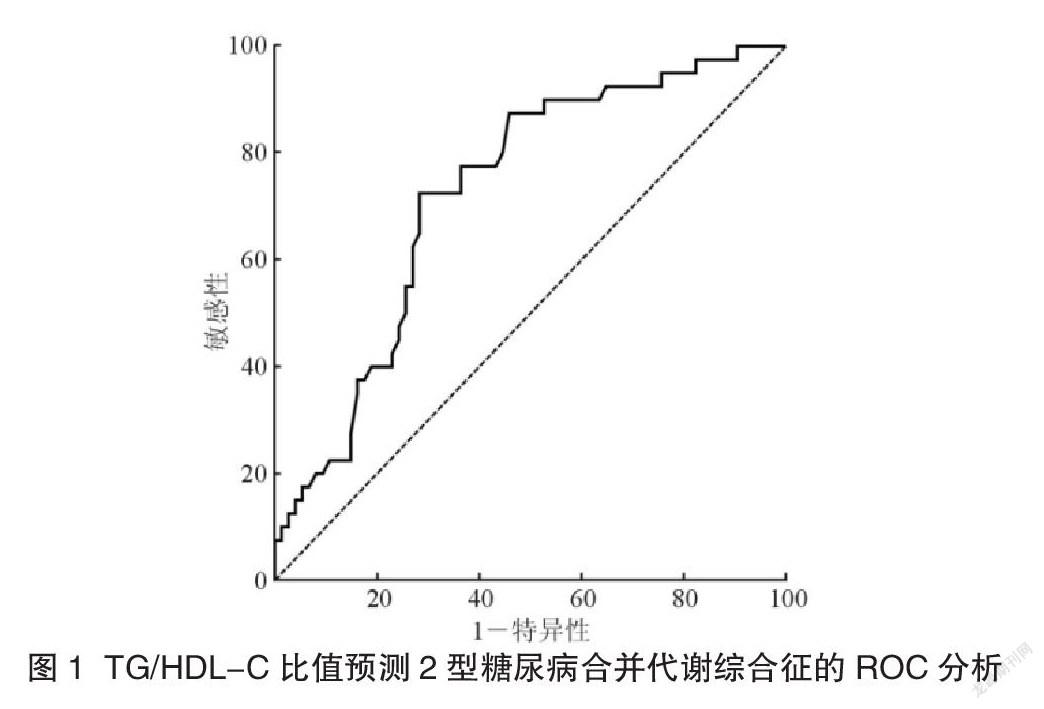
2.4 TG/HDL-C比值預測2型糖尿病合并代謝綜合征的ROC曲線分析ROC 曲線顯示,TG/HDL-C 比值診斷臨界點為1.42時,診斷效能最佳, AUC 為0.811(95%CI 0.614~0.889, P<0.001),特異性為80.63%,靈敏性為73.37%,見圖1。
3 討論
糖尿病主要有1型與2型之分,其中2型糖尿病最為常見,2型糖尿病是一種內分泌科常見慢性疾病,好發于肥胖、家族史以及中老年群體,既往還被稱作成人發病型糖尿病或者非胰島素依賴型糖尿病[6]。該疾病是由于胰島素抵抗或者胰島素分泌不足引起血糖升高,臨床表現主要有體重降低、消瘦、多食與多飲、多尿等。既往2型糖尿病屬于少見疾病,目前在生活習慣、社會人口老齡化等多種因素的影響下已成為多發病和常見病[7]。該疾病臨床特征則是胰島素抵抗、相對缺乏胰島素、高血糖等。而胰島素抵抗則會誘發冠心病、高血脂、肥胖、高血壓等疾病。代謝綜合征屬于以血脂異常、高血糖、肥胖、高血壓為主的臨床癥候群,會嚴重影響機體健康。代謝綜合征與免疫、遺傳、環境、基因等因素相關。代謝綜合征既往被稱作肥胖血脂異常綜合征、胰島素抵抗綜合征以及X綜合征等,是2型糖尿病危險因素之一。在心血管疾病和2型糖尿病發病機制中,胰島素抵抗、代謝綜合征具有主導作用。臨床研究顯示,大多數2型糖尿病患者發病初始階段,機體中就已出現胰島素抵抗。胰島素抵抗也屬于代謝綜合征危險因素,胰島素抵抗則是向心性肥胖、血脂紊亂、高血壓、糖代謝紊亂、尿酸血癥等共同聯系的相關因素[8]。有臨床研究數據顯示,2型糖尿病患者中有80%患者合并代謝綜合征[9]。當2型糖尿病合并代謝綜合征后會進一步加重病情、推動病情進展。2型糖尿病合并代謝綜合征患者血糖會長時間處于較高水平,會明顯增加血壓黏稠度,促進紅細胞聚集以減緩血液流速,增加心血管疾病發生風險。由此可見有效預測2型糖尿病合并代謝綜合征十分關鍵。
2型糖尿病患者中有一部分患者會合并代謝綜合征,其最主要表現為血清TG水平明顯升高、 HDL-C 下降,進而引起低密度脂蛋白致密、縮小等變化。有研究顯示, TG/HDL-C能夠預測相關代謝性疾病,也屬于動脈硬化、胰島素抵抗的標志物之一[10]。在相關研究中顯示,胰島素抵抗對極低密度脂蛋白膽固醇(VLDL)顆粒起到促進分泌作用,而對TG 起到促進集聚作用,此外還可以降低HDL-C 水平[11]。胰島素抵抗會擾亂機體蛋白質、脂肪、糖的正常代謝,會在多種代謝性疾病中發揮重要作用,被認定為誘發代謝綜合征的重要因素,可見代謝綜合征與 TG/HDL-C 之間的聯系與胰島素抵抗密不可分。肝臟主要合成 HDL-C,屬于抗動脈粥樣硬化的脂蛋白,將肝外組織膽固醇轉移至肝臟內代謝,最終經膽汁排出。 HDL-C 是代謝綜合征常用診斷指標之一,其男性水平低于0.9 mmol/L(40 mg/dL),女性水平低于1.1 mmol/L (50 mg/dL)。血脂異常是代謝綜合征主要表現,重要的血脂指標之一為HDL-C,血脂異常與脂代謝可經 HDL-C介導的膽固醇逆向轉運進行改善和調節; TG 是一種甘油酯,也屬于有機化合物的一種,在機體中以非水合形式存儲,該物質在機體中有較多產能和儲量,也是代謝綜合征常用診斷指標之一,其水平高于1.7 mmol/L(150 mg/dL)。多種臨床研究證實, TG 除了與代謝綜合征密切相關,同時和肥胖、高血糖、高血壓相關。現階段仍未明確TG引起代謝綜合征相關機制,但是多數學者認為,代謝綜合征中心環節和重要理生理基礎為胰島素抵抗,并認為TG 提升可從多角度引起胰島素抵抗。胰島素抵抗能夠降低TG脂解作用,此外胰島素異常還會影響TG清除,進而增加血液TG 水平,胰島素抵抗與TG 相互作用[12]。除此之外, TG 水平提升還易引起肥胖,血脂增加與肥胖、胰島素抵抗合并存在可相互作用,共同引起代謝綜合征的發生。
在一項TG/HDL-C血藥濃度相關臨床研究顯示,計算TG/HDL-C,能夠預測健康成年人早期的心血管疾病與胰島素抵抗的發生風險,對該研究進一步擴展分析顯示,2244例健康大學生中,對代謝綜合征使用TG/ HDL-C 的實用性進行了評估,評估價值較高[13]。通過 TG/HDL-C,能夠識別25%左右的心血管代謝風險和胰島素抵抗。如果人群TG/HDL-C 超過2.5~3.5,無論男女,均會增加代謝風險與心血管疾病風險,但更值得注意的是,此類人群中有33%胰島素抵抗[14]。心血管代謝風險相關預測指標包括代謝綜合征合并胰島素抵抗、 TG/HDL-C 提升。 TG/HDL-C能夠對高風險群體進行識別,代謝綜合征則可以將風險因子進一步擴大。以上結論均表示TG/HDL-C能夠預測看似健康的成年人中有無心血管代謝疾病與胰島素抵抗發生風險。
本研究發現,2型糖尿病合并代謝綜合征患者的 TG/HDL-C、HOMA-IR水平均明顯升高, Logistic 多因素回歸分析顯示TG/HDL-C、HOMA-IR是2型糖尿病合并代謝綜合征的影響因素,進一步證實TG/HDL-C、 HOMA-IR與2型糖尿病合并代謝綜合征的之間密切相關,可通過TG/HDL-C 比值變化對2型糖尿病合并代謝綜合征進行預測。本研究結果還顯示, TG/HDL-C 診斷臨界點為1.42時,特異性為80.63%,靈敏性為 73.37%。可見 TG/HDL-C 可預測2型糖尿病患者患代謝綜合征的風險,此外該指標獲得簡單、快速、安全,適用于基層醫院。本研究存有一些缺點,比如未與健康群體對比、未對比不同種族、不同年齡、不同性別的差異,此外此次患者均來自韶關市,樣本量也較少,無法代表整個中國,需在今后擴大樣本、選擇不同區域、不同種族,分性別、年齡進一步驗證其結論。
總而言之,可對2型糖尿病患者應用 TG/HDL-C 預測代謝綜合征患病風險。
參考文獻
[1]? 孫麗娜,修雙玲,王立,等.老年2型糖尿病合并代謝綜合征患者認知障礙的危險因素分析[J].中國醫藥,2020,15(3):393-396.
[2] 馬俊花,陸建燦,王星,等 . 2 型糖尿病合并代謝綜合征患者血清趨化素水平變化及其與白細胞介素 6 的相關性 [J]. 中國臨床醫學,2018,25(5):748-752.
[3] 陳海靜,孫海燕,劉紅丹 . 甘油三酯葡萄糖乘積指數與甘油三酯高密度脂蛋白膽固醇比值評價代謝綜合征的價值[J]. 海南醫學,2019,30(4):416-419.
[4] 羅加凱,李志紅,尹飛,等 . 2 型糖尿病患者臨床特征與代謝綜合征組分關系的研究 [J]. 臨床內科雜志,2017,34(10):695-698.
[5] 張寧,吳峰,孫蓓,等 . 代謝綜合征患者肥胖和脂質代謝參數的特征及其診斷價值 [J]. 現代生物醫學進展,2019,19(21):4192-4196.
[6] 劉洋,程曉萍 . 女性職工代謝綜合征的臨床特征及發病影響因素分析 [J]. 中國婦幼保健,2020,35(11):1976-1978.
[7] 陳之陽,孫偉峰,曹健 . 血清 TG/HDL 及瘦素脂聯素水平與 2 型糖尿病視網膜病變的相關性 [J]. 西部醫學,2018,30(10):1475-1478.
[8] 劉小位,王養維,龐雅玲,等 .TG / HDL-C 與新診斷T2DM 患者胰島素抵抗的相關性研究 [J]. 陜西醫學雜志,2017,46(1):61-62.
[9] 湯金梅,畢亭亭,周茜,徐曉,喬慧瑛,楊緒楓,呂榮 . 血脂指標比值對單純餐后高血糖型糖尿病的預測價值 [J]. 河北醫學,2018,24(2):262-266.
[10] 羅加凱,李志紅,尹飛,等 . 2 型糖尿病患者臨床特征與代謝綜合征組分關系的研究 [J]. 臨床內科雜志,2017,34(10):695-698.
[11] 張婷,李樹法,孟凡東,李雨婷,程雪,張彤,凌宏威 . 血清甘油三酯 / 高密度脂蛋白膽固醇比值在 2 型糖尿病合并代謝綜合征中預測價值 [J]. 安徽醫藥,2021,25(8):1509-1513.
[12] 陳海靜,孫海燕,劉紅丹 . 甘油三酯葡萄糖乘積指數與甘油三酯高密度脂蛋白膽固醇比值評價代謝綜合征的價值[J]. 海南醫學,2019,30(4):416-419.
[13] 尤玉青,韓嘯,應長江,李偉,周東浩 .TyG指數及 TG/HDL-C 是 2 型糖尿病患者血糖控制的有效預測指標 [J].醫學研究雜志,2021,50(2):121-125,140.
[14] 馮一丹,張學梅,高英慧,唐智言,段薇 . 代謝組學在 2 型糖尿病預測和早期診斷中的研究現狀 [J]. 中國臨床藥理學雜志,2017,33(19):1978-1981.
(收稿日期:2021-09-10)

