全身麻醉結合硬膜外阻滯麻醉在腹腔鏡結直腸癌根治術中的應用效果
許 兵,馮紅坤,張成功
(昆明市中醫醫院,云南 昆明 650051)
進行腹腔鏡結直腸癌根治術是現階段臨床上治療結直腸癌的首選治療方式。目前,臨床上主要是采用全身麻醉的方式對接受腹腔鏡結直腸癌根治術的患者進行麻醉。有研究指出,接受腹腔鏡結直腸癌根治術的患者易出現血流動力學改變及應激反應[1]。在對此類患者進行麻醉時,應在保證麻醉效果的基礎上盡可能地減少麻醉藥物的使用,以減少患者的不良反應,加快其術后蘇醒[2]。在手術過程中必須對患者的血流動力學指標及生命體征進行密切的監測,并注意保持其以上指標的穩定,以減少其術后躁動,減輕其疼痛感[3]。本文對我院收治的48 例需要進行腹腔鏡結直腸癌根治術的患者進行研究,旨在探究對接受腹腔鏡結直腸癌根治術的患者進行全身麻醉結合硬膜外阻滯麻醉的效果及對其血流動力學指標及應激反應指標的影響。
1 資料和方法
1.1 一般資料
選取我院于2019 年9 月至2020 年12 月收治的48 例需要進行腹腔鏡結直腸癌根治術的患者為研究對象。其納入標準是:1)經手術病理檢查被確診患有結直腸癌,且存在進行腹腔鏡結直腸癌根治術的適應證;2)美國麻醉師協會分 級[4](American society of an-esthesiologists classification,ASA)為Ⅰ~Ⅱ級;3)知情并自愿參與本研究。其排除標準是:1)合并有嚴重的原發性腎臟病或狼瘡性腎炎、紫癜性腎炎等繼發性腎臟病;2)近1 個月內出現過感染性疾病;3)存在嚴重的心、肝、腎功能不全;4)處于哺乳期或妊娠期;5)有藥物過敏史。根據麻醉方式的不同將其分為對照組(24 例)和觀察組(24 例)。對照組24 例患者中有男性14 例,女性10 例;其年齡為42 ~78 歲,平均年齡為(62.15±5.37)歲;其平均病程為(2.56±1.24)年,平均BMI為(18.76±3.21)。觀察組24 例患者中有男性13例,女性11 例;其年齡為40 ~81 歲,平均年齡為(61.58±5.74)歲;其平均病程為(2.31±1.35)年,平均BMI 為(18.83±3.15)。兩組研究對象的基礎資料相比,P>0.05。
1.2 方法
對對照組患者進行全身麻醉,對觀察組患者進行全身麻醉結合硬膜外阻滯麻醉,方法是:在兩組患者進入手術室后,為其建立靜脈通道,然后對其進行麻醉誘導(為其靜脈注射舒芬太尼0.4 μg/kg、丙泊酚1.5 ~2.0 mg/kg、咪達唑侖0.05 mg/kg、順苯磺酸阿曲庫銨0.15 mg/kg)。在對觀察組患者進行麻醉誘導前,對其進行L2-L3 椎間隙穿刺,并向其硬膜外腔內注入1%的利多卡因3 mL。在確認其生命體征平穩、麻醉平面理想后,為其靜脈推注0.2%的羅哌卡因2 次,每次推注5 mL。15 min 后,對其進行麻醉誘導。在術中,為兩組患者持續靜脈輸注0.2%的羅哌卡因,輸注速度為5 mL/h。在術后,用0.2% 的羅哌卡因對患者進行硬膜外鎮痛,背景劑量為5 mL/h,單次劑量為5 mL,鎖定時間為0.5 h。
1.3 觀察指標
1.3.1 麻醉效果 在兩組患者出院的前1 d,向其發放麻醉滿意度問卷調查表。根據患者給出的麻醉評分將其對麻醉的滿意程度分為非常滿意(80 ~100 分)、一般滿意(60 ~79 分)及不滿意(0 ~59 分)。滿意率=(總例數- 不滿意例數)/總例數×100%。采用視覺模擬評分法(visual analogue scale,VAS)評價患者的疼痛程度。評分越高,表示患者的疼痛程度越嚴重。
1.3.2 血流動力學指標 記錄手術前后兩組患者的心率(HR)、平均動脈壓(MAP)、血氧飽和度(SpO2)和呼吸末二氧化碳分壓(PETCO2)。
1.3.3 應激反應指標 記錄手術前后兩組患者血清皮質醇(Cor)、去甲腎上腺素(NE)的水平。
1.4 統計學方法
對研究數據采用SPSS 20.0 軟件進行統計學分析,計量資料用均數± 標準差(±s)表示,采用t檢驗,計數資料用百分比(%)表示,采用χ2 檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 對比兩組患者對麻醉的滿意率
觀察組患者對麻醉的滿意率(95.83%)明顯高于對照組患者對麻醉的滿意率(79.17%),P<0.05。詳見表1。

表1 對比兩組患者對麻醉的滿意率
2.2 對比手術前后兩組患者的VAS 評分
手術前,兩組患者的VAS 評分相比,P>0.05。手術后1 周、手術后2 周,觀察組患者的VAS 評分均低于對照組患者,P<0.05。詳見表2。
表2 對比手術前后兩組患者的VAS 評分(分,±s)
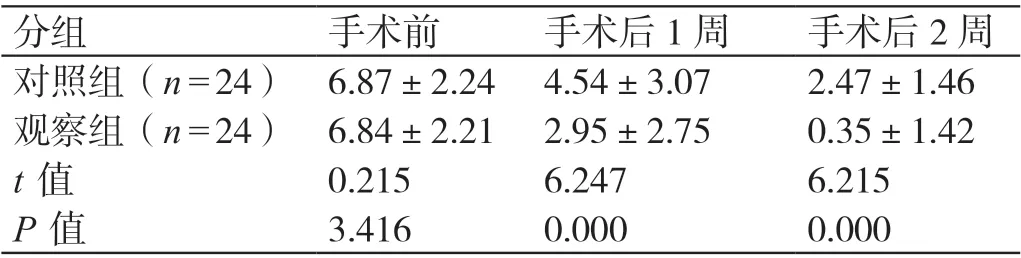
表2 對比手術前后兩組患者的VAS 評分(分,±s)
分組 手術前 手術后1 周 手術后2 周對照組(n=24) 6.87±2.24 4.54±3.07 2.47±1.46觀察組(n=24) 6.84±2.21 2.95±2.75 0.35±1.42 t 值 0.215 6.247 6.215 P 值 3.416 0.000 0.000
2.3 對比手術前后兩組患者的血流動力學指標
手 術 前, 兩 組 患 者 的HR、MAP、SpO2、PETCO2相比,P>0.05。手術后,觀察組患者的HR、MAP、PETCO2均低于對照組患者,其SpO2高于對照組患者,P<0.05。詳見表3。
表3 對比手術前后兩組患者的血流動力學指標(±s)
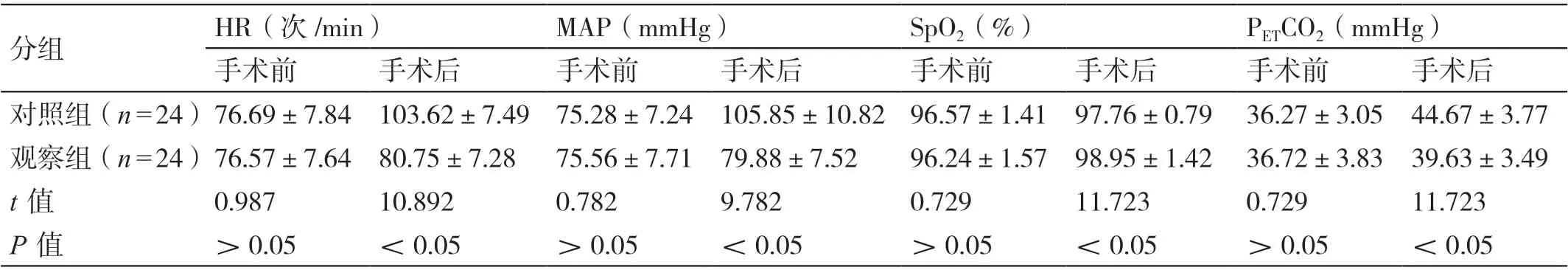
表3 對比手術前后兩組患者的血流動力學指標(±s)
分組 HR(次/min) MAP(mmHg) SpO2(%) PETCO2(mmHg)手術前 手術后 手術前 手術后 手術前 手術后 手術前 手術后對照組(n=24)76.69±7.84 103.62±7.49 75.28±7.24 105.85±10.82 96.57±1.41 97.76±0.79 36.27±3.05 44.67±3.77觀察組(n=24)76.57±7.64 80.75±7.28 75.56±7.71 79.88±7.52 96.24±1.57 98.95±1.42 36.72±3.83 39.63±3.49 t 值 0.987 10.892 0.782 9.782 0.729 11.723 0.729 11.723 P 值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.4 對比手術前后兩組患者的應激反應指標
手術前,兩組患者血清Cor、NE 的水平相比,P>0.05。手術后,觀察組患者血清Cor、NE 的水平均低于對照組患者,P<0.05。詳見表4。
表4 對比手術前后兩組患者的應激反應指標(μg/L,±s)
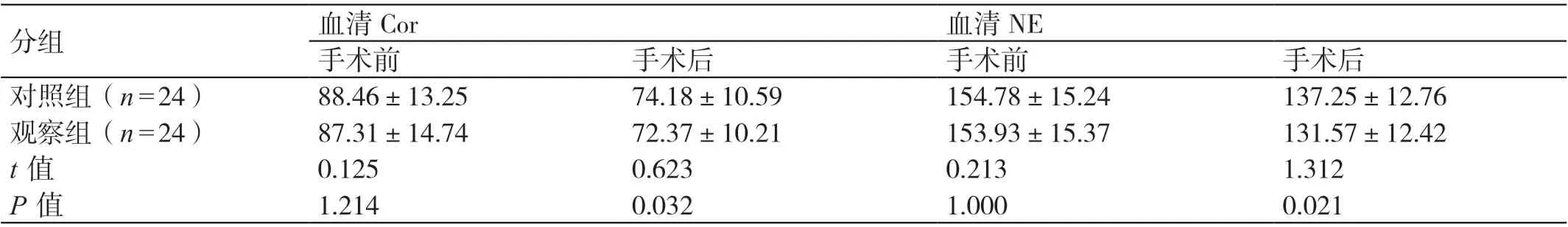
表4 對比手術前后兩組患者的應激反應指標(μg/L,±s)
分組 血清Cor 血清NE手術前 手術后 手術前 手術后對照組(n=24) 88.46±13.25 74.18±10.59 154.78±15.24 137.25±12.76觀察組(n=24) 87.31±14.74 72.37±10.21 153.93±15.37 131.57±12.42 t 值 0.125 0.623 0.213 1.312 P 值 1.214 0.032 1.000 0.021
3 討論
進行腹腔鏡結直腸癌根治術是現階段臨床上治療結直腸癌的首選治療方式。與采用傳統的手術方式相比,用腹腔鏡結直腸癌根治術治療結直腸癌具有創傷小、患者術后恢復快等優勢[4]。近年來,隨著腹腔鏡結直腸癌根治術的廣泛應用,如何對接受此手術的患者進行科學合理的麻醉逐漸受到了臨床上的廣泛關注[5-6]。對接受腹腔鏡結直腸癌根治術的患者進行麻醉,不僅需確保手術的順利進行和患者的安全,還需要控制患者的應激反應,維持其重要器官功能的正常,消除手術及麻醉給其身心帶來的不良影響[7-8]。本次研究的結果顯示,觀察組患者對麻醉的滿意率(95.83%)明顯高于對照組患者對麻醉的滿意率(79.17%),P<0.05。手術前,兩組患者的VAS 評分、HR、MAP、SpO2、PETCO2、 血 清Cor、NE 的 水 平 相比,P>0.05。手術后,觀察組患者的VAS 評分、HR、MAP、PETCO2、血清Cor、NE 的水平均低于對照組患者,其SpO2高于對照組患者,P<0.05。
綜上所述,與單純進行全身麻醉相比,對接受腹腔鏡結直腸癌根治術的患者進行全身麻醉結合硬膜外阻滯麻醉的效果較好,可有效地改善其血流動力學指標及應激反應指標。

