超聲造影檢查對腎細胞癌的診斷價值
王海燕,霍亞玲,杜莉娟,蘇琳
河南省直第三人民醫院超聲科,鄭州 450000
腎細胞癌起源于泌尿系統的泌尿小管上皮組織,在泌尿系統腫瘤中其發病率僅次于膀胱癌,居于第二位,是泌尿系統惡性程度最高惡性腫瘤之一[1]。臨床腎細胞癌的治療主要采用不保留腎單位的部分腎切除手術或單純腫瘤摘除術,術前能正確對患者分型、病情程度做出準確診斷,有利于臨床制訂合理有效的治療措施,避免過度治療,對患者預后及生存質量有積極影響[2]。超聲檢查簡單、快捷,是臨床診斷腎臟疾病的首選方式,既往研究已證實,超聲檢查對腎臟腫瘤的良惡性有一定的診斷價值[3]。超聲造影是在灰階超聲的基礎上發展的一種技術,對病灶內的微血管更敏感,可連續動態地觀察病灶內血流灌注程度。因此,本研究旨在探討超聲造影對腎細胞癌的診斷價值,并分析其影像學特征,現報道如下。
1 資料與方法
1.1 一般資料
選取2019年4月至2020年4月河南省直第三人民醫院收治的腎細胞癌患者。納入標準:①經臨床癥狀、病理學檢查確診為腎細胞癌;②均接受常規超聲和超聲造影檢查;③臨床資料完整。排除標準:①合并其他腎臟疾病;②合并血液系統或免疫性疾病;③生存期短于6個月。依據納入和排除標準,本研究共納入57例腎細胞癌患者,其中男38例,女 19例;年齡28~81歲,平均(58.26±7.17)歲。本研究經醫院倫理委員會批準通過,所有患者均知情同意并簽署知情同意書。
1.2 檢查方法
采用Acuson Sequoia 512型彩色多普勒超聲診斷儀,頻率為2.5~5.0 MHz的腹部4C-1凸陣探頭,對比脈沖序列。造影劑為六氟化硫微泡,微氣泡使用磷脂包裹的SF6,采用5 ml生理鹽水通過振蕩獲得乳白色懸液后備用。注射器用力振蕩后抽取混懸液0.8~1.2 ml,經肘靜脈快速注入,隨即靜脈推注5 ml生理鹽水。超聲造影前先行常規檢查,以腫瘤和周圍腎組織最佳切面行造影檢查,造影劑注射的同時開始計時行造影檢查。造影檢查時需告知患者屏氣,對患者進行連續的動態觀察,時間3~4 min,并記錄圖像。使用ACQ軟件對圖像進行分析,繪制時間-強度曲線(time intensity curve,TIC),選擇合適部位作為感興趣區(region of interest,ROI)。
1.3 觀察指標和評價標準
①以病理檢查結果為金標準,評估超聲造影對腎細胞癌的檢出率。②比較超聲造影與常規超聲對腫瘤假包膜的顯示情況。③比較腎細胞癌超聲造影定量參數[4],包括到達時間差(arrival time difference,AT),AT=腫瘤組織造影劑到達時間-癌旁組織造影劑到達時間;達峰時間差(peak time difference,TTP),TTP=腫瘤組織造影劑達峰時間-癌旁組織造影劑達峰時間;峰值強度差(peak intensity difference,PI),PI=腫瘤組織造影劑峰值強度-癌旁組織造影劑峰值強度;60 s消退強度差(60 s regression strength difference,I60s),I60s=注射造影劑60 s腫瘤組織消退強度-注射造影劑60 s癌旁組織消退強度。④分析腎細胞癌患者的常規超聲和超聲造影圖像,了解腫瘤大小、回聲、邊界、血流等情況。
1.4 統計學方法
采用SPSS 20.0軟件對所有數據進行統計分析,計量資料以均數±標準差(±s)表示,兩組間比較采用t檢驗,多組間比較采用單因素方差分析;計數資料以例數和率(%)表示,組間比較采用χ2檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 超聲造影對腎細胞癌的檢出率
病理學檢查結果顯示,57例腎細胞癌患者中透明細胞癌37例,嫌色細胞癌11例,乳頭狀癌9例。超聲造影檢出透明細胞癌35例,嫌色細胞癌11例,乳頭狀癌8例,總檢出率為94.74%(54/57)。
2.2 超聲造影與常規超聲對腫瘤假包膜顯示情況的比較
超聲造影檢查診斷腫瘤假包膜48例,檢出率為84.21%,明顯高于常規超聲檢查的36.84%(21/57),差異有統計學意義(χ2=26.765,P<0.01)。
2.3 超聲造影定量參數的比較
不同病理類型腎細胞癌患者AT、TTP、PI、I60s比較,差異均有統計學意義(P<0.01),其中AT、TTP為乳頭狀癌>嫌色細胞癌>透明細胞癌;PI、I60s為透明細胞癌>乳頭狀癌>嫌色細胞癌。(表1)
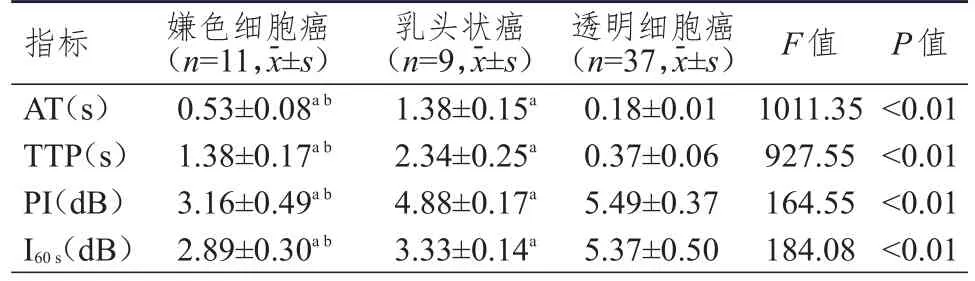
表1 不同病理類型腎細胞癌超聲造影定量參數的比較
2.4 腎細胞癌圖像分析
腎細胞癌常規超聲圖像顯示:腫瘤邊緣清晰或欠清晰,其中75.44%(43/57)為低回聲,24.56%(14/57)為高回聲,腫瘤多為圓形或橢圓形,最小13 mm×10 mm,最大97 mm×76 mm,體積越大其形態越不規則;體積小的腫瘤回聲較均勻,較大腫瘤內部可見有壞死液化區域;其中透明細胞癌患者彩色血流信號較為豐富,乳頭狀癌、嫌色細胞癌則以無血流信號或星點狀血流信號為主。腎細胞癌超聲造影圖像顯示:透明細胞癌中83.78%(31/37)患者表現為負血供,造影劑進入后早期為快速填充,多早于周邊腎臟組織,TTP比周圍腎臟組織快,PI高于腎臟周邊組織,可表現為均勻性增強,出現壞死液化時增強不均勻,腫瘤內無填充后可有稀疏填充;消退時間慢,持續時間長,可見“快進慢出”現象(圖1)。乳頭狀癌、嫌色細胞癌均為乏血供,造影劑填充情況慢或與周圍腎臟組織相同,造影劑達到峰值的PI較低,表現為稀疏填充,在晚期消退的強度比周圍腎臟組織輕,造影劑消退強度弱于周邊腎組織。
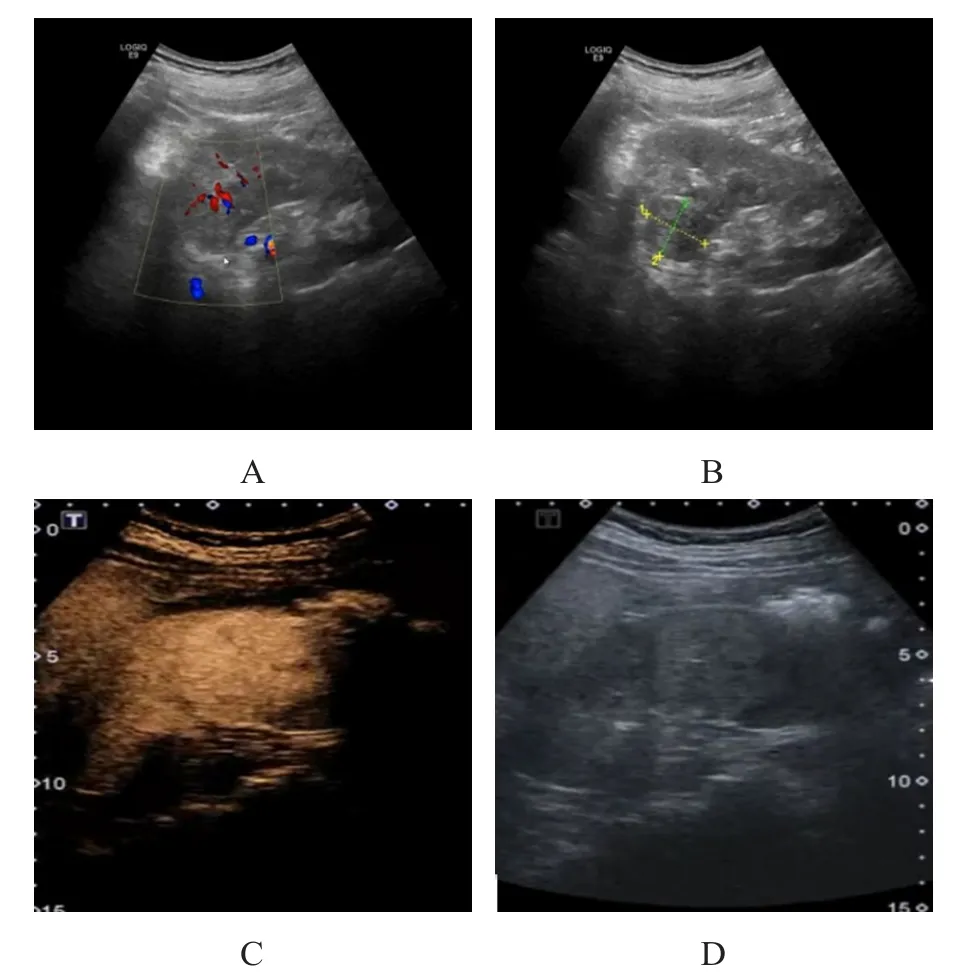
圖1 腎透明細胞癌超聲造影圖像
3 討論
腎細胞癌根據基因和形態學不同分為透明細胞癌、嫌色細胞癌、乳頭狀癌、腎集合管癌,以透明細胞癌最為常見,腎集合管癌較罕見[5-6]。既往研究發現,乳頭狀癌、嫌色細胞癌患者的預后優于透明細胞癌,透明細胞癌患者的5年生存率為81.3%,低于乳頭狀癌和嫌色細胞癌的90.10%、100%[7],表明不同病理類型患者的預后不同。因此,術前對腎細胞癌患者臨床早期診斷及正確分型,是患者治療方式選擇和改善預后的重要前提[8]。
彩色多普勒超聲檢查可通過評估腫瘤血管生成情況來判斷腫瘤性質,但若腫瘤較小位置較深、血流速度低,彩色多普勒超聲無法清晰地顯示腫瘤血流情況。超聲造影是利用造影劑微泡增加組織與細胞間的聲阻抗差,可以清晰地顯示腫瘤血管,隨著造影劑的不斷優化,可更靈敏地顯示細小的腫瘤血管,有助于臨床對腫瘤新生血管血流灌注的判斷[9-10]。有研究認為,超聲造影對腎細胞癌的診斷效能較好,靈敏度、特異度、準確度均高于常規超聲檢查[11]。腎細胞癌作為血供較為豐富的腫瘤多存在假包膜,但少部分腎癌的血供較差。病理學檢查顯示,腎癌的假包膜組成成分以纖維組織為主,其次為正常腎組織,假包膜在超聲檢查中表現為環形包繞瘤體的強回聲,增強明顯且持續時間長,便于顯示和識別[12-14]。本研究結果顯示,超聲造影檢查對腎細胞癌總檢出率為94.74%,與病理檢查結果的一致性較好,且超聲造影檢查對腫瘤假包膜的檢出率明顯高于常規超聲檢查,與Chan等[15]的研究結果相符,這可能因為超聲造影可對患者進行連續、實時的監測,有助于提高其對患者假包膜定性診斷及分型診斷的能力。在比較不同病理類型腎細胞癌的超聲造影定量參數中發現,透明細胞癌患者AT、TTP均明顯短于嫌色細胞癌、乳頭狀癌,PI、I60s均明顯高于嫌色細胞癌、乳頭狀癌,表明透明細胞癌PI、I60s比周邊腎組織高,且腎透明細胞癌在超聲造影中呈現“快進慢出且高增強”表現。嫌色細胞癌、乳頭狀癌均缺乏血供,且在超聲造影中呈現“慢進低增強”表現,臨床可據此對腎細胞癌患者的分型進行診斷。
綜上所述,超聲造影檢查可反映腎細胞癌患者的微血管灌注情況,評估腫瘤血供特點,可為臨床診斷及分型提供參考依據,臨床價值較高。

