調強放療聯合化療治療食管癌患者的臨床療效與安全性
董學良,王會霞,李冬,高山,岳成山
漢中市中心醫院放療科,陜西 漢中 723000
食管癌是消化系統中較為常見的惡性腫瘤,近年來中國食管癌的發病率呈逐漸升高趨勢[1-3]。食管癌具有預后不良、病死率高等特點。根據病理類型可將食管癌分為鱗狀細胞癌和腺癌,其中鱗狀細胞癌占全部類型食管癌的80%以上[4-5]。早期食管癌多無典型表現,多數患者確診時病情已進展至中晚期,失去了手術機會。因此,放化療成為失去手術治療機會的食管癌患者的主要治療方案。在化療的基礎上聯合常規放療治療食管癌患者可取得一定療效,但無法令人滿意。局部控制效果欠佳、復發以及腫瘤發生遠處轉移是食管癌患者的主要死因。近年來隨著放療技術的不斷發展,三維適形放療技術開始廣泛應用于臨床,而調強放療技術是在三維適形放療技術的基礎上進一步發展形成的放療技術[6-8]。本研究探討了調強放療聯合化療治療食管癌患者的臨床療效與安全性,現報道如下。
1 資料與方法
1.1 一般資料
收集2020年1月至2021年1月于漢中市中心醫院接受放療聯合化療的食管癌患者的病歷資料。納入標準:①符合《食管癌診療規范(2018年版)》[9]中食管癌的診斷標準,經病理檢查確診為食管癌;②經醫學影像學檢查確認未發生遠處轉移;③食管癌病灶最長徑≤9 cm;④卡氏功能狀態(Karnofsky performance status,KPS)評分≥80分;⑤可進半流質食物;⑥臨床資料完整。排除標準:①合并其他惡性腫瘤;②合并免疫功能異常或免疫系統疾病;③處于心腦血管不良事件的急性期,其他外科手術、介入手術后14天;④不符合治療要求;⑤具有放化療禁忌證。依據納入和排除標準,本研究共納入102例患者。根據治療方法的不同將患者分為常規組(n=51,接受常規放療聯合化療)和調強組(n=51,接受調強放療聯合化療)。常規組中,男32例,女19例;年齡38~75歲,平均(53.73±7.39)歲;病程2~11個月,平均(6.75±1.83)個月;分化程度:高分化12例,中分化17例,低分化22例;臨床分期:Ⅱ期11例,Ⅲ期40例。調強組中,男31例,女20例;年齡38~76歲,平均(54.59±8.83)歲;病程3~12個月,平均(7.06±1.84)個月;分化程度:高分化10例,中分化18例,低分化23例;臨床分期:Ⅱ期10例,Ⅲ期41例。兩組患者的性別、年齡、病程、分化程度、臨床分期比較,差異均無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會審批通過,所有患者均知情并簽署知情同意書。
1.2 治療方法
1.2.1 化療方法兩組患者均接受化療。采用5-氟尿嘧啶與順鉑化療方案,第1~5天,給予順鉑20 mg/m2,5-氟尿嘧啶0.5 g/m2,靜脈滴注,21天為 1個療程。
1.2.2 常規組常規組患者接受常規放療聯合化療。放療前通過食管鋇餐透視與CT等影像學檢查定位腫瘤位置、范圍及周圍組織情況,依據中心射野要求,于模擬定位機下設定三野,依據病變的侵襲程度調整視野范圍。放射劑量為2 Gy/d,放療5天后休息2天,總放射劑量為70 Gy,放射劑量達到40 Gy時復查,根據復查情況調整后續放療方案。
1.2.3 調強組調強組患者接受調強放療聯合化療。患者取仰臥位,雙手向上舉過頭頂后交叉安放。應用螺旋CT模擬定位機定位腫瘤病灶,給予患者口服碘海醇對比劑,掃描范圍從環狀軟骨上2 cm左右處至第1腰椎下緣處。掃描層厚設置為5 mm,將掃描后獲得的圖像傳輸至后處理系統。根據鋇餐造影、胃鏡、螺旋CT等影像學檢查資料勾畫放射靶區,將直視可見的腫瘤病灶設為大體腫瘤靶區(gross tumor volume,GTV),將腫瘤病灶的上緣、下緣各向外擴3 cm,包括淋巴結引流區域在內的病灶設為臨床靶區(clinical target volume,CTV),將CTV向外擴5 mm的區域設為計劃靶區(planning target volume,PTV)。放射源選用6MVX直線型加速器,以PTV作為幾何放射中心,共擬訂5~7個共面照射野行調強照射。淋巴引流區域不接受預防性照射。腫瘤放療處方劑量為95%PTV接受的照射劑量,處方劑量的中位值為54 Gy,照射劑量為每次1.8~2.0 Gy,每天1次,連續治療5天后休息2天。病灶周圍的正常組織受照射劑量不高于最大耐受劑量,如受照劑量為30 Gy的肺體積不超過全肺體積的20%,脊髓最大受照射劑量不超過35 Gy,心臟最大受照射劑量不超過30 Gy。
1.3 觀察指標及檢測方法
①治療1個療程后,比較兩組患者的臨床療效。依據世界衛生組織(WHO)實體瘤療效評價標準[10]評估患者的臨床療效。完全緩解:醫學影像學顯示腫瘤病灶完全消失,至少持續1個月,鋇餐可見邊緣較光滑,鋇劑通過順利,食管壁正常或略有強直,管腔內無狹窄或輕微狹窄,管腔壁的黏膜正常;部分緩解:腫瘤病灶體積縮小50%及以上,至少持續1個月,鋇餐下未見典型扭曲、成角,未見腔外潰瘍,鋇劑通過順利,邊緣不光滑或有微小缺損、龕影,部分位置可見明顯狹窄;疾病穩定:腫瘤病灶體積縮小不超過50%或增大不超過25%,治療后1個月內未見新發病灶,鋇餐提示病灶處可見鋇劑殘留,可見明顯充盈缺損、龕影;疾病進展:腫瘤病灶體積增大25%及以上,或出現新發病灶,鋇餐可見明顯龕影或管腔內可見嚴重狹窄。②比較治療前后兩組患者的血清腫瘤標志物水平,包括胰島素樣生長因子1(insulin like growth factor 1,IGF1)、血管內皮生長因子(vascular endothelial growth factor,VEGF)、鱗狀細胞癌抗原(squamous cell carcinoma antigen,SCC-Ag)、癌胚抗原(car-cinoembryonic antigen,CEA)。治療前后采集兩組患者的空腹外周靜脈血5 ml,靜置后置入離心機,3000 r/min離心10 min,離心半徑為12.5 cm,取得血清,采用酶聯免疫吸附試驗檢測IGF1、VEGF、SCC-Ag、CEA水平。③比較治療前后兩組患者的T 淋巴細胞亞群水平,包括 CD3+、CD4+、CD8+、CD4+/CD8+,采用流式細胞儀進行檢測。④統計并比較兩組患者的不良反應發生率。
1.4 統計學方法
采用SPSS 23.0軟件對數據進行統計分析。計數資料以例數和率(%)表示,組間比較采用χ2檢驗,等級資料的比較采用秩和檢驗;采用K-S檢驗法檢驗正態分布情況,符合正態分布的計量資料以均數±標準差(±s)表示,組內比較采用配對t檢驗,組間比較采用兩獨立樣本t檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 臨床療效的比較
調強組患者的臨床療效明顯優于常規組,差異有統計學意義(Z=2.803,P=0.005)。(表1)

表1 兩組患者的臨床療效[ n(%)]*
2.2 血清腫瘤標志物水平的比較
治療前,兩組患者的 IGF1、VEGF、SCC-Ag、CEA水平比較,差異均無統計學意義(P>0.05);治療后,兩組患者的IGF1、VEGF、SCC-Ag、CEA水平均低于本組治療前,且調強組患者的IGF1、VEGF、SCC-Ag、CEA水平均低于常規組,差異均有統計學意義(P<0.05)。(表2)
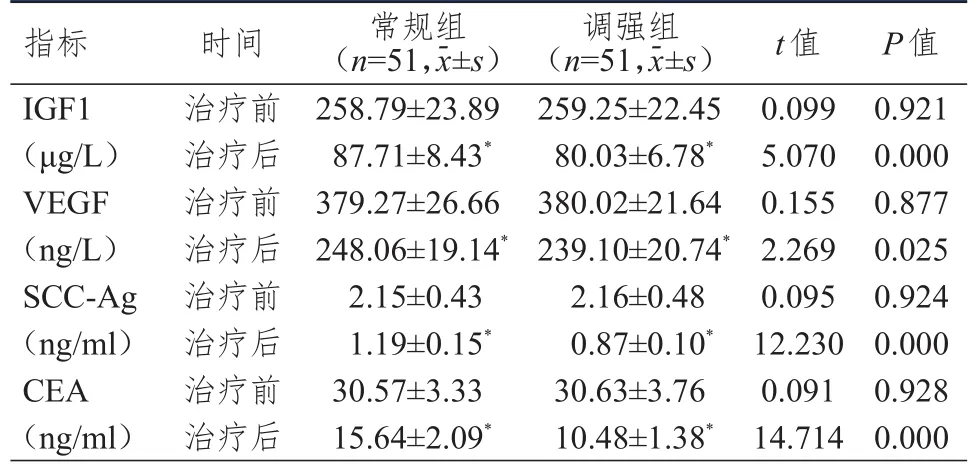
表2 治療前后兩組患者血清腫瘤標志物水平的比較
2.3 T淋巴細胞亞群的比較
治療前,兩組患者的 CD3+、CD4+、CD8+水平及CD4+/CD8+比較,差異均無統計學意義(P>0.05)。治療后,兩組患者的CD3+、CD4+、CD8+水平均低于本組治療前,常規組患者的CD4+/CD8+低于本組治療前,調強組患者的CD4+/CD8+高于本組治療前,且調強組患者的CD3+、CD4+水平及CD4+/CD8+均高于常規組,CD8+水平低于常規組,差異均有統計學意義(P<0.05)。(表3)
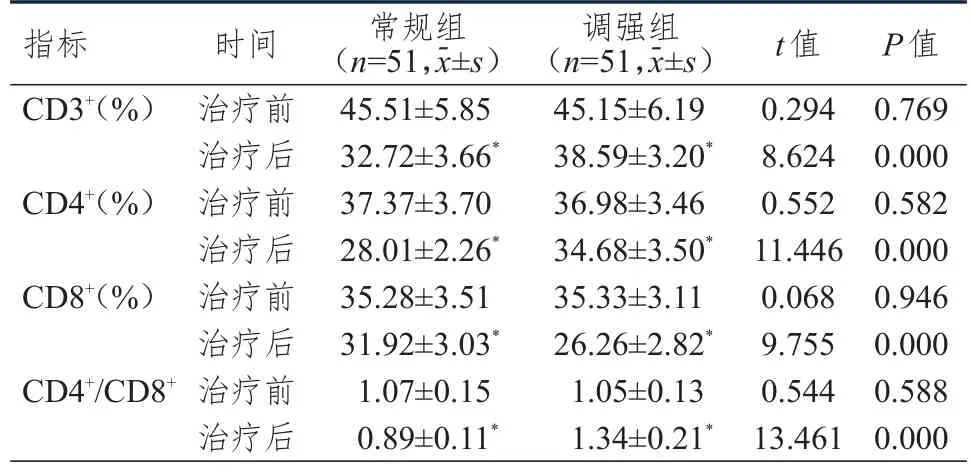
表3 治療前后兩組患者 T淋巴細胞亞群的比較
2.4 不良反應發生情況的比較
調強組患者放射性食管炎、放射性肺炎、骨髓抑制的發生率均低于常規組,差異均有統計學意義(P<0.05);兩組患者胃腸道反應發生率比較,差異無統計學意義(P>0.05)(表4)。調強組發生不良反應的患者均于治療完成后給予隨訪觀察,患者均自行緩解;常規組部分患者的不良反應于治療完成后自行緩解,部分患者給予吲哚美辛等藥物治療后緩解。
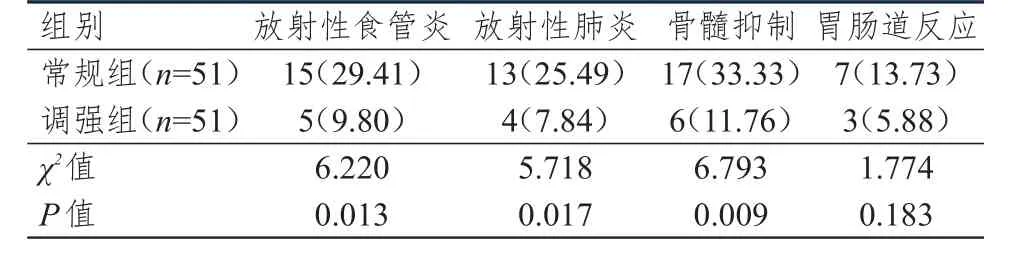
表4 兩組患者不良反應發生情況的比較[ n(%)]
3 討論
食管癌是一種發生于食管上皮組織的惡性腫瘤,近年來中國食管癌的發病率呈上升且年輕化趨勢[11-13]。食管癌具有較高的病死率,目前認為其發生與亞硝胺的長期刺激、炎癥反應、創傷及遺傳因素有關。食管癌的典型表現為進行性吞咽障礙,但早期患者多無典型表現,確診時大多數患者已進展至中晚期,失去了手術治療的時機[14-16]。因此,放化療成為中晚期食管癌的主要治療方案。放化療聯合治療能夠延長中晚期食管癌患者的生存期,降低腫瘤局部復發與遠處轉移的風險。但常規放療時腫瘤病灶的靶體積計劃處方劑量難以得到滿足,如果靶體積較大則通常療效欠佳。局部病灶照射劑量不足、腫瘤靶區遺漏是食管癌放化療后發生局部復發、遠處轉移的重要誘因。
調強放療是在常規放療技術的基礎上逐步發展形成的新型放療技術。采用調強放療治療食管癌可保證腫瘤病灶獲得充足的處方照射劑量,同時可有效減少對病灶周圍正常組織的放射性損害[17]。調強放療過程中根據腫瘤病灶的形狀擬訂高劑量照射區域,可解決常規放療過程中低劑量靶區的問題,能夠保障靶區內病灶的全部范圍均可獲得足夠的照射劑量,因此能夠提高食管癌的臨床療效。由于調強放療擬訂的照射范圍更精確,可有效減少放療對腫瘤周圍組織與器官的損傷,降低治療后不良反應的發生率。食管癌易發生淋巴結跳躍性轉移,因此在放療的同時聯合化療能夠優勢互補,進一步提高臨床療效[18-19]。調強放療聯合化療可殺滅微小病灶與轉移灶,對于預防復發和提高療效均具有積極作用。
本研究結果顯示,調強組患者的臨床療效明顯優于常規組(P<0.01),提示調強放療聯合化療能夠有效提高食管癌患者的臨床療效,與劉華等[20]研究結果相符。治療后,兩組患者的IGF1、VEGF、SCC-Ag、CEA水平均低于本組治療前,且調強組患者的IGF1、VEGF、SCC-Ag、CEA水平均低于常規組,差異均有統計學意義(P<0.05)。提示兩種方法均能夠有效降低食管癌患者的血清腫瘤標志物水平,但調強放療聯合化療的抑制效果更顯著,對于預防腫瘤復發具有積極意義。治療后,兩組患者的CD3+、CD4+、CD8+水平均低于本組治療前,常規組患者的CD4+/CD8+低于本組治療前,調強組患者的CD4+/CD8+高于本組治療前,且調強組患者的CD3+、CD4+水平及CD4+/CD8+均高于常規組,CD8+水平低于常規組,差異均有統計學意義(P<0.05)。提示放化療可使食管癌患者的免疫功能出現不同程度的下降,調強放療能夠減輕食管癌患者治療過程中的免疫功能下降程度,對患者的后續抗腫瘤治療具有積極作用。調強組患者放射性食管炎、放射性肺炎、骨髓抑制的發生率均低于常規組(P<0.05)。提示調強放療能夠降低患者治療后的不良反應發生率,這可能是因為調強放療減少了對病灶周圍組織的損傷,降低了對患者免疫功能的抑制。
綜上所述,調強放療聯合化療可提高食管癌患者的臨床療效,降低血清腫瘤標志物水平,提高患者的免疫功能及治療的安全性。

