經胸超聲心動圖聯合多層螺旋CT對肺高壓患者的臨床評估分析
徐杰 史陽陽 史薪瑋 孫凱
肺高壓(Pulmonary hypertension,PH)是一組以肺血管阻力進行性增加并最終導致右心功能衰竭的慢性進展性疾病。據估算,PH的發病率為每百萬人中5.8人,患病率則為每百萬人中47.6~54.7人[1]。在早期病人的篩查及診斷中,RHC作為一項有創操作應用較少,TTE作為其主要篩查手段也存在明顯的局限性。一項研究通過同時使用RHC及TTE測量160名患者的肺動脈收縮壓,結果表明在50.6%的患者中TTE測量結果出現誤差[2]。多層螺旋CT(Multislice spiral CT,MSCT)可能作為PH患者的首項檢查,為疾病的早期診斷提供初始的臨床資料,并輔助分析病因[3]。基于此,本實驗將MSCT及TTE共同納入病情嚴重程度評估,旨在探究能夠早期識別患者病情危重的臨床指標,現報道如下。
資料與方法
一、臨床資料
收集我院2018年8月至2021年1月經TTE評估為PH的83名患者的臨床資料作為實驗組,所有患者肺動脈收縮壓(Systolic pulmonary artery pressure,PASP)均>35mmHg。依據PH分類標準,其中歸屬于肺動脈高壓(Pulmonary arterial hypertension,PAH)的患者12人(14.4%),左心疾病相關PH16例(19.2%),肺臟疾病相關PH17例(20.4%),慢性血栓栓塞性肺動脈高壓38例(45.7%),詳細資料(見表1)。同期收集78例我院健康體檢組患者的MSCT資料作為對照組。

表1 肺高壓患者的臨床特征
二、測量方法
TTE檢查:首先取胸骨旁心尖四腔心切面,連續多普勒超聲記錄三尖瓣反流頻譜,測算最大反流速度,依據簡化伯努利方程:PASP=4*最大三尖瓣反流速度2 +右心房壓,統計PASP值。另取心尖四腔心切面測算左心房內徑(Left atrial diameter,LAD),左心室舒張末期內徑(Left ventricular diastolic diameter,LVDd),右心房內徑(Right atrial diameter,RAD)及右心室舒張末期內徑(Right ventricular diastolic diameter,RVDd),采用Simpson法測定心臟射血分數(Ejection fraction,EF)。
MSCT檢查:首先于雙心室平面測量左心室內徑(Left ventricular dimension,LVD)及右心室內徑(Right ventricular dimension,RVD),于四腔心平面測定LAD及RAD,最后在主肺動脈(Diameters of the main pulmonary artery,dMPA)平面取dMPA最大值,同平面取升主動脈內徑值(Ascending aortic diameter,AOD),計算主肺動脈與升主動脈內徑比(Ratio of main pulmonary artery to ascending aorta diameter,rPA)。
三、檢驗學方法
征得患者知情同意后,取患者清晨空腹靜脈血5mL,2mL置于BD Vacutainer 肝素鈉抗凝管中,另3mL置于BD Vacutainer 惰性分離膠促凝管中,離心機4000r/min,4min后于羅氏Cobas e601電化學發光儀上采用電化學發光法,檢測cTnT,CKMB,MYO及NT-ProBNP,cTnI采用金標法測定。所有檢驗過程均在2h內完成,檢驗設備及配套試劑等均在控。
四、分組方法(見表2)

表2 WHO心功能分級標準
五、統計學方法

結 果
一、PH患者一般資料詳情如表1。
二、肺高壓患者與體檢組患者MSCT各指標間比較結果
PH組與正常體檢組MSCT相比,RAD、dMPA、AOD、rPA、RVD、LVD及RAD/LAD均顯著升高,且差異具有統計學意義(P<0.05)(見表3)。
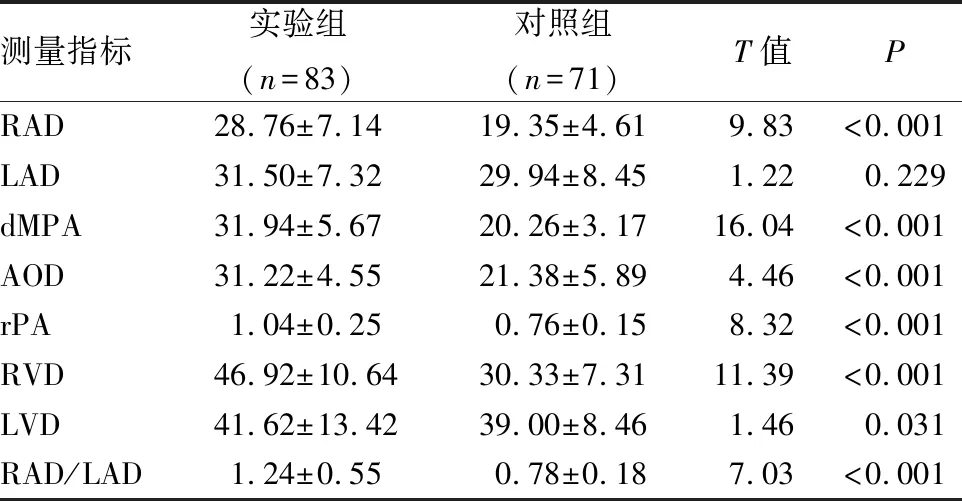
表3 不同組間MSCT測量值比較
三、評估MSCT測量dMPA、rPA與TTE各指標間相關性
依據MSCT測量結果,評估MSCT測量dMPA、rPA與TTE測量結果相關性,結果顯示MSCT測量值dMPA、rPA與TTE測量值PASP、RAD/LAD、RVDd/LVDd均具有較好相關性,與TTE測量EF值無相關性。
四、評估TTE測量EF值、PASP值與MSCT測量值RAD/LAD、RVD/LVD比值相關性
依據TTE結果,評估射血分數(EF)、PASP與MSCT測量值RAD/LAD、RVD/LVD比值相關性。結果顯示PASP與MSCT測量值RVD/LVD呈顯著正相關,TTE測量EF值與MSCT心室、心房比值均無相關性(見表4、5)。
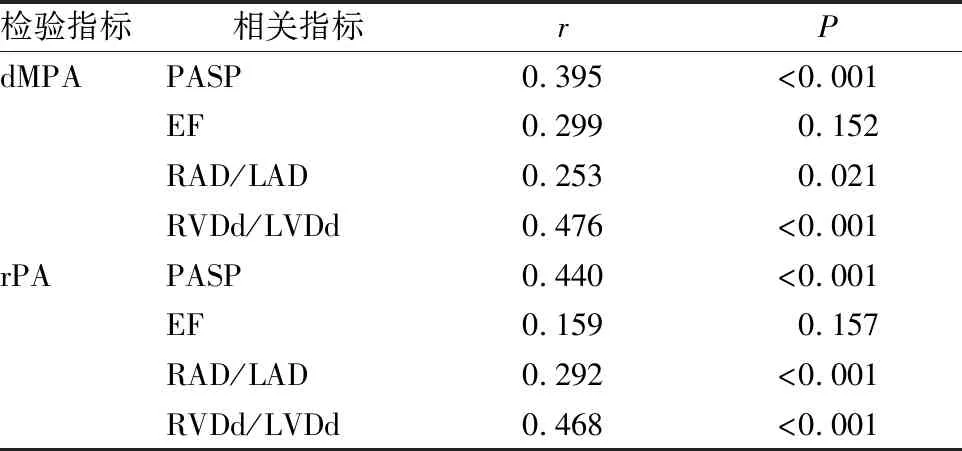
表4 dMPA及rPA與TTE各指標間相關性分析
五、依據PASP,比較不同嚴重程度患者TTE及MSCT測量結果差異
依據2015年ESC/ERS肺動脈高壓診斷和治療指南PH分層標準[3],將所有PH患者劃分為輕度、中度及重度3個等級,標準如下:35mmHg≤PASP<50mmHg、50mmHg≤PASP<70mmHg及PASP≥70mmHg。采用趨勢方差分析比較3組不同嚴重程度患者MSCT及TTE測量值差異。MSCT統計結果顯示,重度患者較輕度、中度患者dMPA、rPA及RVD/LVD明顯升高,且差異具有統計學意義(見表6)。TTE統計結果顯示,重度患者較輕度、中度患者RAD/LAD,RVDd/LVDd顯著升高,EF值在各組間差異無統計學意義(見表7)。

表5 EF及PASP與TTE測量各比值間相關性分析

表6 不同嚴重程度PH患者MSCT測量值差異

表7 不同嚴重程度PH患者TTE測量值差異
六、依據WHO功能分級,比較不同WHO分級患者MSCT及TTE測量值差異
依據2021年中國肺動脈高壓診斷與治療指南WHO評分標準[4],將患者分為WHO分級1和2級、3級、4級3組。比較不同WHO分級患者MSCT測量值間差異,結果顯示相比較于WHO分級1~2分患者,WHO 4級患者dMPA、rPA、RVD/LVD均顯著增加,不同組間患者差異有統計學意義(見表8)。比較不同WHO分級患者TTE測量值間差異,結果顯示相比較于WHO分級較低的患者,WHO功能分級4級患者PASP、RAD/LAD、RVD/LVD均顯著增加,不同組間患者差異有統計學意義(見表9)。

表8 不同WHO分級患者MSCT測量值差異

表9 不同WHO分級患者TTE測量值差異
七、結合患者心肌生化指標,分析與TTE測量PASP值相關性:
采集患者初診時心肌生化指標如NT-ProBNP、cTNI、cTNT、CK-MB及MYO結果,分析與PASP相關性,結果顯示NT-proBNP與PASP呈正相關,余指標均無相關性(見表10)。

表10 心肌酶譜與PASP相關性分析
八、通過ROC曲線探究預測疾病嚴重程度的TTE及MSCT指標
采用ROC曲線,取中至重度PASP值為金標準,分析TTE及MSCT對疾病嚴重程度的預測價值,結果顯示TTE測量的RAD、RVDd、RVDd/LVDd及MSCT測量的dMPA、rPA對中至重度PH均存在較好預測價值(見表11)。

表11 ROC曲線分析TTE及MSCT預測疾病嚴重程度的診斷意義
九、多重線性回歸分析導致患者病情加重的危險因素
結合臨床實際及各指標間相關性檢驗,將患者是否存在吸煙飲酒史、糖尿病史、高血壓病史及冠心病病史此類二分類變量,賦值為0和1,并將年齡、TTE及MSCT測量的多項連續型變量指標共同納入自變量指標,所有自變量均通過多重共線性檢驗。以PASP這一連續型變量作為因變量,采用多重線性回歸逐步回歸法分析后發現,TTE測量RVDd、MSCT測量 rPA及有無糖尿病史(P<0.05)共同構建的模型C中R2為0.467,調整后的R2為0.446(見表12)。

表12 影響PASP的多重線性回歸分析結果
討 論
既往研究證實基于MSCT測量的dMPA、rPA與PH顯著相關,dMPA>34mm及rPA>1.1對于重度PH預測的特異度分別達到98%和100%,且dMPA和rPA越高,預后越差[4]。本實驗與上述結論保持一致,與體檢組患者相比,肺高壓組患者dMPA及rPA均較高,且dMPA、rPA與SPAP升高呈顯著正相關。另外本實驗通過ROC曲線證實dMPA>30.15mm、rPA>0.91即為輕度到中重度的分界,且rPA升高被證實是病情加重的獨立危險因素。通過與正常對照組MSCT測量值比較后發現,PH組RAD、dMPA、AOD、RVD及RAD/LAD均顯著升高,且以RVD的改變最為明顯。RVD>51.9mm作為患者輕中度分界,與rPA、dMPA一樣,同樣具有良好的預測價值。目前MSCT的作用在臨床上越來越受到重視,近期的一項研究證實,dMPA與氣管直徑的比值、主肺動脈截面積、dMPA與胸椎直徑的比值,同樣可以作為PH的診斷標準[5]。上述研究均基于實質臟器的內徑測量上,在實際影像分析中,PH的嚴重程度甚至可以通過支氣管和血管分布差異來綜合評估[6]。上述測量結果差異的生理學基礎在于PH早期,為維持肺循環的正常供應,右心室發生肥厚性改變,其特征表現為心肌細胞增大,固有收縮力增強和毛細血管增多,此時的心室結構尚在正常范圍內。如果壓力負荷持續存在,適應性改變逐漸轉變為非適應性心室重塑,并最終引起全心衰竭。當前染色體修飾、非編碼RNA等均已證實在PH患者的心肌細胞重塑中發揮重要作用[7]。本研究對于PH和正常體檢組MSCT比較的不足之處在于納入的納入的正常對照組患者數量較少,曾有研究發現對于正常人而言,其CT測量值受年齡,性別,體表面積及BMI等多種因素的影響,因此將混雜因素逐一排除后納入統一分析也許更為妥當[8]。
TTE作為應用最為廣泛的PH患者的篩檢方式,在診療中有著其無法替代的價值,SPAP作為疾病嚴重程度的評估已被廣泛認同,基于SPAP嚴重程度對患者TTE的結果分析表明,相比于對照組,中重度患者心臟結構改變更加明顯。這表明隨著PASP升高,以右心功能衰竭為主的癥狀和體征將逐漸凸顯。同時,WHO功能分級與PH患者心室結構改變存在較好關聯,這意味著對于早期WHO功能分級較高的PH患者更應注意其血流動力學惡化。本項研究未納入患者入院初的血氣分析結果,導致無法對于患者的氧合情況做出客觀分析。在本次實驗中RAD/LAD,RVDd/LVDd作為疾病嚴重程度的參考標準,同樣具有較高價值,對于臨床上高度懷疑PH的患者,床旁TTE測量心尖四腔心平面的RAD/LAD,RVDd/LVDd可作為預測疾病嚴重程度的快速評估。其次,本研究發現LVDd<45.5mm對于預測患者疾病嚴重程度的靈敏性和特異性分別達到0.68和0.67,僅床邊測量LVDd同樣具有較高價值。另一方面,盡管當前PH的研究重點主要集中在右心功能衰竭,但在我們的實驗研究中同樣發現了PH組與正常體檢組相比LVD的擴大。近期的一項研究支持了上述觀點,通過TTE測量,發現左室整體縱向應變是導致患者死亡的獨立危險因素[9]。動物實驗研究同樣證實,在早期PH大鼠左室心肌細胞中,與炎癥反應增加、細胞凋亡和心肌結構蛋白減少的基因表達顯著增加。同時在終末期PH大鼠左室心肌細胞中,與心肌細胞凋亡、纖維化和Ca2+內流相關的蛋白明顯增加,而心肌結構蛋白明顯減少,這些基礎實驗數據均表明左室重塑在PH患者中同樣存在[10]。
心肌酶譜的改變在過去多被用于急性心肌損傷的判斷,近些年來,越來越多的研究證實除了心肌的慢性缺血、氧化應激及炎癥刺激以外,心臟衰竭所致的壓力及容量負荷過重也可導致心肌標志物的升高。一項針對PH患者NT-ProBNP及預后的相關分析中發現,不同水平的NT-ProBNP與預后直線相關,且對治療后療效評價提供重要參考價值[11]。這與本研究類似,通過相關性分析,NT-ProBNP與SPAP呈正相關,對于SPAP較高的患者而言,其心室結構化改變越嚴重,心臟功能衰竭越明顯,其血流動力學表現越差。既往曾有研究發現,高敏肌鈣蛋白與左室功能不全及毛細管前性PH患者心肌功能損傷顯著相關,且在毛細血管前性PH中,cTnI是預后的獨立危險因素[12]。遺憾的是在本次實驗中,尚未發現cTNT及cTNI與各心臟測量值的相關性,可能的原因在于一方面本實驗納入較多以右心衰竭為主的患者,另一方面部分患者在入院早期,便已使用心肌改善代謝藥物。
在對疾病嚴重程度的危險因素分析中發現患者有無糖尿病史作為獨立危險因素同樣具有統計學意義。最新的一項研究通過比較糖尿病患者和未患糖尿病患者PH指標,發現2型糖尿病患者發生PH的風險比未患糖尿病的匹配人群高出75%,且糖尿病視網膜病變是PH發生的獨立危險因素[13]。對于兩者間的關聯目前尚不明確,但一項基于恩格列凈的研究,從側面了提供一種可能。首先作為鈉-葡萄糖共同轉運蛋白2 (SGLT2)抑制劑,恩格列凈能顯著增加2型糖尿病患者的尿葡萄糖排泄,并降低心血管事件的發生率和患者的死亡率。與空白對照組PH大鼠相比,恩格列凈可以顯著改善PH大鼠的SPAP、右心室收縮壓。且經恩格列凈治療后,肺動脈內皮增厚和肺小動脈肌化在PH大鼠中的發生率明顯減少[14]。通過控制血糖,并最終對PH患者預后產生積極效應有待大樣本臨床試驗的開展。
綜上所述,首先對于PH嚴重程度的評估,TTE和MSCT均具有較高價值,對于無法行TTE的患者,MSCT可同樣用于評估患者病情。其次對于初診時PASP較高、WHO評分較高的患者,常提示心臟結構重塑可能,應密切關注其血流動力學變化。經本實驗證實TTE測量RVDd、MSCT測量rPA和有無糖尿病史,被證實是患者病情加重的獨立危險因素,因此對于出現相應影像學指標變化的患者應密切關注其病情改變。

