少腹逐瘀湯灌腸療法治療輸卵管炎性不孕癥臨床觀察
李素敏,施夢云,章 均,黃 瑤,董麗莉,高艷梅,
(1.福建中醫藥大學附屬人民醫院,福建 福州 350004;2.福建中醫藥大學,福建 福州 350122)
不孕癥是指因多種病因引起的一種生育障礙狀態[1]。輸卵管因素、排卵障礙、子宮因素、內膜因素、卵巢儲備功能下降是引起女性不孕因素,其中輸卵管因素不孕占82.1%[2]。因此在臨床不孕癥的治療過程中,輸卵管性疾病的治療尤其重要。盆腔炎性疾病史是引起輸卵管炎性不孕的主要原因之一,若盆腔炎性疾病失治誤治,長期不愈,盆腔長期處于慢性炎癥環境,導致輸卵管管腔狹窄堵塞,嚴重者可與周圍組織發生致密粘連,引起輸卵管拾卵及輸送受精卵的功能異常,引起女性不孕癥的發生[3]。前期研究發現,少腹逐瘀湯對盆腔炎性大鼠的治療效果與康婦消炎栓的治療效果類似[4],本研究結合多年的臨床實踐及前期研究,觀察少腹逐瘀湯不同的灌腸時間和療程對臨床療效的影響,現將結果報道如下。
1 臨床資料
1.1 西醫診斷標準 參照《婦產科學》[1]中有關不孕及盆腔炎性疾病后遺癥的相關內容制定輸卵管炎性不孕的診斷標準。①女性無避孕性生活至少12個月而未孕者;②經子宮輸卵管碘油造影(HSG)檢查發現至少一側輸卵管不通或通而不暢;③反復下腹部墜脹、疼痛,常在勞累、性交后及月經前后加劇,或盆腔炎性疾病反復發作;④婦科檢查:子宮活動受限或粘連固定,或子宮至少一側出現增厚,或呈條索狀增粗;或觸及囊性包塊;壓痛陽性。疾病診斷:以上①②項必備,③④項中各至少滿足其中一項,即可診斷。
1.2 中醫辨證標準 參照《中醫婦科學》[5]及《中藥新藥臨床研究指導原則(試行)》[6]中關于寒濕瘀滯證的診斷標準。①主癥:婚久不孕(≥1年);下腹冷痛或刺痛;腰骶冷痛,得溫痛減;帶下量多,色白質稀;②次癥:月經量少;月經錯后;經行腹痛;經色暗或夾血塊;形寒肢冷;大便稀軟或溏瀉;③舌脈:舌質暗淡,可見瘀點、瘀斑,苔白或膩;脈沉滑或沉澀。以上婚久不孕必備,余項至少加主癥1項、次癥3項,結合舌脈,即可診斷。
1.3 納入標準 ①符合診斷及辨證標準者;②22~40歲育齡期女性;③自愿參加本研究,并簽署知情同意書。
1.4 排除標準 ①配偶生殖功能及精液異常;②先天性畸形或遺傳因素所致的不孕;③合并有子宮、卵巢器質性病變(子宮內膜異位癥、子宮腺肌病、子宮肌瘤、卵巢囊腫等)及內分泌失調者(排卵異常、卵巢儲備功能低下、卵巢早衰、多囊卵巢綜合征等),除盆腔炎性疾病后遺癥以外的其他急、慢性炎癥性疾病(如急慢性闌尾炎等);④合并有嚴重的結直腸病變,不適合灌腸者;⑤對研究藥物過敏或不耐受者;⑥合并心、肝、腎、造血系統等嚴重疾患或有結核病史者;⑦行手術治療后,雙側輸卵管仍不通者。
1.5 一般資料 選取2020年1月—2020年7月于福建中醫藥大學附屬人民醫院就診的寒濕瘀滯型輸卵管炎性不孕患者120例,采用隨機數字表法分為單純手術組、手術+術前灌腸組、手術+術后灌腸組和手術+術前術后灌腸組各30例。4組年齡、不孕年限、不孕類型比較,差異無統計學意義(P>0.05),具有可比性,見表1。
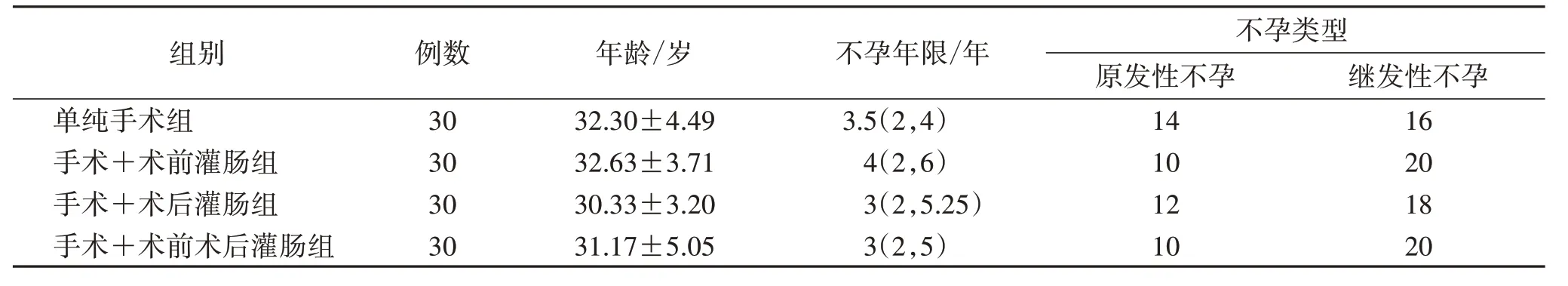
表1 4組一般資料比較
2 方法
2.1 治療方法
2.1.1 單純手術組 行“宮腹腔鏡探查+雙側輸卵管間質部插管通液術”治療。手術時間:月經干凈3~7 d,經凈后禁止性生活。手術操作:在腹腔鏡下觀察盆腔及輸卵管情況,對于盆腔粘連者行盆腔粘連松解術;對于傘端粘連者行輸卵管成形術,切開粘連部位的漿膜面,擴張傘端開口,并縫合固定;傘端閉鎖者分離粘連后行輸卵管傘端造口術,并以3-0號可吸收線縫合漿膜層固定,使之外翻。最后行腔鏡下輸卵管通暢性檢查,順利推注20 mL美藍液體無阻力、無返流,腹腔鏡下見傘端有美藍液體流出為輸卵管通暢。術后常規預防感染、補液等治療。
2.1.2 手術+術前灌腸組 予術前灌腸聯合宮腹腔鏡手術治療。灌腸方少腹逐瘀湯藥物組成:生蒲黃18 g,當歸18 g,炒五靈脂(包煎)12 g,沒藥12 g,川芎12 g,赤芍12 g,炒小茴香6 g,干姜6 g,延胡索6 g,肉桂6 g。灌腸治療于月經第5天后進行,10 d為1個療程,月經期停藥,連續灌腸3個療程(3個月經周期),療程結束轉經后進行“宮腹腔鏡探查+雙側輸卵管間質部插管通液術”,治療前3個月禁止使用其他藥物治療,且術前灌腸3個療程期間絕對避孕。
2.1.3 手術+術后灌腸組 予宮腹腔鏡手術聯合術后灌腸治療。“宮腹腔鏡探查+雙側輸卵管間質部插管通液術”后第7天開始第1療程灌腸,10 d為1個療程,第2、3療程分別在下次月經第5天開始進行,連續灌腸3個療程(3個月經周期)。
2.1.4 手術+術前術后灌腸組 予宮腹腔鏡手術聯合術前術后灌腸治療。術前予中藥灌腸,于月經第5天后進行,10 d為1個療程,月經期停藥,連續灌腸3個療程(3個月經周期),療程結束轉經后行手術治療,“宮腹腔鏡探查+雙側輸卵管間質部插管通液術”后第7天開始第1療程灌腸,10 d為1個療程,第2、3療程分別在下次月經第5天開始進行,連續灌腸3個療程(3個月經周期)。
所有患者均指導術后1月避孕,轉經后即可試孕,如遇妊娠則停藥觀察。
2.2 觀察指標及方法
2.2.1 妊娠情況觀察 隨訪術后3個月經周期的妊娠情況,計算妊娠率。
2.2.2 中醫證候積分評分標準 參照《中藥新藥臨床研究指導原則(試行)》[6]及《中醫婦科學》[5]制定,觀察4組未妊娠患者治療前后中醫證候積分變化,結合臨床宮內妊娠情況進行臨床綜合判定,治療結束后若妊娠者,中醫證候判定為痊愈。
2.2.3 療效判定標準 參照《中藥新藥臨床研究指導原則(試行)》[6]及結合臨床實際情況擬定。①痊愈:妊娠,或治療后臨床癥狀消失,積分值減少≥95%;②顯效:未妊娠,但癥狀明顯消失,積分值減少≥70%,<95%;③有效:未妊娠,但癥狀有所消失,積分值減少≥30%,<70%;④無效:未妊娠,且癥狀改善或有加重,積分值減少<30%。
2.3 統計學方法 采用SPSS 26.0統計學軟件進行數據分析。計量資料符合正態分布以(±s)表示,兩樣本均數采用t檢驗,多組均數之間比較采用單因素方差分析;計數資料采用χ2檢驗。
3 結果
3.1 病例完成情況 研究過程中,手術+術前灌腸組和手術+術后灌腸組各失訪1例,實際完成29例;手術+術前術后灌腸組失訪1例,術中合并其他治療手段排除1例,實際完成28例。
3.2 4組療效比較見表2。
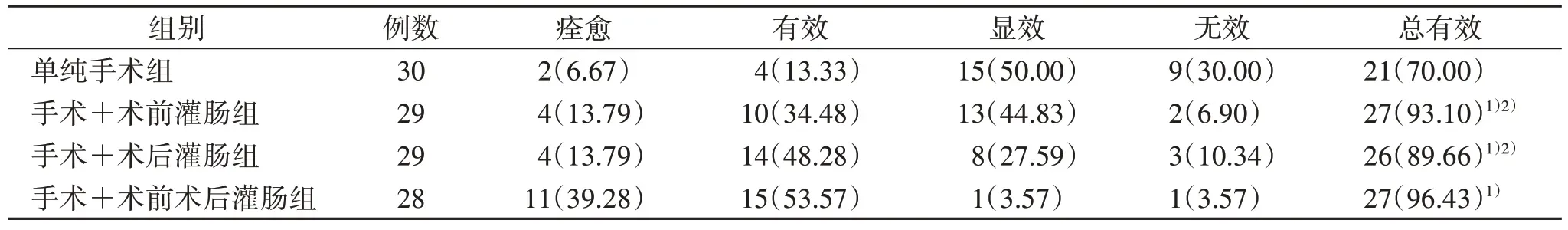
表2 4組療效比較[例(%)]
3.2 4組妊娠情況比較見表3。

表3 4組妊娠情況比較
3.3 4組未妊娠患者治療前后中醫證候積分比較見表4。
表4 4組未妊娠患者治療前后中醫證候積分比較(±s) 分

表4 4組未妊娠患者治療前后中醫證候積分比較(±s) 分
注:與治療前比較,1)P<0.05;與單純手術組比較,2)P<0.05;與手術+術前術后灌腸組比較,3)P<0.05。
組別單純手術組手術+術前灌腸組手術+術后灌腸組手術+術前術后灌腸組治療后9.04±0.581)5.84±0.451)2)3)5.56±0.871)2)3)3.53±0.661)2)例數28 25 25 17治療前15.86±0.52 16.36±0.28 15.96±0.66 16.47±0.32
4 討論
不孕癥乃當今社會的難題,有研究表明,引起女性不孕癥發生的主要因素為輸卵管因素,約占繼發性不孕的40%~60%[7]。西醫認為輸卵管炎性不孕的發生是因輸卵管結構及功能的損傷引起妊娠障礙性疾病,輸卵管炎性不孕的發生多因盆腔炎性疾病引起,長期反復的慢性炎癥感染影響輸卵管及其周圍組織,導致輸卵管組織形態發生異常,拾卵及輸送卵子功能異常,最終引起女性不孕。
中醫學認為,輸卵管炎性不孕的病因病機不外乎寒濕、血瘀、氣滯、濕熱,且認為“瘀”為主要病因。《神農本草經》首次提出了婦人不孕多因瘀血形成,阻滯胞宮脈絡引起,曰:“謂主婦人多無子,因無子者多系沖任瘀血,瘀去自能有子也”,也提出了在治療上應以祛瘀為治療原則。少腹逐瘀湯出自《醫林改錯》,具有活血祛瘀、溫經散寒止痛的作用,為治療因瘀血阻滯,瘀阻胞宮脈絡,沖任損傷所致女性不孕的常用方。
本研究中少腹逐瘀湯灌腸方倍原方藥量而成,與口服方藥量的組成有所差別。中藥灌腸法是指中藥通過直腸給藥直接作用到治療部位,通過直腸黏膜吸收,無需經過肝臟代謝即可以產生治療效果,避免了口服藥物經過肝臟代謝后藥量減少的情況發生,提高了有效利用度[8]。本研究選擇中藥灌腸為給藥方式,盆腔與直腸相鄰,中藥直接作用病變部位,提高了藥物利用度,從而提高了臨床療效。
研究結果表明,少腹逐瘀湯灌腸療法聯合手術治療及單純手術組對于寒濕瘀滯型輸卵管炎性不孕的臨床證候、妊娠率及臨床綜合療效均有改善,少腹逐瘀湯聯合手術治療優于單純手術組;灌腸無論是術前進行或術后進行,2種治療方案無明顯差異,臨床療效相當;術前術后均灌腸的方案在改善臨床綜合療效上效果優于其他2組灌腸方案,考慮灌腸時間的長短可影響臨床療效。
少腹逐瘀湯聯合宮腹腔鏡治療改善臨床證候的效果優于單純手術,腔鏡手術過程中可以直接觀察到盆腔情況,根據術中情況解除盆腔粘連狀態,恢復輸卵管走形,緩解因盆腔粘連、瘢痕及盆腔充血導致的慢性盆腔痛、下腹部墜脹等,聯合少腹逐瘀湯灌腸后,癥狀改善明顯優于單純手術組。并且術前、術后均用藥改善臨床癥狀效果最佳,單純術前灌腸可改善術前盆腔微環境,減輕盆腔粘連,改善炎癥環境,有利于術后的恢復;術后用藥對于手術過程中再次引起的損傷及預防術后再粘連具有一定的治療作用,但是兩種灌腸方案對臨床癥狀的改善無明顯差異,而術前、術后均灌腸改善臨床癥狀最優,因藥物長期作用于盆腔,可持續改善盆腔微循環,大大提高臨床療效。
但是在本研究過程中,少腹逐瘀湯是如何改善盆腔瘀血狀態,防止盆腔再粘連,其作用機制有待于進一步研究。

