結直腸癌病人化療致口腔黏膜炎風險預測模型的構建與評價
趙 威,劉愛琴,林 敏
福建省腫瘤醫院,福建醫科大學附屬腫瘤醫院,福建350014
結直腸癌是第三大常見惡性腫瘤,約占新發惡性腫瘤的10%[1]。化療是結直腸癌的重要治療方式之一,具有消滅微小轉移病灶、控制腫瘤生長、延長生存時間和提高生存率等作用[2]。化療常伴隨惡心、嘔吐、腹瀉、脫發、骨髓抑制和口腔黏膜炎等副作用[3]。口腔黏膜炎表現為口腔黏膜出現不同程度的紅斑、萎縮、腫脹、疼痛和潰瘍,破壞口腔的結構完整,限制口腔的功能(如說話和吞咽),引起食欲減退、營養不良,增加感染的風險,甚至導致化療劑量減少、中止,進而對預后產生不利影響[4-5]。本研究探討結直腸癌化療病人出現口腔黏膜炎的高危因素,并構建風險預測模型,為臨床醫護人員早期篩查、早發現、早干預提供依據。
1 資料與方法
1.1 一般資料
入選2017年8月—2020年1月于福建省腫瘤醫院治療的217例結直腸癌病人。納入標準:①病理明確為結直腸腺癌;②交流正常,隨訪可靠;③對本研究知情,自愿加入。排除標準:①化療前出現潰瘍、牙齦炎等;②既往頭頸部放療病史;③新輔助化療。將217例符合納入與排除標準病人作為建模組。將2020年3月—2020年9月48例結直腸癌化療病人作為驗證組評估模型的預測效果。
1.2 評價指標
化療前評估病人的口腔清潔度,口腔無食物殘渣和軟垢為清潔度Ⅰ級;口腔≤5個牙位出現食物殘渣和/或軟垢為Ⅱ級,>5個牙位出現食物殘渣和/或軟垢為Ⅲ級[6]。
采用世界衛生組織制定的口腔黏膜炎分級量表(Oral Mucositis Grading Scale,OMGS)評估口腔黏膜炎的嚴重程度。該量表根據口腔黏膜的病變程度、癥狀和功能對口腔黏膜炎進行分級。0級為無黏膜改變;1級為紅斑,伴/無疼痛;2級為紅斑、潰瘍,伴疼痛,可進半流質飲食;3級為潰瘍性疼痛,可進流質食物;4級為廣泛性黏膜炎,無法進食,需要腸內或腸外營養支持和持續鎮痛[7]。
口腔黏膜炎一般在化療后3~5 d開始出現,在7~14 d達到高峰[8],因此,本研究在化療后14 d評估口腔黏膜炎的發生情況。
1.3 口腔黏膜炎評估方式
醫護人員經統一培訓,掌握黏膜炎的檢查方法。檢查時,囑病人緩慢張開嘴,檢查者一手持手電筒,一手持壓舌板檢查口腔內部(內唇、舌面、腭和頰部)黏膜的顏色、濕潤度和病變(潰瘍、紅斑或囊腫)。
1.4 統計學方法
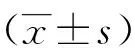
2 結果
2.1 口腔黏膜炎的發生情況
對建模組病人根據是否發生口腔黏膜炎分為口腔黏膜炎組與無口腔黏膜炎組。217例病人中共有91例(41.9%)出現口腔黏膜炎,在化療后(6.3±1.9)d出現,其中1級45例,2級32例,3級14例。
2.2 口腔黏膜炎的單因素分析(見表1)

表1 不同特征的結直腸癌化療病人口腔黏膜炎發生的單因素分析 單位:例
2.3 口腔黏膜炎發生的多因素分析
將口腔黏膜炎作為因變量,單因素分析中有統計學意義的指標作為自變量,自變量賦值見表2。年齡、吸煙史、化療前口腔清潔度、化療方案以及化療療程是口腔黏膜炎的獨立危險因素(P<0.05),詳見表3。建模方程:Z=0.668×年齡+1.370×吸煙史+1.241×口腔清潔度+0.620×化療方案+0.667×化療療程-3.125。Hosmer-Lemeshow檢驗中χ2=7.333,P=0.501,表明擬合效果較好。

表2 各自變量賦值情況

表3 口腔黏膜炎的多因素分析
該模型ROC曲線下面積為0.807[95%CI(0.745,0.868)],靈敏度為71.4%,特異度為82.5%,最大約登指數為0.539,對應的風險預測值0.544為最佳截斷值,詳見圖1。

圖1 預測口腔黏膜炎的ROC曲線
2.4 預測模型的應用效果
將48例結直腸癌化療病人作為驗證組,預測20例出現口腔黏膜炎,28例不會出現。最終18例出現口腔黏膜炎,30例并未出現。預測結果與實際結果相比,預測模型的靈敏度為80.0%,特異度為85.7%。
3 討論
3.1 結直腸癌病人化療致口腔黏膜炎發生情況
口腔黏膜炎是化療的常見問題,影響病人日常生活、社會功能,導致食欲減退、脫水、營養不良以及降低生活質量。口腔黏膜炎的發生機制為化療可無差別地抑制快速分裂的細胞,不僅殺傷腫瘤細胞,而且對正常細胞也造成傷害。口腔黏膜上皮細胞每4~14 d更新1次,因此,容易受化療的損傷[9]。同時,化療藥物引起中性粒細胞減少,機體抵抗力下降,合并感染會進一步加重黏膜炎[10]。口腔黏膜炎的發生率為6%~75%[8-9],不同的研究機構對發生率報道差異大的原因考慮為各機構采用不同的化療方案且診斷標準不盡相同。本研究中,口腔黏膜炎的發生率高達41.9%。因此,臨床上需要早預防、早發現口腔黏膜炎,并加強管理以減少其發生。
3.2 結直腸癌病人化療致口腔黏膜炎的危險因素
本研究中,化療前口腔清潔度是口腔黏膜炎的危險因素,口腔清潔度是衡量口腔衛生的重要指標,軟垢由食物殘渣、脫落上皮細胞和細菌組成,化療后機體的抵抗力下降,口腔正常菌群轉為致病菌。因此,化療期間維持口腔清潔,加強口腔護理具有重要意義[11]。
本研究中,吸煙是口腔黏膜炎的獨立危險因素。吸煙時焦油及煙霧的熱量損傷黏膜組織,促使巨噬細胞、淋巴細胞聚集后形成慢性炎癥,刺激黏膜和表皮角質形成細胞的異常分化、自噬和凋亡,降低口腔上皮細胞的防御功能,增加感染的風險[12]。
本研究中,老年病人口腔黏膜炎的發生率高于年輕病人。Cakmak等[13]報道老年病人出現口腔黏膜炎是年輕病人的2.03倍。然而,年齡與口腔黏膜炎的關系并未統一,Kim等[14]報道越年輕的病人出現口腔黏膜炎可能性越大。老年病人容易患口腔黏膜炎的原因考慮為老年病人新陳代謝降低,抵抗力下降,黏膜更容易感染;老年人常使用義齒,義齒比天然牙更容易沉積軟垢,并且細菌、真菌和其他微生物更易聚集義齒表面。同時,當摘取義齒使用不當時,義齒基托損傷接觸的口腔黏膜,形成義齒性口炎[15]。本研究中,使用5-氟尿嘧啶病人更容易出現口腔黏膜炎。5-氟尿嘧啶是結直腸癌姑息性和輔助性化療的重要組成部分,通過干擾DNA合成酶和限制胸腺嘧啶核苷酸合成酶,抑制細胞DNA合成,阻滯細胞有絲分裂,對RNA也有一定的抑制作用,屬于抗代謝類化療藥物[16]。先前研究表明5-氟尿嘧啶治療比其他抗代謝藥物(如卡培他濱等)發生黏膜炎的風險更高[9]。
本研究中,化療療程越長,口腔黏膜炎的發生率越高。化療藥物具有劑量限制性毒副反應,毒性具有蓄積作用,隨著療程的增加而加重[17]。
3.3 結直腸癌病人化療致口腔黏膜炎的風險預測模型
本研究中,風險預測模型的ROC曲線下面積為0.807,靈敏度為71.4%,特異度為82.5%,表明具有良好的預測效果。驗證組中,靈敏度為80.0%,特異度為85.7%,表明該模型具有良好的應用價值。該模型有助于護理人員在化療前預測化療病人出現口腔黏膜炎的風險,篩查高危人群并提前做好干預措施,以降低口腔黏膜炎的發生。
3.4 結直腸癌病人化療致口腔黏膜炎的護理措施
①口腔護理:保持口腔清潔,每天早晚使用柔軟牙刷刷牙,飯后用生理鹽水或碳酸氫鈉漱口水漱口,鼓勵咀嚼口香糖。②生活指導:保證充足的休息時間,多攝入新鮮的蔬菜、水果,避免辛辣刺激食物,禁忌飲酒和吸煙。③證實冷凍療法具有預防化療病人口腔黏膜炎發生的作用,因此,在輸注化療藥物期間口含冰塊對口腔黏膜組織進行局部降溫,使血管收縮,減少口腔黏膜組織中化療藥物的濃度,從而減少口腔黏膜炎的發生。④加強評估:化療前后定期動態觀察口腔黏膜病變情況,確保及時發現口腔黏膜炎,并采取相關應措施。⑤治療上,出現口腔黏膜炎時,建議使用吸管進行流質飲食,盡量保持潰瘍病灶干燥、清潔。疼痛劇烈時口服非甾體抗炎藥或局部麻醉;嚴重感染時進行抗感染治療。
4 小結
口腔黏膜炎是化療常見的不良反應,不僅增加病人的痛苦,而且對營養狀態、預后均造成不利的影響。本研究建立的風險預測模型具有良好的驗證效果,可為護理人員提供可靠的依據,提前識別高危病人并采取相應的護理措施,從而提高病人化療過程的舒適度。

