吊頂燈廣角鏡下25G微創玻璃體切割術治療復雜增生性糖尿病視網膜病變療效分析
王一平
重慶市愛爾眼科醫院 402160
復雜增生性糖尿病視網膜病變(Proliferative diabetic retinopathy,PDR)是糖尿病患者常見并發癥,病情復雜且治療效果差,嚴重影響視力甚至引起失明,降低生活質量[1]。臨床多采用玻璃體切割術治療,能有效切除渾濁、積血玻璃體及玻璃后界膜,從而防止增殖膜發展,但由于傳統20G管徑較粗、手術牽拉作用強,會引起術后并發癥發生[2]。新型25G微創玻璃體切割術能有效降低鞏膜切口長度,并且無須剪開結膜及縫合,從而能明顯提升預后效果,適應性較高[3]。本文選取我院PDR患者94例,旨在探討25G微創玻璃體切割術的治療效果。現報道如下。
1 資料和方法
1.1 一般資料 選取我院2019年2月—2020年2月收治的PDR患者94例,按照隨機數字表法分為25G組和20G組,各47例,均為單眼發病。25G組男24例,女23例;年齡36~72歲,平均年齡(58.36±6.74)歲;患側:左側27例,右側20例;分期:Ⅳ期13例,Ⅴ期24例,Ⅵ期10例。20G組男25例,女22例;年齡37~73歲,平均年齡(59.01±6.81)歲;患側:左側26例,右側21例;分期:Ⅳ期14例,Ⅴ期24例,Ⅵ期9例。兩組基線資料(性別、年齡、患側、分期)均衡可比(P>0.05)。
1.2 納入及排除標準 (1)納入標準:均經眼底鏡、裂隙燈、視力、B超檢查確診為PDR;至少1周空腹血糖<9mmol/L,血壓≤140/90mmHg(1mmHg=0.133kPa);視網膜多處牽拉性脫離;均簽署知情同意書。(2)排除標準:合并Eales病、白內障、視神經病變、視網膜孔源性脫離、青光眼、視網膜血管阻塞、葡萄膜炎等其他眼部疾病;晶狀體嚴重渾濁對手術眼底觀察操作有影響;眼外科手術史;合并循環、神經、泌尿等系統疾病。
1.3 方法 兩組術前3d用左氧氟沙星滴眼液(5%)點眼,2次/d,給予抗感染治療;術前1d進行利多卡因皮試,術眼備皮沖洗淚道;術前30min用復方托吡卡胺點術眼4次,散瞳、擴展視野;采用鹽酸奧布卡因局麻,5min/次,共3次。
1.3.1 25G組: 取仰臥位,常規消毒鋪巾,采用3.5ml 2%利多卡因麻醉;采用開瞼器開瞼,使用25G套管建立針顳下、鼻上、顳上3個通道,于角鞏膜緣后3.5mm與鞏膜呈25°刺入睫狀體,進入鞏膜穿刺至玻璃體腔,將套管針芯拔除,并固定套管;顳下方處放置灌注管,鼻上、顳上方處放置吊頂燈光纖、玻璃體切割頭、眼內電凝、內界膜鑷;在廣角鏡下用玻璃體切割機(110mmHg、4 500次/min)切除中軸玻璃體,并切斷視網膜、玻璃體粘連,清除后極部積血;并去除廣角鏡在直視下依次頂壓四個象限對周邊玻璃積血進行清除;若視網膜脫離,則進行復位,封閉裂孔;若視網膜前增殖膜,吊頂燈下采用玻璃體鑷提拉增殖膜并切除增殖膜,盡量避免牽拉。活動性出血采用電凝止血,切除后行全視網膜光凝,并交換氣液,根據眼內條件選擇灌注液、硅油等;拔除穿刺套管,用棉簽按摩切口,觀察滲漏情況;結膜下注射2.5mg地塞米松,采用紗布包眼。
1.3.2 20G組:取仰臥位,常規消毒鋪巾,采用3.5ml 2%利多卡因麻醉;利用開瞼器開瞼,使用20G套管針建立三通道,顳下方放置灌注管,放置角膜接觸鏡環縫線固定,剩余操作同25G組,然后縫合切口。
1.4 觀察指標 (1)比較兩組手術時間、住院時間。(2)比較術前及術后1d、1個月、3個月兩組最佳矯正視力(BCVA),采用國際標準視力表進行檢查,并將小數視力轉化為logMAR單位視力。(3)比較兩組術前及術后1d、1個月、3個月眼壓。(4)比較兩組術后1個月、術后3個月眼前節炎癥反應,包括結膜充血水腫(0~4分)、前房閃輝(0~4分)、角膜水腫(0~3分)、前房炎癥細胞(0~4分)4個方面,總分0~15分,分數越高,眼前節炎癥反應越嚴重。(5)比較兩組并發癥(異物感、干澀、疼痛、紅腫)發生率。
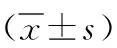
2 結果
2.1 手術時間、住院時間 兩組住院時間比較,差異無統計學意義(P>0.05);25G組手術時間短于20G組,差異有統計學意義(P<0.05)。見表1。
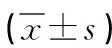
表1 兩組手術時間、住院時間比較
2.2 BCVA、眼壓 術前及術后1d、1個月、3個月兩組眼壓比較,差異無統計學意義(P>0.05);術后1d、1個月、3個月25G組BCVA小于20G組,差異有統計學意義(P<0.05)。見表2。
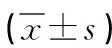
表2 兩組BCVA、眼壓比較
2.3 眼前節炎癥反應 術后1個月、3個月25G組眼前節炎癥反應評分均低于20G組,差異有統計學意義(P<0.05)。見表3。
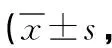
表3 兩組眼前節炎癥反應比較分)
2.4 并發癥發生率 25G組發生干澀1例、疼痛1例,20G組發生異物感2例、干澀3例、疼痛2例、紅腫1例。25G組并發癥發生率為4.26%(2/47),低于20G組的17.02%(8/47),差異有統計學意義(χ2=4.029,P=0.045)。
3 討論
PDR是由于糖尿病胰島素代謝異常,導致眼組織、神經、血管微循環改變,損傷視覺功能,且瞳孔不易散大,易發生玻璃體積血、繼發性青光眼,視網膜脫離,從而導致視力喪失[4]。
玻璃體切割術是臨床治療PDR的有效手段,能清除玻璃體積血,恢復屈光間質,松解視網膜牽拉,剝離并切除纖維血管增殖膜[5]。術中應用吊頂燈能解放醫生雙手,簡化操作,減小難度,縮短手術時間;廣角鏡能有效擴大觀察角度,提高眼底圖像清晰程度,二者應用能全面提升手術效果。傳統20G手術切口較大,在術后需進行縫合,手術步驟煩瑣,手術時間久,術后易發生并發癥。黃凱瑞[6]學者研究表明,25G玻璃體切除手術應用于PDR效果明顯,能改善視力水平。基于此,本研究采用吊頂燈廣角鏡下25G微創玻璃體切割術,結果顯示25G組手術時間短于20G組(P<0.05)。25G是采用微套管,無須剪開結膜可直接插入眼中,且切割速率較高,能高效利用脈沖切除增殖膜,從而提升操作速度,縮短手術時間[7]。本文結果還顯示,術后1d、1個月、3個月25G組BCVA小于20G組(P<0.05)。本術式關鍵為剝離并切除纖維血管增殖膜,25G能貼近視網膜進行操作,能更有效清除視網膜前增殖物,從而有助于視力恢復,提高手術效果。本文結果還顯示,術后1個月、3個月25G組眼前節炎癥反應評分均低于20G組,并發癥發生率低于20G組(P<0.05)。25G切口較小,細菌感染率較低,且術后無須縫合,能減少縫線刺激性,有效降低結膜充血水腫、角膜水腫程度,減少前房炎癥及閃輝發生,從而整體上減少炎癥反應,降低并發癥發生率[8]。另外,本文中兩組眼壓比較,差異無統計學意義(P>0.05),表明兩種術式對眼壓穩定性影響均較小。術中應注意眼部手術屬于精細化操作,術中剝離增殖膜應更加細心謹慎,盡量減少對虹膜刺激及醫源性損傷,避免影響患者生活質量。
綜上所述,吊頂燈廣角鏡下25G微創玻璃體切割術治療PDR能縮短手術時間,促進術后視力恢復,減輕炎癥反應,降低并發癥發生率。

