硬膜外分娩鎮痛對妊娠期高血壓疾病產婦應激反應及腎功能的影響
張欣,范建軍,王杰,張治國
強烈的分娩疼痛可對產婦的心理和生理帶來巨大的影響,對母嬰極為不利。產痛可使產婦產生焦慮情緒,應激反應增加,兒茶酚胺釋放過多,循環波動明顯,同時由于產婦過度換氣導致呼吸性堿中毒,甚至胎兒宮內窘迫。妊娠期高血壓疾病是產婦在妊娠期間特有的疾病,主要臨床表現是高血壓、水腫和蛋白尿。妊娠期高血壓的病理特點為全身小動脈痙攣,全身臟器的血液灌流量和功能降低,腎損傷是妊娠期高血壓疾病產婦最常見的并發癥。分娩時強烈的應激反應使得妊娠期高血壓疾病產婦血壓進一步升高,加重臟器損傷,嚴重危害母嬰安全。研究表明,妊娠期高血壓疾病產婦分娩時采用硬膜外分娩鎮痛能有效減輕疼痛引起的應激反應[1],但目前對于分娩鎮痛對妊娠期高血壓疾病產婦腎功能影響的研究與報道較少,本研究擬評價硬膜外分娩鎮痛對妊娠期高血壓疾病產婦應激反應及腎功能的影響,為臨床實施分娩鎮痛提供依據。
1 資料及方法
1.1 一般資料選取2018年7月至2019年7月在包鋼集團第三職工醫院經陰道分娩的妊娠期高血壓疾病產婦80例,美國麻醉醫師協會(ASA)分級Ⅰ或Ⅱ級,年齡范圍為22~35歲,初產;足月;單胎,頭位。采用隨機數字表法把符合標準和自愿原則的病人分為妊娠期高血壓疾病未行任何分娩鎮痛組(對照組)和妊娠期高血壓疾病行硬膜外分娩鎮痛組(觀察組),每組40例。排除標準:硬膜外穿刺禁忌證、凝血功能異常、心腦血管疾病、甲狀腺疾病、糖尿病、神經及精神疾病病人。病理性產程及中轉剖宮產術病人剔出本研究。病人或其近親屬簽署知情同意書。本研究符合《世界醫學協會赫爾辛基宣言》相關要求。
1.2 治療方法開放外周靜脈通路,常規監測產婦各項生命體征及胎心。對照組按常規程序自然分娩。觀察組宮口開至2 cm時實施硬膜外阻滯,選擇L3-4穿刺,向頭端置入硬膜外鋼絲導管,注入1%利多卡因3 mL試驗量觀察5 min,排除導管誤入血管或蛛網膜下腔后,注射0.08%羅哌卡因復合0.4 μg/mL舒芬太尼8~12 mL作為首劑量。若獲得滿意的鎮痛效果,則60 min后連接PCIA泵,脈沖劑量為8~12 mL,脈沖間隔時間80 min,PCEA劑量5 mL,鎖定時間20 min,最大量20 mL/h,第二產程不停泵,直至第三產程結束后若無特殊情況停藥拔管,若分娩過程中出血較多則觀察至凝血功能正常后拔除硬膜外導管。
1.3 觀察指標記錄產婦宮口開至2 cm(T1)、4 cm(T2)、10 cm(T3)時的平均動脈壓、心率及視覺模擬(VAS)評分;記錄新生兒出生后1、5 min時的Apgar評分;記錄產婦宮口開至2、10 cm及胎兒娩出后的血糖濃度和皮質醇水平;記錄產婦產前和產后的肌酐、尿素、尿酸及血清胱抑素C的水平。
1.4 統計學方法采用SPSS 19.0軟件進行數據分析。正態分布的計量資料以±s表示,組間比較采用獨立樣本t檢驗,產前產后組內比較采用配對t檢驗,計數資料比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組一般情況比較兩組產婦年齡、BMI、孕周及ASA分級比較差異無統計學意義(P>0.05),見表1。
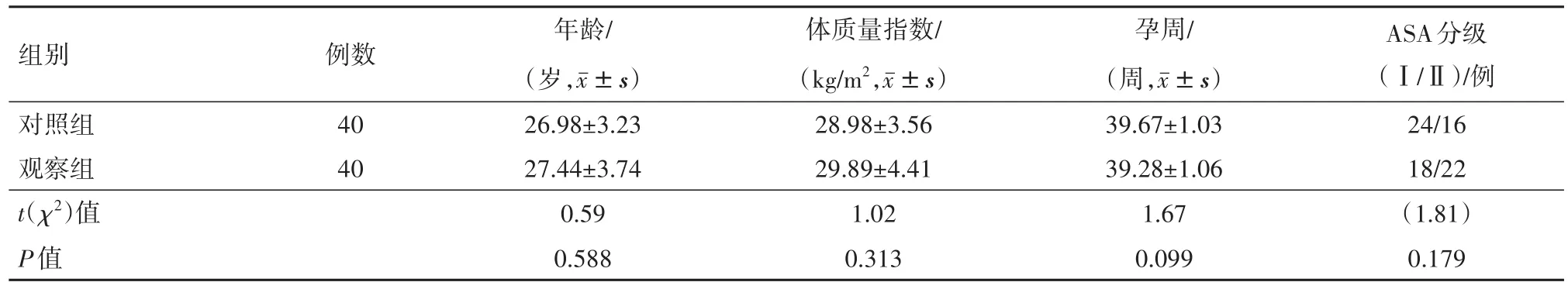
表1 經陰道分娩的妊娠期高血壓疾病產婦80例一般情況比較
2.2 兩組產婦不同時點平均動脈壓、心率及VAS評分的比較產婦宮口開至4 cm(T2)和10 cm(T3)時觀察組平均動脈壓、心率及VAS評分低于對照組(P<0.05),見表2。
表2 經陰道分娩的妊娠期高血壓疾病產婦80例不同時點平均動脈壓、心率及視覺模擬(VAS)評分比較/±s
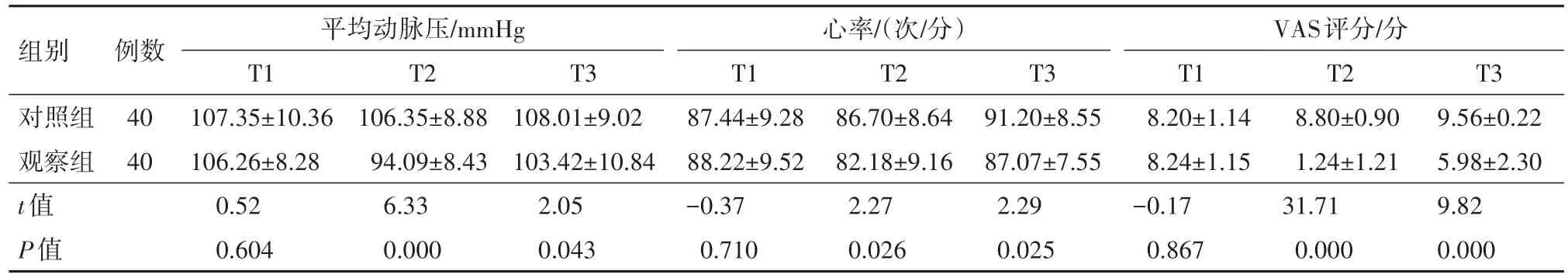
表2 經陰道分娩的妊娠期高血壓疾病產婦80例不同時點平均動脈壓、心率及視覺模擬(VAS)評分比較/±s
注:T1為產婦宮口開至2 cm,T2為產婦宮口開至4 cm,T3為產婦宮口開至10 cm。
組別對照組觀察組t值P值心率/(次/分)例數40 40 VAS評分/分T3 9.56±0.22 5.98±2.30 9.82 0.000平均動脈壓/mmHg T1 107.35±10.36 106.26±8.28 0.52 0.604 T2 106.35±8.88 94.09±8.43 6.33 0.000 T3 108.01±9.02 103.42±10.84 2.05 0.043 T1 87.44±9.28 88.22±9.52?0.37 0.710 T2 86.70±8.64 82.18±9.16 2.27 0.026 T3 91.20±8.55 87.07±7.55 2.29 0.025 T1 8.20±1.14 8.24±1.15?0.17 0.867 T2 8.80±0.90 1.24±1.21 31.71 0.000
2.3 兩組產婦不同時點血糖和皮質醇水平的比較產婦宮口開至10 cm(T3)及胎兒娩出后(T4)觀察組的血糖濃度和皮質醇水平低于對照組(P<0.05),見表3。
表3 經陰道分娩的妊娠期高血壓疾病產婦80例不同時點血糖濃度和皮質醇水平比較/±s
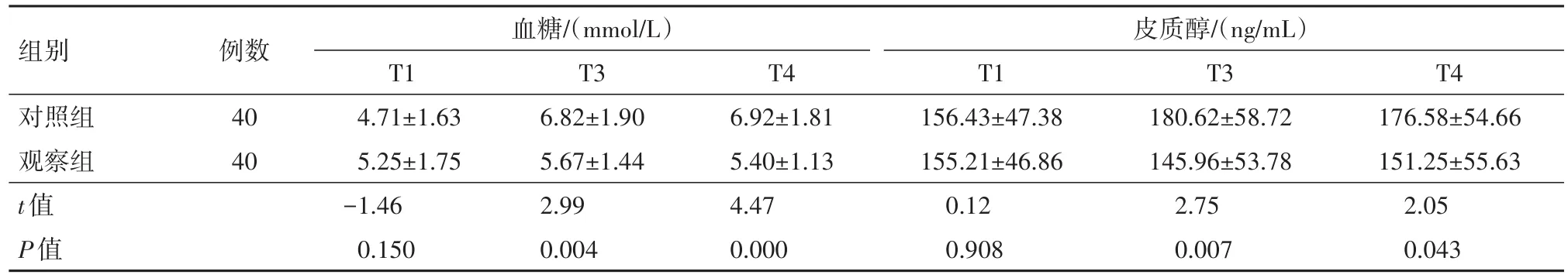
表3 經陰道分娩的妊娠期高血壓疾病產婦80例不同時點血糖濃度和皮質醇水平比較/±s
注:T1為產婦宮口開至2 cm,T2為產婦宮口開至4 cm,T3為產婦宮口開至10 cm。
組別對照組觀察組t值P值血糖/(mmol/L)例數40 40皮質醇/(ng/mL)T4 176.58±54.66 151.25±55.63 2.05 0.043 T1 4.71±1.63 5.25±1.75?1.46 0.150 T3 6.82±1.90 5.67±1.44 2.99 0.004 T4 6.92±1.81 5.40±1.13 4.47 0.000 T1 156.43±47.38 155.21±46.86 0.12 0.908 T3 180.62±58.72 145.96±53.78 2.75 0.007
2.4 兩組產婦產前與產后肌酐、尿素、尿酸及血清胱抑素C比較對照組產后血清胱抑素C水平與產前相比升高,觀察組產后血清胱抑素C水平與產前相比降低(P<0.05),見表4。
表4 經陰道分娩的妊娠期高血壓疾病產婦80例產前與產后肌酐、尿素、尿酸及血清胱抑素C比較/±s
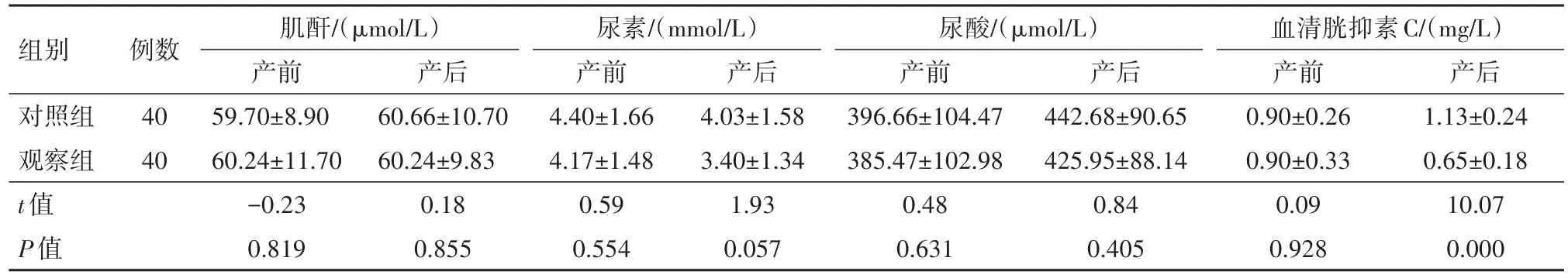
表4 經陰道分娩的妊娠期高血壓疾病產婦80例產前與產后肌酐、尿素、尿酸及血清胱抑素C比較/±s
組別對照組觀察組t值P值例數40 40肌酐/(μmol/L)產前59.70±8.90 60.24±11.70?0.23 0.819產后60.66±10.70 60.24±9.83 0.18 0.855尿素/(mmol/L)產前4.40±1.66 4.17±1.48 0.59 0.554產后4.03±1.58 3.40±1.34 1.93 0.057尿酸/(μmol/L)產前396.66±104.47 385.47±102.98 0.48 0.631產后442.68±90.65 425.95±88.14 0.84 0.405血清胱抑素C/(mg/L)產前0.90±0.26 0.90±0.33 0.09 0.928產后1.13±0.24 0.65±0.18 10.07 0.000
2.5 兩組新生兒娩出后1、5、10 min Apgar評分比較兩組新生兒1、5、10 min Apgar評分比較,差異無統計學意義(P>0.05),見表5。
表5 兩組新生兒Apgar評分比較/(分,±s)
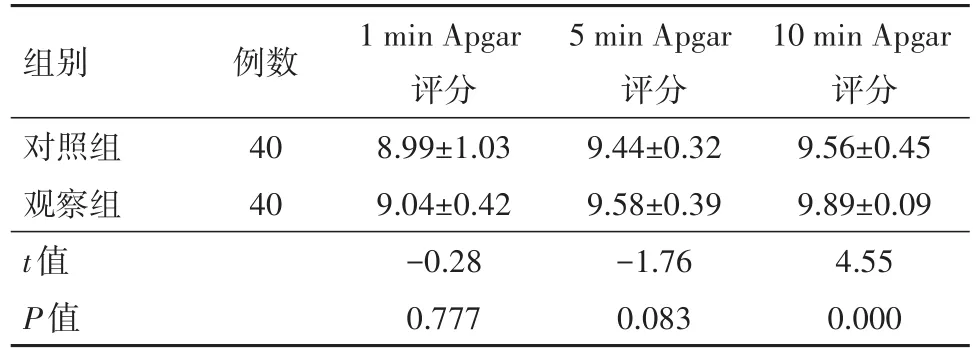
表5 兩組新生兒Apgar評分比較/(分,±s)
組別對照組觀察組t值P值例數40 40 1 min Apgar評分8.99±1.03 9.04±0.42?0.28 0.777 5 min Apgar評分9.44±0.32 9.58±0.39?1.76 0.083 10 min Apgar評分9.56±0.45 9.89±0.09 4.55 0.000
3 討論
經陰道分娩的產婦,常需忍受我們難以想象的疼痛,這種分娩疼痛主要源于臨產后子宮的規律收縮、胎頭下降擴張盆底肌肉、宮頸及過度牽拉肌筋膜等[2]。分娩時劇烈的疼痛可引起機體產生一系列循環波動,釋放較多的兒茶酚胺等內源性物質,可引起產婦心率加快、心肌耗氧量增加,血壓也升高,進而引起產婦心血管系統并發癥。強烈的疼痛及緊張焦慮情緒可使產婦出現應激反應[3]。應激反應是機體受到疼痛等傷害性刺激時的一種非特異性防御反應,全身多種激素共同參與。適度的應激可增加機體抵抗力,但過度應激則轉化為病理過程[4],可使機體免疫功能、內分泌和神經系統等穩態失衡,甚至導致圍產期風險及并發癥增加。母體外周血皮質醇濃度可反映應激水平,妊娠晚期皮質醇分泌增多,臨產后皮質醇分泌進一步升高[5-7]。妊娠高血壓主要病理特征是小血管痙攣,全身臟器灌注減少。分娩過程中,產婦由于緊張焦慮和疼痛刺激出現的強烈應激反應,可致妊娠期高血壓疾病產婦血壓進一步升高,甚至發生子癇或心腦血管意外,因此妊高征產婦經陰道分娩的風險極大。
研究表明,有效的分娩鎮痛能夠減輕應激反應的發生[8]。目前分娩鎮痛最常用且安全、有效的鎮痛方式是硬膜外阻滯,其應用局麻藥和麻醉性鎮痛藥阻斷支配子宮的感覺神經,暫時使產婦痛覺缺失或提高痛域[9],達到鎮痛效果。目前臨床中常用的藥物有羅哌卡因和舒芬太尼,羅哌卡因具有感覺-運動神經分離阻滯的特點。舒芬太尼鎮痛效果強,與羅哌卡因復合用藥可以增強鎮痛效果,減少局麻藥物用量,減輕對產婦運動神經的阻滯,不影響正常飲水、進食及活動。產婦能自主感受縮宮,主動配合分娩過程,保證分娩過程中母嬰的安全[10]。對于合并妊高征的產婦,分娩鎮痛能夠大大減輕產婦應激反應,使循環相對穩定,增加子宮及腎臟等其他臟器的灌注,從而減少胎兒酸中毒及產婦并發癥發生的概率。
血清胱抑素C是一種廣泛存在于有核細胞中的低分子量蛋白質,循環中胱抑素C的濃度由腎小球濾過率決定,因此可認為胱抑素C是能夠反映腎小球濾過率、早期腎功能的內源性標志物[11]。肌酐是經肌酸代謝后產生的,其只有當腎小球濾過率<60 mL/min時才會明顯升高[12],輕微及早期的腎損傷時肌酐的數值并不能及時反映。尿酸和尿素診斷腎功能受損的靈敏度較低,因此也不能在腎功能損傷早期反映腎小球濾過率的實際水平,進而指導臨床早期干預。
本研究結果顯示,與對照組比較,產婦宮口開至4和10 cm時觀察組的平均動脈壓、心率及VAS評分均有所降低,同時產婦宮口開至10 cm及胎兒娩出后觀察組的血糖濃度和皮質醇水平也均低于對照組,說明分娩鎮痛可有效減輕妊娠期高血壓疾病產婦的分娩疼痛及應激反應,循環波動相比于未行分娩鎮痛組較輕,可降低妊娠期高血壓疾病產婦經陰道分娩的風險。兩組新生兒娩出后1 min和5 min Apgar評分比較差異無統計學意義,說明分娩鎮痛對胎兒及新生兒無不良影響。此外,觀察組分娩后血清胱抑素C較分娩前降低,而對照組血清胱抑素C水平較分娩前升高,提示妊娠期高血壓疾病行分娩鎮痛組較未行分娩鎮痛組腎功能的早期損傷輕微,可減少產婦分娩后腎相關并發癥的發生。
綜上所述,合并妊娠期高血壓疾病的產婦自然分娩時行硬膜外分娩鎮痛可有效緩解分娩疼痛,減輕應激反應及循環波動,進而減輕對腎功能的損傷,保障了母嬰安全,對臨床工作有積極的指導意義。

