腹針聯合加味逍遙散對抑郁性失眠患者睡眠質量及不良情緒的影響
徐日,周敏亞,吳李秀,俞坤強,戴夢圓
抑郁性失眠是由于長期的抑郁情緒所引起的睡眠障礙性疾病,患者長期反復出現失眠和抑郁癥狀,嚴重影響生活質量[1]。患者失眠程度與抑郁程度有直接關系,70.0%~84.7%的抑郁癥患者存在失眠癥狀[2]。目前臨床治療方案中,西醫以苯二氮卓類藥物鎮靜催眠為主,但長期使用可出現明顯的藥物副作用及依賴性[3]。中醫將抑郁性失眠歸屬于“郁癥、不寐”,治療以調節情志、安心養神、疏肝解郁為主。加味逍遙散在失眠治療中有一定療效,但與針灸聯合治療的研究較少。本研究探討腹針聯合加味逍遙散對抑郁性失眠患者睡眠質量及不良情緒的影響,以期為臨床用藥提供參考。報道如下。
1 資料與方法
1.1 一般資料 選擇2018 年7 月至2020 年7 月浙江省麗水市第二人民醫院收治的103 例抑郁性失眠患者,納入標準:(1)符合抑郁性失眠的診斷標準[4];(2)治療前1 個月內未給予相關藥物治療;(3)能配合本研究,且資料完整。排除標準:(1)其他類型失眠;(2)有嚴重的心血管或其他系統疾病;(3)精神疾病或認知障礙等疾病;(4)生物節律睡眠障礙、呼吸相關性睡眠障礙;(5)對本研究藥物有禁忌;(6)妊娠或哺乳期婦女;(7)有服用咖啡因、茶類習慣及乙醇濫用史。本研究經本院醫學倫理委員會批準,患者或家屬知情同意并簽署知情同意書。按隨機數字表法將患者分為觀察組(52例)和對照組(51 例)。觀察組男28 例,女24 例;年齡32~55 歲,平均(41.3±6.1)歲;病程1~5 年,平均(3.52±0.74)年。對照組男20 例,女31 例;年齡30~58 歲,平均(41.6±6.4)歲;病程1~5.5 年,平均(3.74±0.87)年。兩組上述資料差異均無統計學意義(均P>0.05)。
1.2 治療方法 所有患者均規范作息時間。對照組患者給予加味逍遙散治療。加味逍遙散處方:酸棗仁18 g,白芍15 g,茯神15 g,白術12 g,當歸10 g,柴胡9 g,薄荷5 g,甘草5 g,煨生姜4 g,加水500 ml,將藥物浸泡約30 min,水煎約30 min 后得藥液250 ml;再次加入溫水300 ml繼續煎煮約15 min,得汁150 ml;將兩次藥液混合約400 ml,早晚各服用200 ml,連續4 周。研究組給予腹針聯合加味逍遙散治療。腹部針刺法:采用十字坐標經典穴治療,主穴:縱行為中脘、下脘、神闕、氣海、關元;橫行為大橫、天樞、神闕、天樞、大橫。配穴:心脾兩虛及陰虛火旺型配商曲、氣穴;胃腑不和及肝火上擾型配左右上風濕點。患者取仰臥位并暴露腹部,局部消毒后按照十字坐標經典穴組行針,進針時動作輕緩,避開血管,針達到預計深度時使針感向四周和遠處擴散,神闕穴加灸盒放艾條灸,留針30 min 后起針。前3 d,每天1 次,后隔天1 次,10 次為1 療程,連續4 周。味逍遙散處方及用法同對照組。
1.3 觀察指標(1)療效[5]。治愈:睡眠時間恢復正常或睡眠時間達6 h 以上,醒后精力充沛,伴隨臨床癥狀基本消失;顯效:每晚睡眠時間5 h 左右,伴隨臨床癥狀減輕,病情逐漸向痊愈方向發展;有效:每晚睡眠時間3~4 h,伴隨臨床癥狀好轉不明顯;無效:每晚睡眠時間不足2 h,伴隨癥狀未見改善或加重。(2)睡眠質量。客觀睡眠質量采用多導睡眠監測(PSG),包括總睡眠時間(入睡后總得睡眠時間)、睡眠效率(總睡眠時間/開始睡眠到睡眠結束的時間)、睡眠潛伏期(從開始睡眠到入睡的時間)、快速動眼睡眠潛伏期(REM 潛伏期:入睡至第一次快速動眼發生的時間)、快速動眼睡眠相(REM:整夜快速動眼的時間總和)等。主觀睡眠質量采用匹茨堡睡眠質量指數量表(PSQI)、睡眠狀況自評量表(SRSS)及失眠嚴重指數(ISI)評價。(3)不良情緒。采用焦慮自評量表(SAS)、抑郁自評量表(SDS)和漢密爾頓Hamilton抑郁量表(HAMD)對患者治療前后焦慮抑郁情況進行評估[6]。(4)安全性評價。觀察并記錄患者治療期間藥物不良反應情況。
1.4 統計方法 采用SPSS 23.0 統計軟件進行處理,計數資料比較采用檢驗或Fisher精確概率法;計量資料以均數±標準差表示,采用t 檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組臨床療效比較 觀察組和對照組總有效率分別為92.31%(48/52)、74.51%(38/51),差異有統計學意義(=5.918,P<0.05),見表1。

表1 兩組臨床療效比較 例(%)
2.2 兩組睡眠質量比較 治療前,兩組PSQI、SRSS、ISI評分、總睡眠時間、睡眠效率、睡眠潛伏期、REM 潛伏期、REM差異均無統計學意義(均P>0.05)。治療后,兩組PSQI、SRSS、ISI評分均降低,總睡眠時間、睡眠效率均升高(均P<0.05);觀察組總睡眠時間、睡眠效率改善程度大于對照組(均P<0.05),見表2。
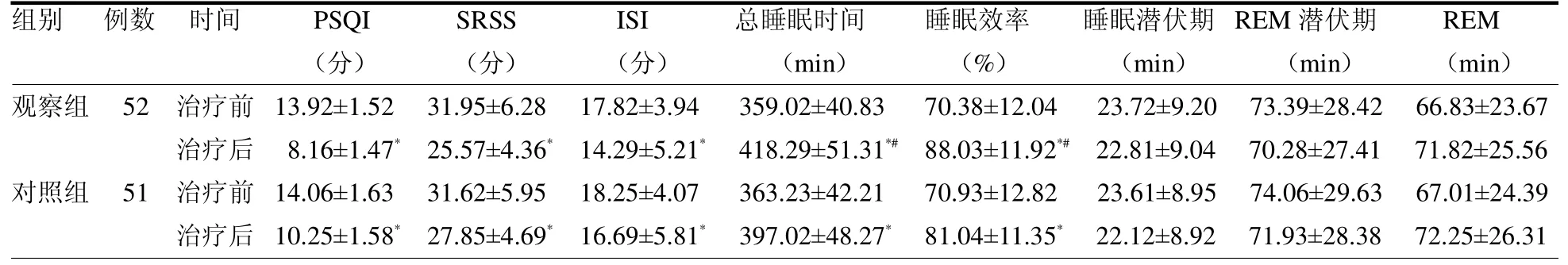
表2 兩組睡眠質量比較
2.3 兩組治療前后不良情緒比較 治療前,兩組SDS、SAS、HAMD 評分差異均無統計學意義(均P>0.05)。治療后,兩組SDS、SAS、HAMD 評分均降低(均P<0.05),且觀察組低于對照組(均P<0.05),見表3。
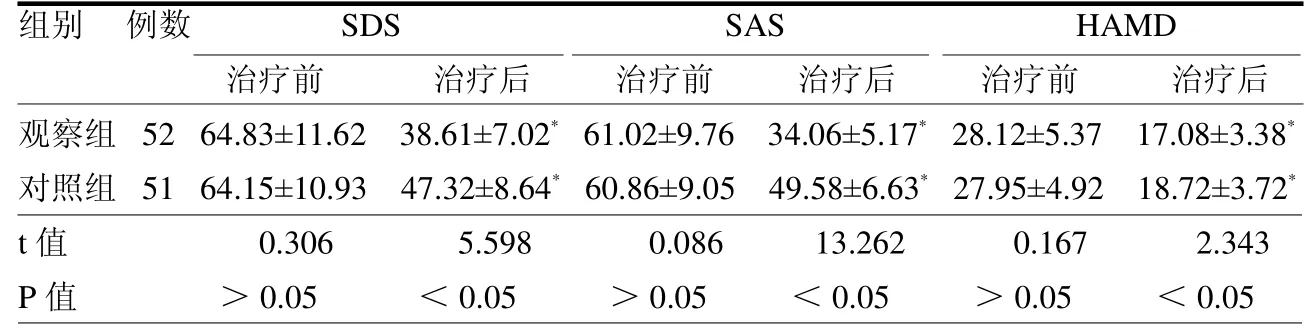
表3 兩組SDS、SAS 及HAMD 評分比較 分
2.4 安全性評價 治療期間,兩組均無嚴重的不良反應發生。
3 討論
隨著社會節奏不斷加快,人們生活和工作壓力不斷增加,抑郁癥的發病率逐年增高,伴隨抑郁而導致的失眠問題亦隨之增高,且有年輕化趨勢[7]。目前臨床抑郁性失眠的治療重點在于抗抑郁和鎮靜催眠,雖然苯二氮卓類藥物長期使用能夠緩解患者的失眠癥狀,但易出現不良反應及依賴性,尋求更好的治療手段成為臨床亟待解決的一個問題。
抑郁性失眠在中醫學上屬于“郁癥、不寐”范疇,與氣機郁滯、情緒不暢、情志不舒、擾亂氣機等多種因素有關,表現為肝郁化火、痰熱內擾、陰虛火旺的癥候,治療以疏肝理氣解郁為主。中醫經典的針刺治療能夠通過刺激神經系統調控大腦皮層的功能,調節各種神經遞質使之達到相對平衡的狀態[8]。腹部以神闕為中心,基于廣泛的血管及神經網,為周身輸布氣血津液,是與全身氣血運行相關的全身高級調控系統。腹針通過針刺腹部穴位達到調節臟腑、經絡及體內氣血功能的效果[9]。“十字坐標經典穴組”以神闕為中心,神闕位于臍中部,具有培元固本、回陽救脫、和胃理腸的功效;中脘具有健脾和胃、降逆利水的功能;關元具有溫腎補元、溫陽固脫、益腎保健的功效;大橫具有運轉脾經水濕的功效。諸穴合用調節氣血生化,使得心有所養,肝體柔和,共養先天之本,從而安寧神志,促進睡眠。加味逍遙散由酸棗仁、白芍、茯神、白術、當歸、柴胡、薄荷、甘草及煨生姜等多種中草藥組成,在逍遙散的基礎上增加姜黃、香附、酸棗仁等藥物,能增強原方的疏肝健脾、寧心安神功效。其中酸棗仁具有養心、補血安神的功效;柴胡主要作用為和解表里,疏解肝郁,升陽舉陷,退熱截瘧;茯神具有寧心,安神的功效;川穹主要作用為理氣寬中,解郁通達;夜交藤可有祛風、通絡、安心、養神;當歸具有養血和血的額功效;薄荷具有疏肝行氣,疏散風熱,清利頭目的功效;甘草具有益虛補血,通陽復脈的功效。諸藥合用,共奏疏肝清熱,理氣解郁之功效。
本研究顯示,觀察組治療總有效率高于對照組,兩組治療后PSQI、SRSS評分均降低,總睡眠時間、睡眠效率均升高,且觀察組總睡眠時間、睡眠效率改善情況均優于對照組。這提示腹針聯合加味逍遙散治療抑郁性失眠的臨床療效顯著,能明顯降低PSQI、SRSS、ISI 評分,提高總睡眠時間、睡眠效率。本研究還顯示,兩組治療后SDS、SAS、HAMD 評分均降低,且觀察組SDS、SAS、HAMD評分低于對照組。這提示腹針聯合加味逍遙散治療抑郁性失眠,能夠有效改善患者焦慮、抑郁的不良情緒。腹針中天樞能調節生化氣血,氣海具有升陽益氣、補腎固精、行氣散滯的功效,與加味逍遙散合用協同發揮斂陰止汗,柔肝止痛,平抑肝陽的功效[10]。兩組治療過程中均未出現嚴重不良反應,這提示腹針聯合加味逍遙散治療抑郁性失眠安全性較好。

