膀胱及提肛肌訓練在腹腔鏡前列腺癌根治術后的應用
丁茜茜 圣倩倩 汪 蕾
前列腺癌是一種發生于男性前列腺的上皮性惡性腫瘤,屬于男性生殖系統的常見惡性腫瘤。近年來,隨著我國社會老齡化加劇,前列腺癌的臨床發病率越來越高,該疾病具有較高的病死率,對男性的生命安全構成極大威脅。隨著醫療技術的不斷發展,腹腔鏡下前列腺癌根治術成為了前列腺癌的主要治療方案之一,雖然該手術具有創傷小、安全性高、術后恢復快等優點,能有效切除腫瘤組織,但術后極易出現尿失禁,不僅會降低患者的術后生活質量,還會影響其身心健康發展。為了減輕腹腔鏡下前列腺癌根治術后尿失禁,臨床多會予以患者進行膀胱訓練、提肛肌訓練,但此類訓練方法多為術后干預,無法起到提前預防效果,且大部分相關研究也多側重于研究術后應用,關于術前訓練的相關報道較少。鑒于此,本次研究選取本醫院接收的80例前列腺癌患者作為研究對象,旨在研究術前膀胱訓練聯合提肛肌訓練對腹腔鏡下前列腺癌根治術后尿失禁的影響。現報告如下:
1 資料與方法
1.1 一般資料 選取2020年1月-12月本醫院接收的80例前列腺癌患者作為此次研究對象,并采用隨機數字表法將其分為常規組和研究組,各40例。常規組:患者年齡45~78歲,平均年齡(60.35±10.47)歲;腫瘤分期:Ⅰ期17例,Ⅱ期18例,Ⅲ期5例;文化程度:小學5例,初中8例,高中或中專10例,大專11例,本科及以上6例。研究組:患者年齡44~76歲,平均年齡(60.24±10.30)歲;腫瘤分期:Ⅰ期20例,Ⅱ期17例,Ⅲ期3例;文化程度:小學6例,初中6例,高中或中專11例,大專10例,本科及以上7例。兩組的一般資料比較,差異均無統計意義(P>0.05),具有可比性。
1.2 納入及排除標準 ①納入標準:經B超、病理等檢查確診為前列腺癌,且具備腹腔鏡下前列腺癌根治術適應癥者;意識清楚,且具備正常溝通理解能力者;臨床資料完整者;患者及其家屬對此次研究均知情,且已簽署知情同意書。②排除標準:合并生殖器官畸形者;合并嚴重器質性疾病者;伴隨血液系統或免疫系統疾病者;存在精神疾病既往史者。研究已獲得院倫理委員會審批。
1.3 方法
1.3.1 常規組 在術前,常規組患者采用常規護理,術前予以患者進行常規健康宣教,內容包括前列腺癌病因、腹腔鏡下前列腺癌根治術、術后可能出現的并發癥、注意事項等,宣教過程中需結合圖片、視頻進行講解,以便于患者理解。針對理解能力較差的患者,護理人員可進行一對一宣教,以全面提高患者對疾病、手術的認知程度,進而積極配合治療和護理工作的開展。為患者提供舒適、安靜的住院環境,并介紹病區各個區域及注意事項。加強與患者進行溝通交流,了解其心理狀況,針對負性情緒明顯患者,需進行及時的心理疏導,耐心傾聽其訴說,以消除其焦慮、不安、恐懼、抑郁等負性情緒。同時,舉治療成功案例,以幫助患者樹立治療信心,使其保持樂觀心態,積極配合治療和護理工作開展。護理人員做好常規術前準備工作,確保手術順利開展。
1.3.2 研究組 在常規組基礎上,研究組患者采用術前膀胱訓練聯合提肛肌訓練,具體方法如下:①膀胱訓練:術前1周,指導患者在每次如廁時站立不動,并收縮盆底肌至緊迫感消失后放松,逐漸延長排尿時間,以增加膀胱容量,減少排尿次數。同時,指導患者每天攝入水量需維持在2000~3000 mL范圍內。②提肛肌訓練:指導患者采取側臥位,護理人員雙手帶上一次性手套,并將液狀石蠟油涂到示指上,緩慢插入患者肛門內,深度以肛管內有緊縮感為宜。隨后,指導患者集中注意力,有意向收提肛門,屏住呼吸,保持10 s后慢慢呼氣,放松10 s,一收一放為1次,指導患者重復上述動作25~30次,為一組,一天進行4組訓練,共訓練1周。手術當天早晨,指導患者加強訓練上述一組動作。
1.4 觀察指標 比較兩組術后尿失禁發生率、尿失禁持續時間、導尿管拔除后3個月的每日總排尿量、總排尿次數、總漏尿次數以及生活質量。①術后,觀察兩組患者的尿失禁發生情況,并記錄其尿失禁持續時間。②在導尿管拔除后3個月內,詳細記錄患者的每日總排尿量、總排尿次數、總漏尿次數。③在術后3 d、術后3個月,采用“生活質量綜合評定量表(GQOL-74)”評估兩組的生活質量,內容包括社會功能、軀體功能、心理功能、物質生活四個維度,包含20個因子,統計分析總分、維度分、因子分,為了方便計算,將各維度的粗積分轉換為0-100的標準分,分數越高說明患者的生活質量越好。
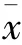
2 結 果
2.1 兩組患者術后尿失禁發生率和尿失禁持續時間比較 經觀察,常規組患者共出現11例尿失禁,發生率為27.50%;尿失禁持續時間為(9.15±2.37)d。研究組患者共出現3例尿失禁,發生率為7.50%;尿失禁持續時間為(3.05±1.03)d。研究組患者的術后尿失禁發生率低于常規組(χ=5.541,P=0.019),其尿失禁持續時間短于常規組(t=11.803,P=0.001)。
2.2 兩組患者導尿管拔除后排尿情況比較 導尿管拔除后3個月,研究組患者的每日總排尿量、總排尿次數、總漏尿次數均少于常規組,差異具有統計學意義(P<0.05),見表1。
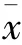
表1 兩組患者導尿管拔除后排尿情況比較(±s)
2.3 兩組患者的GQOL-74評分比較 術后3 d,兩組患者的社會功能、軀體功能、心理功能、物質生活評分相當,差異無統計意義(P>0.05);術后3個月,研究組患者的社會功能、軀體功能、心理功能、物質生活評分均高于常規組,差異具有統計學意義(P<0.05),見表2。
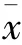
表2 兩組患者的GQOL-74評分比較(±s,分)
3 討 論
前列腺癌在臨床中具有較高的發病率,相關數據統計,該疾病發病率約為9.92/10萬,且50歲以上男性為高發群體。針對前列腺癌,只有予以及時且有效的手術治療,才能降低腫瘤細胞轉移風險,改善患者預后。然而,在腹腔鏡下前列腺癌根治術中,會受到術者的操作水平、患者的年齡、機體機能狀況、正常膀胱結構和功能變化、術后盆底神經和尿道括約肌肌肉損傷程度等因素影響,導致術后10%~30%患者會出現尿失禁。同時,手術對膀胱近側括約肌的影響,會讓患者術后僅能依賴外括約肌控制排尿,而短期無法及時適應這一變化則會增加術后尿失禁發生風險。術后尿失禁的發生,不僅會讓患者對手術效果產生質疑,還會降低其術后生活質量。因此,如何預防腹腔鏡下前列腺癌根治術后尿失禁發生成為了臨床護理所關注的重點。
滕靜等研究發現,提肛肌訓練開始的時間越早,持續時間越長,則能有效降低術后尿失禁發生率。同時,張云的研究發現,術后進行盆底肌功能鍛煉聯合膀胱訓練,能有效改善前列腺癌患者術后尿失禁癥狀,并縮短尿失禁持續時間。由此可見,在訓練的時間方面,臨床尚存在一定爭議。經本次研究觀察發現,研究組患者的術后尿失禁發生率低于常規組,其尿失禁持續時間短于常規組(P<0.05);導尿管拔除后3個月,研究組患者的每日總排尿量、總排尿次數、總漏尿次數均少于常規組(P<0.05)。該結果提示,腹腔鏡下前列腺癌根治術前進行膀胱訓練聯合提肛肌訓練,能有效預防術后尿失禁發生,改善患者術后排尿情況。膀胱訓練是前列腺癌常見的訓練方法之一,通過膀胱訓練,能有效增加患者的膀胱容量,提高膀胱順應性,減少排尿次數。同時,該訓練還能有效促進膀胱括約肌功能恢復,使患者的儲尿功能增強。提肛肌訓練目的在于不斷強化提肛肌收縮,以增尿道筋膜張力,維持良好的遠端尿道括約肌張力,使尿道保持高于膀胱內壓的阻力,提高控制排尿能力。同時,該訓練能有效改善患者盆底神經功能,使肌肉收縮力、張力增強,提高尿道括約肌量。在手術前指導患者進行訓練,能提前鍛煉患者的膀胱和提肛肌功能,使遠端括約肌收縮增強,預防術后尿失禁發生。同時,將上述兩種訓練方法聯合應用,能發揮協同作用,使患者的膀胱和提肛肌功能同步增強,進而盡可能預防術后尿失禁發生,并縮短尿失禁持續時間,增強患者控尿、排尿功能。此外,在本次研究中還發現,術后3個月,研究組患者的社會功能、軀體功能、心理功能、物質生活評分均高于常規組(P<0.05)。表明膀胱訓練聯合提肛肌訓練能有效提高腹腔鏡下前列腺癌根治術后患者的生活質量。這主要與患者術后尿失禁發生率降低,排尿改善有關。
綜上所述,在腹腔鏡下前列腺癌根治術前予以患者膀胱訓練聯合提肛肌訓練,能有效降低患者術后尿失禁發生率,縮短尿失禁持續時間,改善術后排尿,提高生活質量。

