關節鏡下經脛骨隧道帶袢鋼板固定與常規錨釘固定治療內側半月板后根部撕裂的比較研究
張文橋,沈烈軍,陳文鋒
(舟山定海廣華醫院,浙江 舟山 316000)
內側半月板后根部撕裂指脛骨與半月板后角連接部發生的放射狀撕裂,約占全部半月板撕裂的27.8%[1-4]。內側半月板后根部撕裂后,該部所承受的負荷無法正常傳遞至脛骨,會引起半月板外突、關節間隙減小等,最終導致膝骨關節炎,可嚴重影響患者的生活質量[5-8]。非手術治療內側半月板后根部撕裂,雖然可暫時緩解癥狀,但無法控制病情進展,因此臨床多采用手術方法治療。目前,有關內側半月板后根部撕裂的手術方式尚無統一標準。關節鏡輔助下錨釘固定和經脛骨隧道縫線固定,是內側半月板后根部撕裂的常用手術方式[9-11]。為了比較關節鏡下經脛骨隧道帶袢鋼板固定與常規錨釘固定治療內側半月板后根部撕裂的臨床療效及安全性,我們進行了臨床觀察,現報告如下。
1 臨床資料
1.1 一般資料選取2017年4月至2019年11月在舟山定海廣華醫院住院治療的內側半月板后根部撕裂患者。試驗方案經醫院醫學倫理委員會審查通過。
1.2 納入標準①經MRI檢查確診為內側半月板后根部撕裂;②年齡20~50歲;③Kellgren-Lawrence分級[12]為Ⅲ級及以下;④同意參與本研究,并簽署知情同意書。
1.3 排除標準①合并膝部韌帶損傷需行韌帶重建手術者;②合并心、腦、肝、腎或造血系統等嚴重原發性疾病者;③妊娠期、哺乳期婦女;④精神病患者。
2 方 法
2.1 分組方法采用隨機數字表將符合要求的患者隨機分為帶袢鋼板固定組和錨釘固定組。
2.2 治療方法
2.2.1手術方法 所有患者均由同一組醫生進行手術治療。采用局部浸潤麻醉,患者取仰臥位,大腿上驅血帶。在膝關節鏡輔助下手術,取常規膝前外側入路或前內側入路置入關節鏡,探查膝關節,明確半月板損傷情況,將半月板撕裂面新鮮化。帶袢鋼板固定組:在前交叉韌帶脛骨導向器輔助下,于內側半月板后根部附著處置入1枚導針,采用直徑為4.5 mm的鉆頭沿導針方向鉆孔,建立脛骨隧道;采用不可吸收縫線垂直褥式縫合半月板后根部,以可吸收縫線為引導線,將不可吸收縫線經脛骨隧道拉出,并穿過帶袢鋼板(去除袢線)固定于脛骨表面。錨釘固定組:在常規膝關節鏡入路基礎上增加膝后內側入路,于半月板后根部附著處置入2枚帶線錨釘;采用可吸收縫線垂直褥式縫合半月板后根部,經膝后內側入路引出可吸收縫線,然后將其與錨釘上的縫線共同打結固定于錨釘上。關節鏡下觀察確定內側半月板后根部縫合、固定良好后,常規止血,放置引流管,縫合切口。
2.2.2術后處理 術后患肢佩戴可調式支具2周,術后2~6周練習部分負重行走,術后7周練習完全負重行走,術后3個月進行慢跑運動。
2.3 療效及安全性評價方法記錄并比較2組患者的手術時間、術后下床時間、住院時間、膝關節主動屈伸范圍、膝關節被動屈伸范圍、膝關節文獻委員會(International Knee Documentation Committee,IKDC)評分[13]、Tegner膝關節活動水平評分[14]、Lysholm膝關節評分[15]及并發癥發生情況。IKDC評分越高,表示膝關節不適癥狀越輕;Tegner膝關節活動水平評分越高,表示膝關節運動功能越好;Lysholm膝關節評分越高,表示綜合療效越好。
2.4 數據統計方法采用SPSS22.0軟件對所得數據進行統計學分析,2組患者性別的組間比較采用χ2檢驗,年齡、體質量指數、手術時間、術后下床時間、住院時間的組間比較均采用兩獨立樣本t檢驗,Kellgren-Lawrence分級的組間比較采用秩和檢驗,膝關節主動屈伸范圍、膝關節被動屈伸范圍、IKDC評分、Tegner膝關節活動水平評分、Lysholm膝關節評分的組內比較均采用配對t檢驗、組間比較均采用兩獨立樣本t檢驗,檢驗水準α=0.05。
3 結 果
3.1 分組結果帶袢鋼板固定組和錨釘固定組各53例,2組患者的基線資料比較,差異無統計學意義,有可比性(表1)。
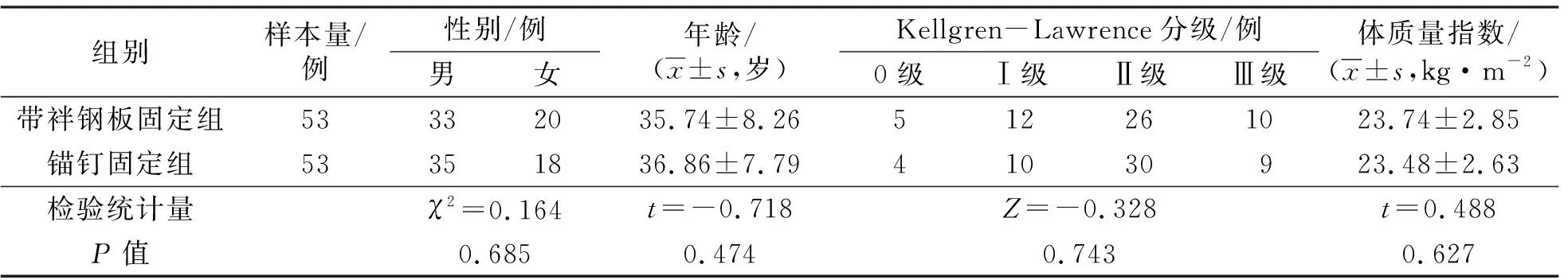
表1 2組內側半月板后根部撕裂患者基線資料
3.2 一般指標2組患者的手術時間比較,差異無統計學意義;帶袢鋼板固定組患者的術后下床時間、住院時間均短于錨釘固定組(表2)。
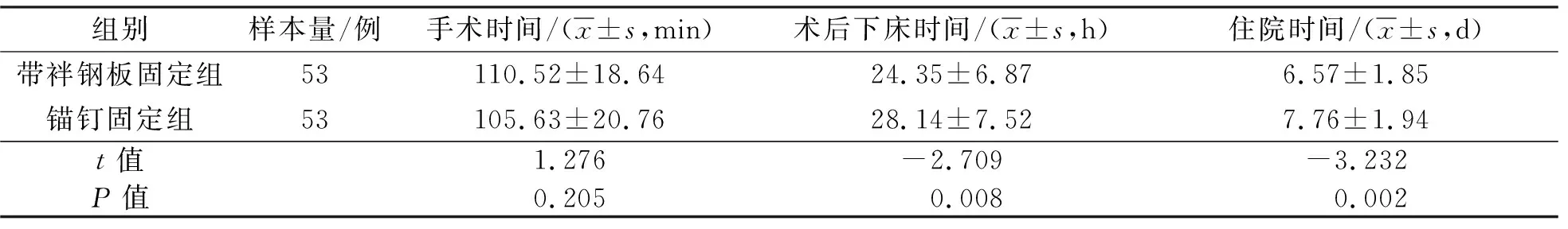
表2 2組內側半月板后根部撕裂患者一般指標
3.3 膝關節主動屈伸范圍術前2組患者膝關節主動屈伸范圍比較,差異無統計學意義;術后1年,帶袢鋼板固定組患者的膝關節主動屈伸范圍大于錨釘固定組,2組患者膝關節主動屈伸范圍均較術前增大(表3)。

表3 2組內側半月板后根部撕裂患者手術前后膝關節主動屈伸范圍
3.4 膝關節被動屈伸范圍術前2組患者膝關節被動屈伸范圍比較,差異無統計學意義;術后1年,帶袢鋼板固定組患者的膝關節被動屈伸范圍大于錨釘固定組,2組患者膝關節被動屈伸范圍均較術前增大(表4)。
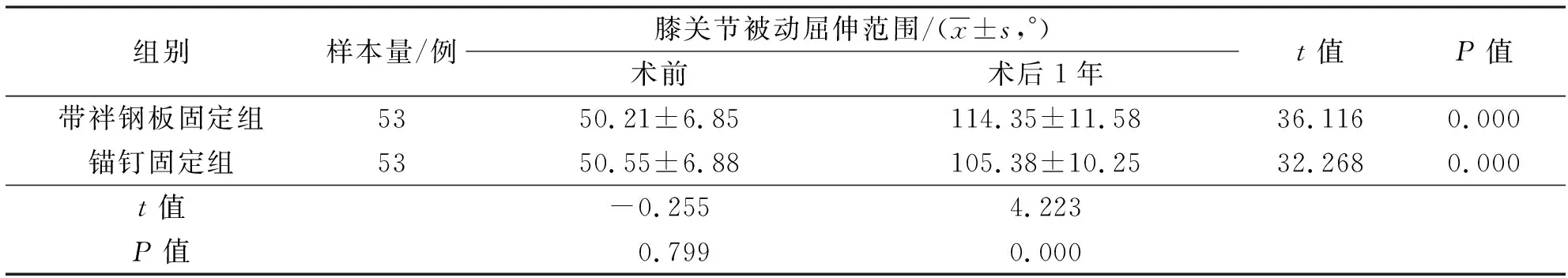
表4 2組內側半月板后根部撕裂患者手術前后膝關節被動屈伸范圍
3.5 IKDC評分術前2組患者IKDC評分比較,差異無統計學意義;術后1年,帶袢鋼板固定組患者的IKDC評分高于錨釘固定組,2組患者IKDC評分均較術前增高(表5)。
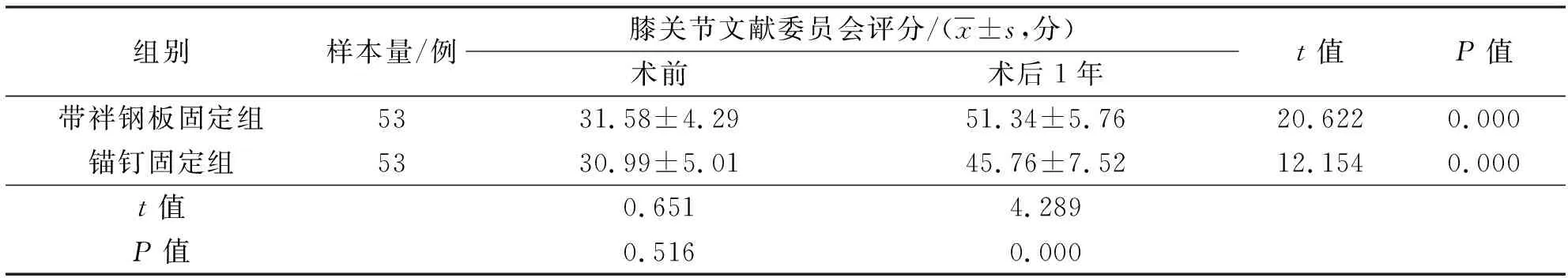
表5 2組內側半月板后根部撕裂患者手術前后膝關節文獻委員會評分
3.6 Tegner膝關節活動水平評分術前2組患者Tegner膝關節活動水平評分比較,差異無統計學意義;術后1年,帶袢鋼板固定組患者的Tegner膝關節活動水平評分高于錨釘固定組,2組患者Tegner膝關節活動水平評分均較術前增高(表6)。
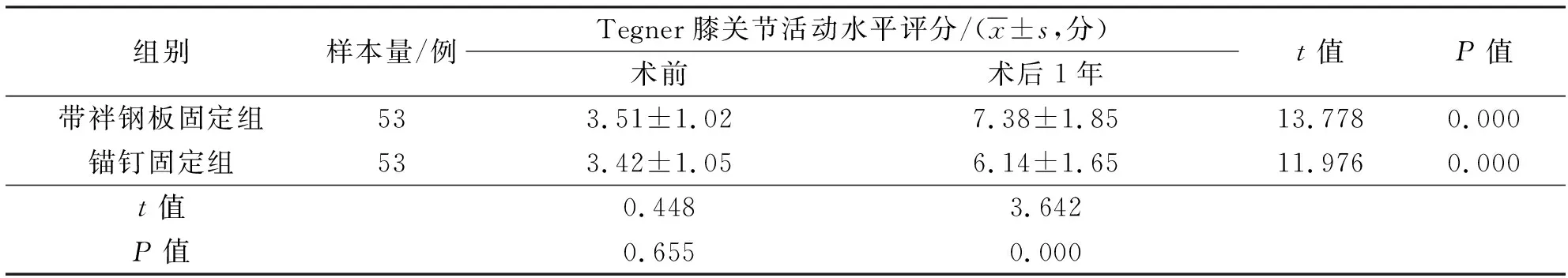
表6 2組內側半月板后根部撕裂患者手術前后Tegner膝關節活動水平評分
3.7 Lysholm膝關節評分術前2組患者Lysholm膝關節評分比較,差異無統計學意義;術后1年,帶袢鋼板固定組患者的Lysholm膝關節評分高于錨釘固定組,2組患者Lysholm膝關節評分均較術前增高(表7)。
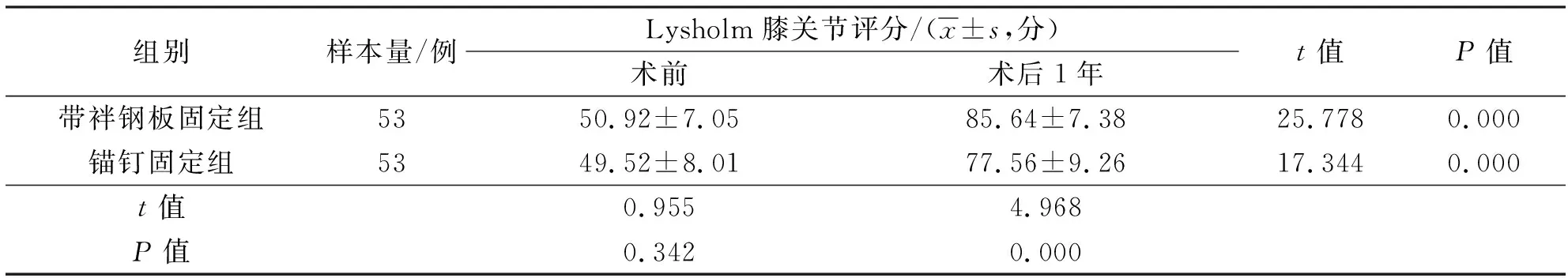
表7 2組內側半月板后根部撕裂患者手術前后Lysholm膝關節評分
3.8 并發癥帶袢鋼板固定組,術后出現切口深部感染4例,其中1例采用敏感抗生素治療、3例采用關節鏡下清理感染組織聯合敏感抗生素治療,最終感染控制、切口愈合;出現切口未一期愈合2例,繼續常規換藥后切口愈合。錨釘固定組,術后出現切口深部感染6例,均采用關節鏡下清理感染組織聯合敏感抗生素治療,最終感染控制、切口愈合;出現切口未一期愈合3例,繼續常規換藥后切口愈合。2組患者并發癥發生率比較,差異無統計學意義(χ2=0.699,P=0.403)。
3.9 典型病例典型病例圖片見圖1、圖2。
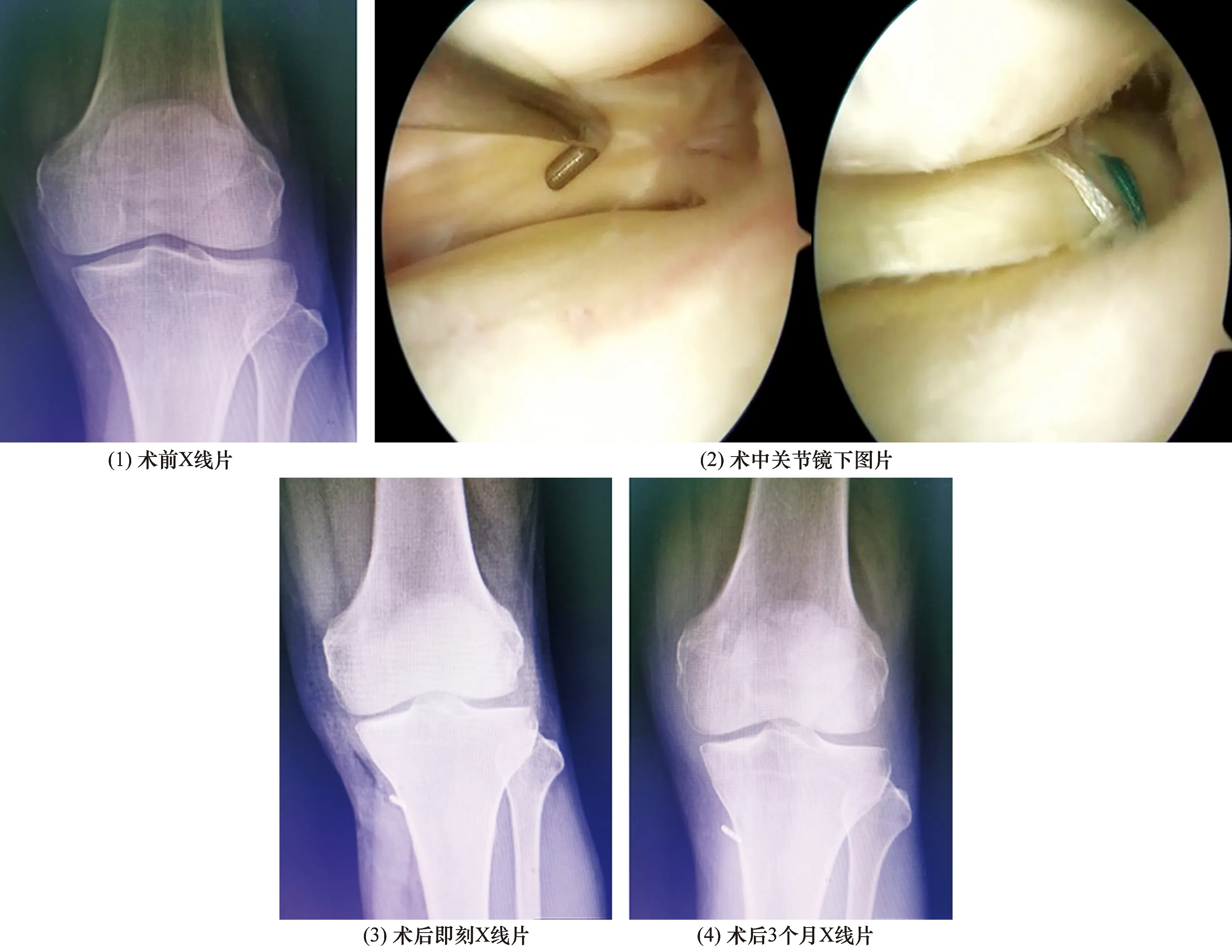
圖1 病例1手術前后膝關節圖片
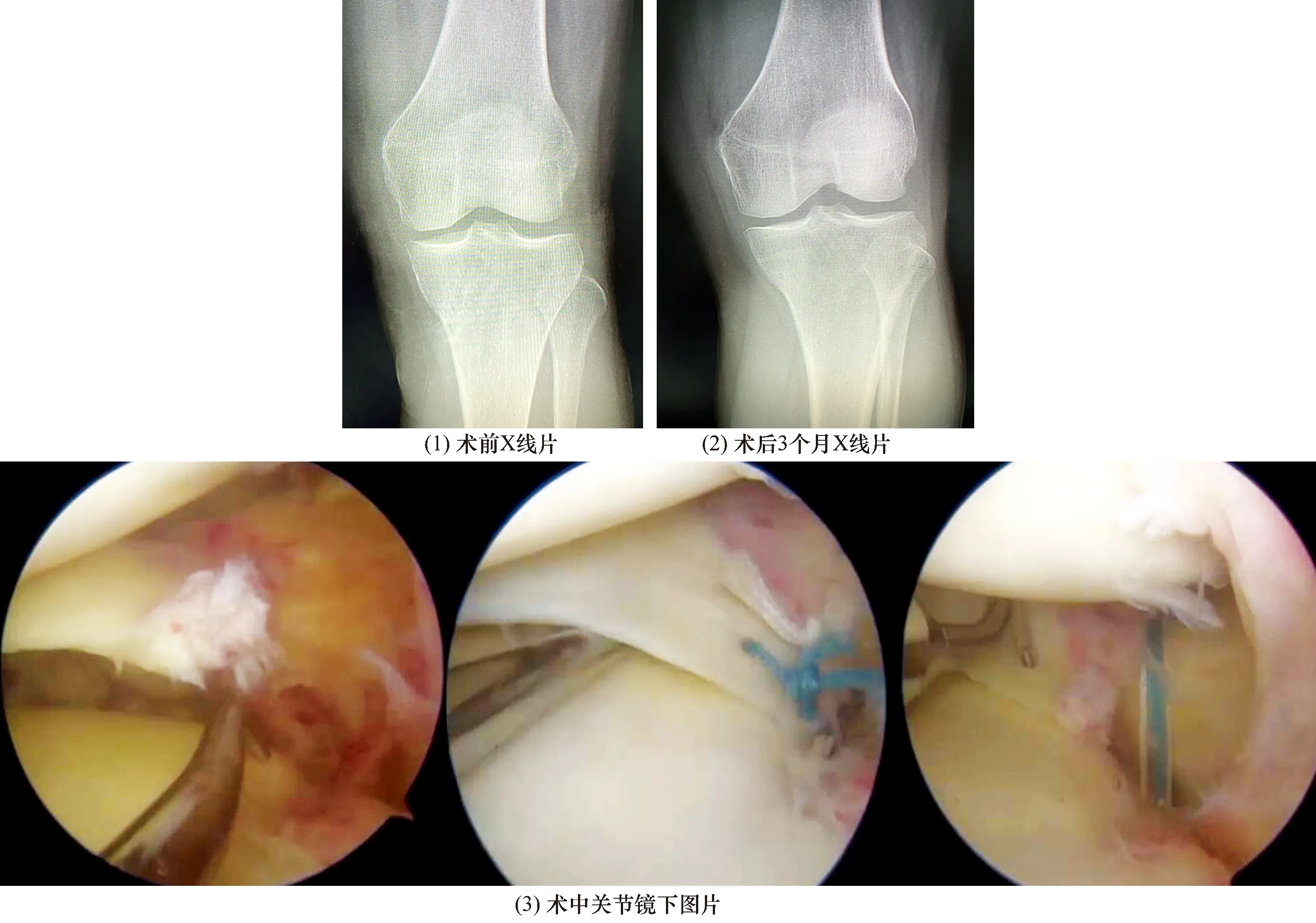
圖2 病例2手術前后膝關節圖片
4 討 論
半月板是膝關節的重要結構,內側半月板的前后根部連接固定于脛骨,具有制動、充填、保護及調節壓力等功能[16-20]。半月板后根部對維持膝關節的穩定性及半月板的環形張力具有重要作用,內側半月板后根部撕裂后,脛骨與股骨之間的接觸應力增大、接觸面積減小,可嚴重影響患者的膝關節功能[21-23]。內側半月板后根部撕裂是常見的膝關節損傷,近年來,關節鏡輔助下半月板修復技術日趨成熟,但內側半月板后根部撕裂的治療尚無統一標準[24-26]。關節鏡技術治療內側半月板后根部撕裂的術式較多,常用的有經骨隧道鋼板固定、常規錨釘固定等。
常規錨釘固定治療內側半月板后根部撕裂,具有創傷小的優點,但遠期錨釘容易松動、脫落,可導致內固定失敗,增加了二次手術的風險。經脛骨隧道帶袢鋼板固定治療內側半月板后根部撕裂,固定強度相對較高,可以在保證療效的同時利于患者早期進行功能鍛煉,能夠提高其術后康復速度。此外,有研究發現,建立脛骨隧道可以使間充質干細胞通過骨隧道釋放,能夠為半月板的修復提供良好條件,有助于患肢功能恢復[27]。
本研究結果顯示,關節鏡下經脛骨隧道帶袢鋼板固定治療內側半月板后根部撕裂,與常規錨釘固定治療相比,術后下床時間早、住院時間短、綜合療效好,膝關節屈伸范圍大、關節功能好,但兩者的手術時間及安全性相當。

