高齡糖尿病足截趾術患者實施神經阻滯麻醉效果分析
廖永紅,傅小云,鐘曉春
福建省龍巖市第二醫院麻醉科,福建 龍巖 364000
糖尿病足是糖尿病引發的下肢血管動脈硬化,血管閉塞和細菌感染導致的足部疼痛、感覺異常、畸形、潰瘍、壞疽[1],在我國,糖尿病足多發生在吸煙、合并糖尿病腎病或是糖尿病周圍血管病變的患者中,若糖尿病患者做過下肢截肢手術,足部有潰瘍或雞眼、足部畸形,則患糖尿病足的概率在80%以上。臨床診斷標準需要根據典型癥狀,并結合患者體格檢查和細菌培養的結果來確診、判斷,非手術治療無效的患者需要截肢手術治療,但是由于老年患者的綜合素質比較差,手術耐受能力差[2],所以在手術前需要行阻滯麻醉,緩解患者手術中疼痛,促進手術順利進行[3]。基于此,該文對該院2018年1月—2021年8月收治的40例高齡糖尿病患者進行研究,通過比較腰硬聯合麻醉,腰叢聯合坐骨神經阻滯麻醉兩種麻醉方式的持續作用時間和起效時間,評估神經阻滯麻醉的臨床應用價值。現報道如下。
1 資料與方法
1.1 一般資料
選取該院收治的40例高齡糖尿病患者作為該次研究對象,按照隨機數表法對患者分組,研究組(n=20)和對照組(n=20),所有患者均知曉該次研究,并簽署知情同意書,經該院醫學倫理委員會批準,研究組中男11例,女9例;最大年齡79歲,最小年齡61歲,平均年齡(68.29±1.23)歲;糖尿病最長病程24年,最短病程4年,平均病程(11.52±2.16)年;體質量區間為49~81 kg,平均體質量(61.85±6.27)kg。對照組中男10例,女10例,最大年齡78歲,最小年齡60歲,平均年齡(69.21±1.34)歲;糖尿病最長病程22年,最短病程3年,平均病程(12.15±2.59)年;體質量區間為49~79 kg,平均體質量(61.52±5.75)kg,比較兩組一般資料,差異無統計學意義(P>0.05)。具有可比性。
1.2 方法
給予兩組患者0.5 mg阿托品和10 mg地西泮,監測患者血壓、血氧飽和度、心電圖、脈搏和心率。開放靜脈通路,平衡液以10 mL/kg的劑量輸入,隨后行麻醉。
對照組行腰硬聯合麻醉,在第3~4腰間脊柱間隙行針,硬膜外穿刺,應用AS-E/S型16號穿刺針,成功置入25號內針,見腦脊液外滲后,應用2 mL濃度為0.5%的羅哌卡因與1 mL注射用水混合后注入,常規留置導管,觀察20 min后無異常行手術治療。
研究組行腰叢聯合坐骨神經阻滯麻醉,取患者屈膝側臥位,患肢在上,應用神經刺激器連接100 mm神經刺激針引導,行后路腰叢神經和坐骨神經阻滯,腰叢神經阻滯:兩側髂嵴最高點連線與棘突連線交點向術側旁開4~5 cm作為穿刺點,確定穿刺點后,將神經刺激器的電流設置為1 mA,頻率為2 Hz,與穿刺針連接,進行穿刺,當穿刺針釋放電流引起相應肌群收縮后,減少電流到0.4 mA,若仍有肌群收縮表現,則在確定回吸無血后將20 mL濃度為1%的利多卡因和0.375%的羅哌卡因混合液注入其中。坐骨神經阻滯麻醉:取髂后上棘和股骨大轉子的連線,在中垂線與骶裂孔和股骨大轉子連線的交點作為坐骨神經阻滯的穿刺點,神經刺激器引導方法同腰叢神經阻滯一致,待成功后確定回吸無血后將15 mL濃度為1%的利多卡因和0.375%的羅哌卡因混合液注入其中。
1.3 觀察指標
比較兩組運動神經、感覺神經的持續作用時間與起效時間,并發癥發生情況,麻醉后5、15、30 min及手術結束時的SBP、DBP、HR結果。
1.4 統計方法
采用SPSS 17.0統計學軟件對數據進行分析,計量資料采用(±s)表示,組間比較進行t檢驗;計數資料采用頻數及百分比表示,組間比較進行χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者阻滯麻醉起效與持續作用時間比較
研究組運動神經、感覺神經的持續作用時間高于對照組,起效時間高于對照組,差異有統計學意義(P<0.05)。見表1。
表1 兩組患者阻滯麻醉起效與持續作用時間對比[(±s),min]
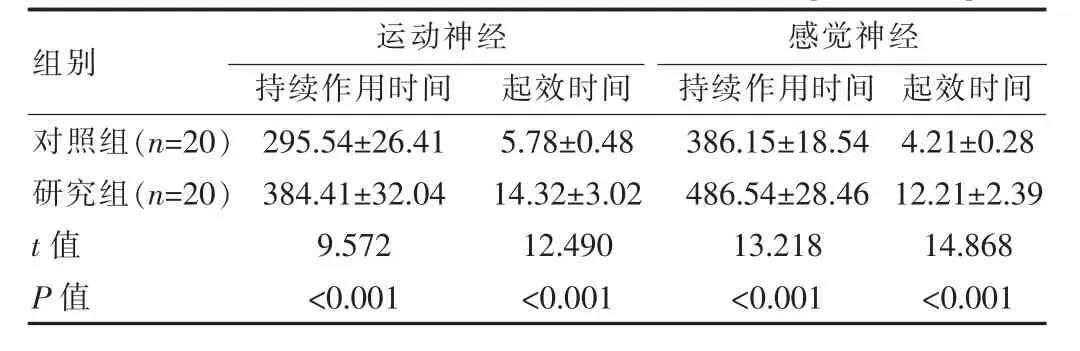
表1 兩組患者阻滯麻醉起效與持續作用時間對比[(±s),min]
運動神經 感覺神經組別 持續作用時間 起效時間 持續作用時間 起效時間對照組(n=20)研究組(n=20)t值P值295.54±26.41 384.41±32.04 9.572<0.001 5.78±0.48 14.32±3.02 12.490<0.001 386.15±18.54 486.54±28.46 13.218<0.001 4.21±0.28 12.21±2.39 14.868<0.001
2.2 兩組患者麻醉后5、15、30 min及手術結束時的SBP、DBP、HR結果分析
研究組麻醉后5、15、30 min及手術結束時的SBP、DBP、HR均高于對照組,差異有統計學意義(P<0.05),見表2、表3、表4。
表2 兩組患者麻醉后5、15、30 min及手術結束時SBP變化結果分析對比[(±s),mmHg]

表2 兩組患者麻醉后5、15、30 min及手術結束時SBP變化結果分析對比[(±s),mmHg]
組別 麻醉后5 min麻醉后15 min麻醉后30 min手術結束對照組(n=20)研究組(n=20)t值P值95.38±8.42 128.34±12.61 9.721<0.001 92.13±8.15 124.85±11.56 10.346<0.001 89.61±7.71 120.34±9.84 10.994<0.001 87.61±7.56 118.42±7.69 12.777<0.001
表3 兩組患者麻醉后5、15、30 min及手術結束DBP變化結果分析對比[(±s),mmHg]

表3 兩組患者麻醉后5、15、30 min及手術結束DBP變化結果分析對比[(±s),mmHg]
組別 麻醉后5 min麻醉后15 min麻醉后30 min手術結束對照組(n=20)研究組(n=20)t值P值60.81±3.11 79.52±6.04 12.316<0.001 59.13±4.18 77.16±5.84 11.227<0.001 57.81±4.32 72.61±7.16 7.915<0.001 55.46±4.31 70.12±6.84 8.109<0.001
表4 兩組患者麻醉后5、15、30 min及手術結束HR變化結果對比[(±s),次/min]

表4 兩組患者麻醉后5、15、30 min及手術結束HR變化結果對比[(±s),次/min]
組別 麻醉后5 min麻醉后15 min麻醉后30 min手術結束對照組(n=20)研究組(n=20)t值P值63.51±3.05 84.46±5.21 15.519<0.001 62.25±3.01 81.64±4.94 14.990<0.001 61.13±2.91 78.49±5.81 11.948<0.001 59.56±3.02 76.22±5.18 12.426<0.001
2.3 兩組患者不良反應發生情況比較
兩組均無局部麻藥中毒,局部血腫的并發癥,研究組中手術后24 h內有1例應用鎮痛藥物,除去1例植物狀態和2例手術前患側肢體偏癱外,患肢感覺運動恢復良好,對照組中手術后24 h內有2例應用鎮痛藥物,除去2例植物狀態和2例手術前患側肢體偏癱外,1例運動恢復不良,差異無統計學意義(χ2=0.360,P>0.05)。
3 討論
糖尿病足屬于內分泌疾病之一,臨床癥狀表現為起病慢、病程長,主要是指糖尿病患者血糖控制不佳時,因為周圍神經病變與外周血管疾病合并過高的機械壓力,引起足部軟組織和骨關節系統的破壞和畸形形成,屬于我國常見慢性病[4]。糖尿病足患者會出現足部畸形,皮膚干燥和發亮,還會出現足部潰瘍、壞疽,臨床治療應該以控制血糖[5],給予營養支持為主。臨床對糖尿病足進行分類,包括缺血型(臨床癥狀為間歇性跛行,足部發涼,行走困難),神經型(臨床癥狀為下肢感覺異常,皮溫正常,伴有潰瘍),神經缺血型(臨床癥狀為合并有足背部發涼,感覺異常等表現),其中神經缺血型最為常見。流行病學研究表明,糖尿病患者中糖尿病足患病率為4%~10%,目前,糖尿病年輕化和老年人患病增多[6],導致糖尿病足的發病率也逐漸升上,據不完全統計,糖尿病足潰瘍的病死率在10%以上,患者在糖尿病足后多數需要截肢,而截肢的病死率為20%左右[7-8]。
糖尿病足的發病原因是糖尿病患者的下肢血管病變,多數患者均合并高血壓或是心腦血管等慢性疾病,患者的基礎疾病較多,長期臥床,該病癥的病程較長,一定程度增加了麻醉的風險,所以麻醉的選擇方式十分重要。臨床多應用全身麻醉和椎管內麻醉,對患者的生命體征穩定有影響,若患者手術中有低血壓出現,其自身臟器會出現低灌注,老年人脆弱的重要臟器就會面臨缺血的風險,對其極為不利。有學者研究表明,糖尿病足圍術期心肌缺血的概率在8%~37%之間,嚴重會高達73%[9-11],若患者自身合并心血管疾病、冠狀動脈疾病,那么圍術期心肌缺血的發病率在90%以上。該次研究的患者多數合并兩種以上并發癥,再加上患者自身為高齡老年人,病程長,臟器與細胞功能退化,體質弱,所以在選擇麻醉方式時,需要充分考慮患者手術后的恢復情況[12-13]。
糖尿病足截趾手術患者自身機體的代償功能會減退,心血管阻滯對麻醉藥物較為敏感,全身麻醉后會引發心血管疾病的風險增大,所以臨床多應用神經阻滯麻醉來滿足外科手術麻醉的需求,充分保證患者的生命安全。腰硬聯合麻醉屬于椎管內麻醉方式之一,主要通過局部麻醉來阻斷患者的交感神經、感覺神經、運動神經和脊神經,發揮鎮痛和松弛肌肉的作用[14-15]。但是患者很容易出現低血壓或心率過緩的征象,所以手術過程風險不可控。而腰叢、坐骨神經阻滯麻醉不會干擾患者的循環功能,對改善阻滯麻醉成功率和減少麻醉后血壓下降等不良情況有積極作用[16]。
神經阻滯麻醉操作簡便、安全,對患者的影響比較小,應用在老年患者圍術期效果明顯。上述研究結果表明:研究組運動神經、感覺神經的持續作用時間高于對照組,起效時間高于對照組,研究組麻醉后5、15、30 min及手術結束時的SBP、DBP、HR均高于對照組,兩組均無局部麻藥中毒、局部血腫的并發癥,研究組中1例植物狀態和2例手術前患側肢體偏癱,手術后24 h內有1例應用鎮痛藥物,對照組2例植物狀態和2例手術前患側肢體偏癱,有2例應用鎮痛藥物,1例運動恢復不良,差異無統計學意義(P>0.05)。由此可見,下肢神經阻滯適用于高齡糖尿病足截趾術患者中。分析原因可能是糖尿病患者的神經纖維對局部麻醉藥物敏感度高,由于糖尿病對神經纖維微血管造成的損傷大,或是由于老年患者病程長,合并周圍神經病變,進而對疼痛的耐受力比較高。該次研究結果與馬軍[17]的研究結果相似,在其研究中,主要對90例糖尿病足截肢患者進行研究,觀察組和對照組各45例,對照組手術常規的麻醉方式,觀察組采用腰叢聯合坐骨神經阻滯麻醉,結果顯示:兩組患者在麻醉有效率和圍術期麻醉原因所導致的不良反應例數的對比中,觀察組優于對照組,結論為腰叢聯合坐骨神經麻醉法能有效地增加患者麻醉時間,減少患者痛感且對患者的身體傷害較小,阻滯影響小,效果顯著。
綜上所述,糖尿病足截趾術患者應用腰叢聯合坐骨神經阻滯麻醉的效果確切,可延長阻滯麻醉持續作用時間,且對患者影響小,值得臨床應用探討。

