高危妊娠孕產婦D-二聚體、孕酮水平與妊娠結局的關系
張麗麗
(靈寶市婦幼保健院檢驗科,河南 洛陽 471000)
高危妊娠是指孕產婦在妊娠和分娩時的風險率高,嚴重危害了產婦和胎兒的生命健康。有文獻表明,妊娠過程中,孕婦的機體會產生一系列生理變化,例如凝血功能的激活[1]。然而,凝血系統異常會造成不良妊娠結局的發生,D-二聚體是一種分子標志物,具有特異性,臨床上能夠幫助診斷血栓性疾病[2]。D-二聚體是反映孕婦高凝狀態的重要診斷因子,若孕婦體內的D-二聚體水平上升,則表明機體內的凝血和纖溶系統被激活,血液處于高凝狀態。適度的高凝狀態能夠減少產后出血的風險,但也可能因凝血和纖溶系統異常而發生血栓性或者出血性疾病。孕酮作為血清標志物的一種,隨著孕周增加而上升,其水平與妊娠結局也有著密不可分的關系[3]。因此,本研究回顧性收集本院2019年2月至2020年1月收治的高危妊娠孕產婦64例作為觀察組,選擇同期健康孕婦66例作為對照組,探討高危妊娠孕產婦D-二聚體、孕酮水平與妊娠結局的關系。具體內容報告如下。
1 資料與方法
1.1 一般資料
收集64例本院2019年2月至2020年1月收治的高危妊娠孕產婦資料,年齡20~40歲,平均年齡32.56±6.68歲,孕周20~36周,平均孕周28.12±3.11周,體質量指數(BMI)20~30 kg·m-2,平均BMI23.16±2.13kg·m-2,其中,初產婦36例,經產婦28例.選取同一時期健康孕婦66例作為對照組,年齡 23~45歲,平均年齡 32.68±6.13歲,孕周24~35周,平均孕周28.34±2.07w,體質量指數(BMI)20~30kg·m-2,平均 BMI23.54±2.03kg·m-2,其中,初產婦37例,經產婦29例。所有患者 D-二聚體平均水平為 287.21±10.12μg·L-1, 孕 酮 平 均 水 平 為 57.89±10.36ng·mL-1。對比兩組孕婦的年齡、孕周、BMI、產次等一般資料無顯著性差異(P>0.05),具有可比性。
納入標準:(1)觀察組符合第8版《婦產科學》中高危妊娠的診斷標準[4];(2)兩組孕婦均為單胎妊娠;(3)兩組孕婦均能正常進行溝通交流。排除標準:(1)有抗生素治療史;(2)合并糖尿病;(3)合并肝腎功能失常。
1.2 方法
有孕婦在清晨空腹抽取靜脈血1.8mL置入抗凝管中,4mL置入促凝管中,采用免疫比濁法檢測D-二聚體,發光法檢測孕酮水平。D-二聚體水平>300μg·L-1記作陽性,D-二聚體水平≤300μg·L-1記作陰性;孕酮水平<32ng·mL-1記作低孕酮水平,孕酮水平≥32ng·mL-1,且<140ng·mL-1記作常量孕酮水平。
1.3 觀察指標
兩組孕婦D-二聚體、孕酮陽性率:統計觀察組和對照組D-二聚體、孕酮陽性率差異。D-二聚體陽性率=D-二聚體陽性孕婦人數/本組觀察對象人數。各孕酮水平陽性率=孕酮陽性孕婦人數/本組觀察對象人數。
D-二聚體、孕酮水平與高危妊娠孕產婦妊娠結局的關系:觀察不同D-二聚體、孕酮水平的早產、胎盤早剝、胎兒窘迫、新生兒窒息、產后出血、新生兒肺炎等不良妊娠結局的發生率差異。
1.4 統計學方法
本研究數據均采用 SPSS22.0軟件進行統計分析,計數資料以例(n)及百分數(%)表示,組間比較采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
2.1 兩組孕婦D-二聚體和孕酮陽性率
觀察組 D-二聚體陽性率和低孕酮率均高于對照組 (P<0.05)。見表1。

表1 兩組孕婦D-二聚體、低孕酮陽性率情況(n(%))
2.2 D-二聚體水平與高危妊娠孕婦妊娠結局的關系
D-二聚體陽性高危妊娠孕婦的早產、胎盤早剝、胎兒窘迫、新生兒窒息、產后出血、新生兒肺炎的發生率均高于 D-二聚體陰性高危妊娠孕婦 (P<0.05)。見表2。

表2 D-二聚體水平與高危妊娠孕婦妊娠結局的關系(n(%))
2.3 孕酮水平與高危妊娠孕婦妊娠結局的關系
低孕酮水平高危妊娠孕婦的早產、胎盤早剝、胎兒窘迫、新生兒窒息、產后出血、新生兒肺炎的發生率均高于常量孕酮水平高危妊娠孕婦(P<0.05)。見表3。
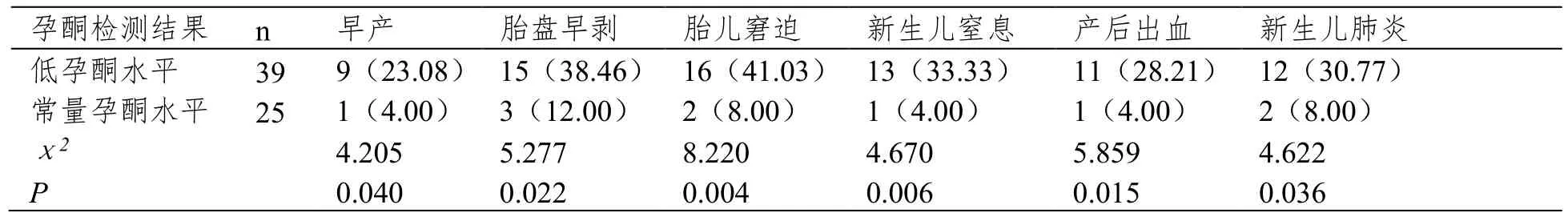
表3 孕酮水平與高危妊娠孕婦妊娠結局的關系(n(%))
3 討論
高危妊娠對孕婦和胎兒都具有極大的危害,易造成難產等不良妊娠結局的發生[5]。因此,對高危妊娠孕婦進行早期的篩選,并給予針對性的干預手段,是降低不良妊娠結局風險,保障母嬰安全的重要途徑。
本研究結果表明,觀察組的D-二聚體陽性率高于對照組,且D-二聚體陽性高危妊娠孕婦的早產、胎盤早剝、胎兒窘迫、新生兒窒息、產后出血、新生兒肺炎的發生率均高于 D-二聚體陰性高危妊娠孕婦。說明D-二聚體陽性會增加高危妊娠孕婦不良妊娠結局的發生率。分析其原因為:D-二聚體水平的升高能夠幫助孕婦的機體處于生理性高凝狀態,便于產后止血,隨著孕期的延長,孕婦體內的凝血功能也隨之增強,纖維蛋白溶解活性和抗凝功能減小,從而使機體達到高凝狀態[6],然而過度的高凝狀態也會增加靜脈血栓、彌散性血管內凝血的風險,與產后出血、胎盤早剝等不良妊娠結局有著密切的關聯。而D-二聚體是由凝血過程中產生的交聯纖維蛋白,經纖溶酶作用而得到的降解產物[7],其水平反映了機體的繼發性纖溶活性以及高凝狀態,從而成為了不良妊娠結局的重要參考指標。本研究結果還表明,觀察組的低孕酮率高于對照組,且低孕酮水平高危妊娠孕婦的不良妊娠結局發生率均高于常量孕酮水平高危妊娠孕婦。說明低孕酮水平會增加高危妊娠孕婦不良妊娠結局的發生率。分析其原因為:孕婦的卵巢黃體酮合成孕酮,妊娠八周以后,逐漸由胎盤合體合成,且水平逐漸升高,妊娠過程需要足量的孕酮水平來維持,否則母體對胎兒抗原的免疫作用增大,易導致受精失敗、先兆流產等危害。因此,低孕酮水平與不良妊娠結局的發生有著密切的關聯[8,9,10]。
綜上,高D-二聚體水平和低孕酮水平會增加高危妊娠孕婦不良妊娠結局的發生率,因此,臨床上應加強對高危妊娠孕婦D-二聚體、孕酮水平的檢測,從而預防并減少血栓、彌散性血管內凝血的風險,最終改善妊娠結局。

